
Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Babesioos inimestel on ohtlik, kuid ravitav haigus.
Artikli meditsiiniline ekspert
Viimati vaadatud: 04.07.2025
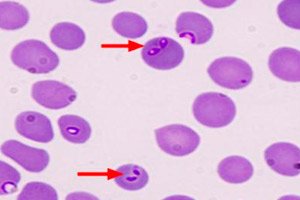
Algloomade põhjustatud zoonoossete haiguste seas pole babesioos inimestel nii laialt tuntud kui näiteks malaaria või leishmaniaas.
Kuigi parasitoloogia kohtas oma patogeeni loomadel juba 19. sajandi lõpus, veendusid nakkushaiguste arstid inimeste nakatumise võimalikkuses eelmise sajandi keskel. Ja rahvusvahelises haiguste klassifikatsioonis (RHK-10) määrati sellele ägedale nakkushaigusele kood B60.0.
Epidemioloogia
Rahvusvahelise Nakkushaiguste Seltsi statistika kohaselt registreeritakse Euroopas babesioosi juhtumeid inimestel harva: alates 1957. aastast, mil esimene juhtum kogemata avastati (tolleaegses Jugoslaavias), on ametlikult registreeritud mitte rohkem kui neli tosinat juhtumit, peamiselt Iirimaal, Suurbritannias ja Prantsusmaal. Tähelepanuväärne on see, et kõigil patsientidel oli anamneesis splenektoomia.
Samuti registreeriti üksikjuhtumeid väljendunud kliinilise pildiga Mehhikos, Columbias, Lõuna-Aafrikas, Egiptuses, Koreas, Hiinas ja Jaapanis. Enamik patsiente olid üle 45–50 aasta vanad.
Peaaegu 20–25% patsientidest esineb babesioos koos Lyme'i tõvega.
Babesioosi esinemissagedus inimestel on aja jooksul suurenenud. Näiteks Hiinas endeemilist babesioosi inimestel ei esine, kuid viimase kolme aastakümne jooksul on selle haigusega patsiente üha sagedamini esinenud.
Globaalse Tervise Keskuse (CDC) ametlike andmete kohaselt oli Ameerika Ühendriikides aastatel 2011–2014 inimestel 5542 babesioosi juhtu.
Põhjused babesioos
Babesioosi ainus põhjus inimestel on invasioon, st selliste mitmesuguste algloomade nagu Babesia divergens ja Babesia microti ehk babesia, mis kuuluvad Apicomplexa (või Sporozoea) tüüpi, perekonda Plasmodium, seltsi Piroplasmidae, sisenemine organismi.
Esimene alamliik on levinud Euroopa mandril ja Aasias, teine läänepoolkeral ning mõlemad alamliigid esinevad Ida- ja Põhja-Austraalias. Loe selle mikroskoopilise parasiidi (selle peremeesorganismide, bioloogilise tsükli ja paljunemise) kohta lähemalt eraldi väljaandest – Babesia.
Babesioosi tekitajat kannavad vereimevad lülijalgsed, keda on nakatunud protistid, selgroogsete parasiidid - iksodiidipuugid: Ixodes ricinus (koerapuuk), Ixodes persulcatus (taigapuuk), must puuk (Ixode scapulari) ja Vaikse ookeani rannikut eelistav Ixodes pacificus.
On selge, et babesioosiga nakatumise teed on ülekantavad - inimestel puugihammustuste kaudu, kui koos hammustuse ajal erituva süljevedelikuga satuvad selles leiduvad Babesia sporozoiidid inimese verre.
Tavaliselt on parasiteemia tekke inkubatsiooniperiood pärast puugihammustust üks kuni neli nädalat, kuid mõnikord võib see olla palju pikem.
Lisaks on teisteks võimalikeks nakkusteedeks vereülekanded ja elundisiirdamised. Alates 2003. aastast on USA haiguste tõrje ja ennetamise keskused dokumenteerinud üle 40 babesioosi juhtumi pärast säilitatud plasma ülekandeid ja kaks juhtumit pärast allotransplantatsiooni.
Riskitegurid
Nakkushaiguste spetsialistid peavad babesioosiga nakatumise peamisteks riskiteguriteks elamist või külastamist endeemilistes piirkondades ja nõrgenenud immuunsust. See hõlmab lisaks HIV-ile ka kroonilisi siseorganite ja onkoloogia haigusi, mis immuunsüsteemi pärssivad, samuti immunosupressiivset ravi.
Sellele nakkushaigusele on peaaegu võimatu vastu seista, kui inimesele on tehtud splenektoomia ehk temalt on eemaldatud põrn (mille ülesanne on hävitada oma aja ära elanud ja surnud punaseid vereliblesid).
Nagu teistegi infektsioonide puhul, on lastel ja eakatel suurem risk babesioosi raskete vormide tekkeks.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
Pathogenesis
Selle haiguse patogeneesi selgitades märgivad spetsialistid babesia võimet tungida mitte ainult inimverre, vaid ka punaste vereliblede tsütoplasmasse. Kahjustatud vererakkude arv on tavaliselt 3–10% punaste vereliblede kogumassist, kuid võib varieeruda alla 1% kuni 85%.
Seejärel toimub punaste vereliblede sees Babesia sporozoiitide transformatsioon trofosoidiitideks ja seejärel merosoidiitideks. Nende arvu kasv lihtsalt lõhub punaseid vereliblesid ja parasiidi paljunemisrakud kanduvad vereringega edasi ning ründavad uusi punaseid vereliblesid.
Babesioosi paljunemine ja patoloogilised mõjud, mis sisenevad vereringesse, põhjustavad põletikulise reaktsiooni (põletikuliste tsütokiinide aktiveerimise tõttu) ja hemolüüsi (punaste vereliblede massiline surm), mis põhjustab inimestel babesioosi kliinilist pilti.
Punaste vereliblede taseme järsu languse tõttu täheldatakse hemolüütilist aneemiat (mis viib kõigi kudede hapnikunälga); veres suureneb bilirubiini maht, mis on erütrotsüütide lüüsi kõrvalsaadus (mis avaldub kollatõbena); verre satuvad mürgised ained, mis koormavad põrna ja maksa üle (koos nende suuruse suurenemise ja funktsiooni vähenemisega). Lisaks võivad hävinud erütrotsüütide fragmendid koguneda kapillaaridesse ja põhjustada mikrovaskulaarset ummikuid.
Suurenenud hemolüüsi korral ei suuda neerud enam toime tulla vere filtreerimisega, mis sisaldab kahjustatud punastest verelibledest vabanenud hemoglobiini. See rauda sisaldav ja hapnikku transportiv valk "ummistab" neerutuubulid, häirides uriini tootmist ja eritumist.
Sümptomid babesioos
Haiguse raskusaste ja selle ilmingud sõltuvad inimese immuunsüsteemi seisundist ning mõnede andmete kohaselt ei ole pooltel lastest ja veerandil varem tervetest täiskasvanutest babesioosi sümptomeid.
Selle nakkuse esimesed tunnused on mittespetsiifilised ja avalduvad enamasti gripilaadsete sümptomitena: üldine nõrkus ja halb enesetunne; palavik (püsiv või vahelduv, temperatuuriga kuni +40,5°C) – koos külmavärinate ja suurenenud higistamisega; peavalu, lihas- ja liigesevalu; isutus. Sellist kliinilist pilti võib täheldada mitmest päevast kuni mitme kuuni.
Harvemini esinevate sümptomite hulka võivad kuuluda iiveldus, oksendamine, kõhuvalu; naha kollasus ja uriini tumenemine (hemolüütilise aneemia tekkimisel); petehhiate ja ekhümoosi ilmnemine; valguskartus koos konjunktiivi punetuse ja võrkkesta hemorraagiaga; valu ja punetus kurgus või kuiv köha; kuklalihaste jäikus; hüperesteesia; hingamisraskused; depressioon.
Tüsistused ja tagajärjed
Rasketel juhtudel võivad olla mitmesugused tagajärjed ja tüsistused:
- südame paispuudulikkus ja hingamispuudulikkus, kopsuödeem ja äge respiratoorse distressi sündroom;
- äge neeru-, neeru- ja maksapuudulikkus või mitme organi puudulikkus;
- raske hemolüütiline aneemia;
- trombotsütopeenia või koagulopaatia.
Võib esineda põrna spontaanne rebend, müokardiinfarkt ja šokk surmaga lõppevate tagajärgedega.
Eemaldatud põrnaga patsiendid on halvemas seisundis, kuna veri ei ole nakatunud punastest verelibledest puhastatud. See viib suurema parasiteemia tekkeni, mis omakorda põhjustab hüpokseemiat ja sellele järgnevat ägeda kardiopulmonaalse puudulikkuse ohtu.
Lisaks võivad sellistel patsientidel tekkida hemofagotsütaarne sündroom, neerupuudulikkus ja teiste organite puudulikkus, mis viib kooma tekkeni.
Pikaajalise babesioosi korral, millega kaasneb aju orgaaniline kahjustus, on tüsistused neuroloogilised ja vaimse iseloomuga.
Diagnostika babesioos
Seda infektsiooni on raske diagnoosida ja babesioosi õigeks diagnoosimiseks on vaja meditsiinilise parasitoloogia valdkonnas kõrget kvalifikatsiooni. Patsiendi kaebustest ja põrna ja maksa füüsilisest (palpatsiooni) uuringust ei piisa tegeliku põhjuse kindlakstegemiseks.
Vereanalüüsid tellitakse spetsialiseeritud laborites, mis suudavad Babesia infektsiooni adekvaatselt diagnoosida.
Nõutavad on järgmised vereanalüüsid: täielik vereanalüüs koos diferentsiaalvereanalüüsiga (täielik leukotsüütide arv) ja ESR-iga; ensüümse immunosorbentanalüüsi (ELISA); PCR-analüüs; IgM ELISA, IgG ja IgM seroloogiline analüüs; otsene Coombsi test; LDH (laktaatdehüdrogenaasi) taseme analüüs; üldbilirubiini ja haptoglobiini määramine; seerumi kreatiniini ja maksa transaminaaside taseme määramine.
Hemoglobinuuria ja proteinuuria avastamiseks tehakse ka uriinianalüüse.
Parasitoloogi diagnoosi kinnitamiseks uuritakse babesia mikroskoobi all perifeerse vere määrdumises.
Hingamisteede tüsistustega patsientidel võib olla vajalik instrumentaalne diagnostika – rindkere röntgen.
Diferentseeritud diagnoos
Diferentsiaaldiagnostika eesmärk on välistada uuritaval patsiendil malaaria, äge aneemia, granulotsüütiline anaplasmoos (ehrlihhioos), puukborrelioos (Lyme'i tõbi), Q-palavik ja tulareemia.
Ravi babesioos
Babesioosi kombineeritud ravi viiakse läbi, võttes arvesse haiguse raskusastet.
Kergete ja mõõdukate vormide korral kasutatakse 7-12 päeva jooksul järgmisi ravimeid: asitromütsiin (makroliidantibiootikum) ja atovakvoon (Atovaquone, Mepron, Malarone), antiprotosoaalne hüdroksünaftokinoon.
Asitromütsiini manustatakse intravenoosselt: 500 mg üks kord päevas (esimesed kolm päeva) ja kuni ravikuuri lõpuni 250 mg päevas; laste annus arvutatakse kehakaalu põhjal. Atovakooni kasutatakse annuses 750 mg iga 12 tunni järel.
Raske babesioosiga patsientidel on vajalik linkosamiidantibiootikumi klindamütsiini (Cleocin) parenteraalne manustamine - 0,5–0,6 g iga 8–12 tunni järel; kiniini, hingamiini, hinotsüüdi või klorokiinfosfaati (klorokiin, delagil) võetakse suu kaudu - 0,5–1 g samade intervallidega.
Antibakteriaalsed ravimid põhjustavad teadaolevalt kõrvaltoimeid: iiveldust, kõhuvalu, soolehäireid jne. Kuid nende kasutamine süstide kujul leevendab mõnevõrra soovimatuid kõrvalmõjusid. Antiprotosoaalsetel ravimitel on samuti kõrvaltoimeid, kuid ilma nendeta on babesioosi ravi praegu võimatu. Kuigi raske kiniiniallergia korral kasutatakse klindamütsiini + doksütsükliini + asitromütsiini kombinatsiooni.
Ravi tulemust hinnatakse babesia suhtes tehtud vereanalüüside tulemuste põhjal; kui määrdanalüüsid on vähemalt kaks nädalat negatiivsed, on ravi olnud edukas.
Kõrge parasiteemia ja hemolüüsi taseme korral pöörduvad raskelt haigete patsientide neerude, maksa ja kopsude funktsiooni säilitamiseks verevahetuse poole.
Ärahoidmine
Babesiaga nakatumise ohu vähendamiseks mõeldud ennetusmeetmed hõlmavad akaritsiidsete tõrjevahendite (permetriiniga) kasutamist puukide tõrjumiseks - kui inimesed elavad, töötavad või reisivad piirkondades, kus neid lülijalgseid leidub, samuti jalutuskäikudel metsastes piirkondades rohukattega (kõige parem on kõndida radadel).
Minimeerige paljastatud nahapinda: kandke sokke, kinniseid jalanõusid, pikki pükse (sokkide sisse pistetud) ja pikkade varrukatega särki. Parem on kanda heledaid riideid, millel on roomavat puuki kergem märgata. Koera karva töötlemine ja spetsiaalne kaelarihm peaksid lemmiklooma puukide eest kaitsma.
Pärast linnast välja minekut või metsas või pargis jalutamist peate oma riided välja raputama ja ennast ja oma lemmikloomi hoolikalt uurima.
Kasulik teave – mida teha pärast puugihammustust
Prognoos
Babesioosil on palju tõsiseid tagajärgi, mis mõjutavad haiguse tulemuse prognoosi.
Tugeva immuunsusega inimestel võib asümptomaatiline või subkliiniline infektsioon pikka aega latentne olla.
Kerge vorm (ilma ägedate sümptomiteta) võib ravi järgselt kesta kaks või enam kuud. Haiguse raske vorm ei välista püsivaid ägenemisi ja võib viia surmani (5% juhtudest). Kuid terve põrna korral on selline tulemus haruldane, kuid mittespetsiifilise kopsupõletiku lisamine halvendab kiire taastumise väljavaateid.
Kuid eemaldatud põrnaga inimesel on babesioos raskem ja sellega kaasnevad sageli kaasnevad infektsioonid: sellistel juhtudel võib suremus ulatuda 50%-ni.
Õigeaegne ja korrektne diagnostika on äärmiselt oluline. 2012. aasta lõpus suri Kiievis pärast puugihammustust ja esialgselt vale diagnoosi tagajärjel babesioosi tagajärjel kuueaastane laps.

