
Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Laste tüükad kätel ja jalgadel: põhjused, ravi
Artikli meditsiiniline ekspert
Viimati vaadatud: 12.07.2025
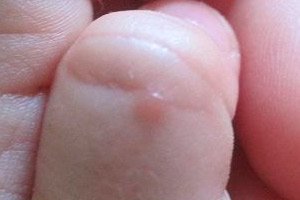
Tüükad on üks kolmest kõige levinumast nahahaigusest ning tüükad esinevad kõige sagedamini lastel ja noorukitel.
Tüükad on nakkavad ja lapsed, kellel on ebaküps immuunsüsteem, on infektsioonidele kõige vastuvõtlikumad.
Epidemioloogia
Nahatüügased on nakkavad ja esinevad 7–10%-l elanikkonnast – olenemata vanusest, kuid enamik tüükade juhtumeid esineb 12–16-aastaselt, mõjutades kuni 15–25%-l lastest ja noorukitest. Kuid varases lapsepõlves esinevad need äärmiselt harva.
Ameerika Dermatoloogiaakadeemia statistika kohaselt diagnoositakse lastel esinevaid vulgaarseid viiruslikke tüükaid 10-20% nahakahjustuste ravi juhtudest.
Lastel ja noorukitel esinevad kõige levinumad tüükade tüübid on lamedad (näol), plantaarsed (jalgadel) ja tavalised ehk vulgaarsed (kätel, küünarnukkidel ja põlvedel).
Põhjused beebi tüükad
Nii täiskasvanutel kui ka lastel on nakkav tüügas väike, kuid märgatav.
Keha mõne osa nahale ilmuv moodustis on põhjustatud samadest põhjustest, mis seisnevad epidermise kihi kahjustuses Papovaviridae perekonna inimese papilloomiviiruse (HPV) poolt. Lisateabe saamiseks vt - Inimese papilloomiviirus
See koespetsiifiline DNA-viirus on levinud nahas ja limaskestadel ning on olemas kaudsed tõendid selle kohta, et see elab meie nahal ja võib lameepiteelis pikka aega püsida ilma kahjustusi tekitamata.
Erinevad HPV tüved (tüübid) põhjustavad erinevat tüüpi tüükaid, olenevalt nende asukohast või visuaalsetest omadustest. Näiteks tüved 1, 2, 4, 27 ja 57 kipuvad mõjutama jalataldu, mis võib lastel põhjustada jalatalla tüüka ehk verruca plantaris't.
HPV tüvi 2 on samuti „valinud“ peopesad ja kui selle virionid paljunevad naha keratinotsüütide tuumades, tekivad lapse kätele või sõrmedele tüükad. Sellisel juhul võivad HPV tüübid 2, 7, 22 põhjustada harilikke ehk vulgaarseid tüügasid (verruca vulgaris).
Ja kui lastel ja noorukitel ilmuvad lamedad tüükad, mida nimetatakse alaealiste tüükadeks, siis on see tõenäoliselt nahakahjustuste tagajärg papilloomiviiruste tüvede 3, 10, 28 ja 49 poolt.
Dermatoloogide sõnul võivad tüükad tekkida näol, otsaesisel, ninal, lõual, huultel ja lapse suus. Viimasel juhul räägime HPV tüüpidega 13 ja 32 seotud fokaalsest epiteeli hüperplaasiast.
Ja harvad juhud, kui avastatakse suuõõne papilloom või tüük varrel, on seotud HPV tüüpidega 6, 7, 11, 16 või 32.
 [ 8 ]
[ 8 ]
Riskitegurid
Tänapäeval on teada, et inimese papilloomiviiruse aktiveerumise riskifaktoriteks on immuunsuse langus mis tahes muu infektsiooni (näiteks gripi või sagedase tonsilliidi) tõttu, stress või halb toitumine. Arvatakse endiselt, et tüügaste ilmnemisel mängivad olulist rolli nakatunud inimeselt saadud nakkus ja halb isiklik hügieen.
Tõepoolest, HPV võib peremeesorganismita ellu jääda mitu kuud ja madalatel temperatuuridel; seetõttu võib nakkav tüügas ilmneda isegi pärast kokkupuudet HPV-ga inimese poolt kasutatud esemetega ning jalatüügastega inimene võib viirust paljajalu kõndides levitada.
Tõsi, arstid on nüüd veendunud, et kui lapsel kasvab tüügas, on see tõend tema immuunsüsteemi funktsioonide vähenemisest, mis avaldub T-rakkude vahendatud HPV-nakkusele lokaalse immuunvastuse puudumises.
Igasugune nahakahjustus (st epiteeli barjääri häire) ja suurenenud niiskus (eriti jalgadel ja peopesadel), mis soodustavad viiruse sissetoomist epiteelirakkudesse, suurendavad tüükade kasvu riski.
Pathogenesis
Papilloomiviiruse virionid tungivad kihilise epiteeli basaalkihi epiteelirakkudesse retseptorvahendatud endotsütoosi teel.
Polütsistroonsest mRNA-st replikeerib viirus oma genoome nakatunud peremeesrakkude tuumades, moodustades episomaalse vormi. See aktiveerib viiruse geenide ekspressioonikaskaadi ja iga raku kohta moodustub mitukümmend ekstrakromosomaalset viiruse DNA koopiat.
Ja patogenees on tingitud asjaolust, et HPV elutsükkel on seotud naharakkude diferentseerumisega ning kõige enam mõjutab see epidermise ülemiste kihtide domineerivat rakutüüpi - keratinotsüüte, mis hakkavad jagunema ja sünteesima liiga palju fibrillaarset valku keratiini. Viiruse poolt algatatud hüperkeratoosi tagajärjel tekib epidermise järkjärguline lokaalne paksenemine - tüüka kujul.
Praegu aktsepteeritud versiooni kohaselt on viiruslikud tüükad lastel sagedasemad kui täiskasvanutel, kuna laste ja noorukite (kuni umbes 18-aastaste) naharakkude proliferatiivseid protsesse iseloomustab suurenenud aktiivsus - kasvuhormooni (GH), insuliinilaadsete kasvufaktorite (IGF-1 IGF-2) ja epidermaalse kasvufaktori (EGF) mõjul, samuti naha retseptorite suurema tundlikkuse tõttu kasvuhormooni (IGF-1 ja IGF-2), D-vitamiini retseptorite ja tuumaretinoidide alfa- ja gammaretseptorite suhtes.
Sümptomid beebi tüükad
Esimesed HPV kahjustuse tunnused basaalkihi epiteelirakkudes ei ilmne kohe, keskmiselt kahe kuni kuue kuu jooksul. Vastupidiselt levinud arvamusele ei ole tüükadel "juuri". Nad kasvavad ainult naha ülemises kihis ja kasvuprotsessis võivad tõrjuda naha aluskihi - dermise, kuid tüükad ei kasva sellest läbi ja nende alumine külg on sile.
Tüükad kasvavad nahast tavaliselt silindri kujul; paksemal nahal võib olla mitu sellist struktuuri, mis on tihedalt üksteise vastu surutud ja ühinevad, andes pinnale iseloomuliku mosaiikse välimuse.
Laste vulgaarsed tüükad näevad välja nagu kuni poolteist sentimeetrit läbimõõduga keratiniseerunud tihendid, mis tõusevad nahapinnast kõrgemale. Mõnikord täheldatakse väliseid sümptomeid tüügas pisikeste mustade täppide kujul. Need on kapillaarid, mis on sellesse kasvanud ja ummistunud hüübinud verega.
Tüügas võib puudutades tunduda kare või teraline, võib sügeleda ja mõnel juhul võivad tüükad olla valulikud või levida teistesse kehaosadesse, näiteks kõhul oleva tüüka korral.
Laste lamedad tüükad esinevad kõige sagedamini kätel ja näol; sellised tüükad kätel (ja käeseljal) on siledamad ja väiksema suurusega. Hargnenud tüükad eristuvad selle poolest, et piiratud nahapiirkonnal (sageli näol või ülajäsemetel) paiknevad mitmed moodustised on oksa või sõnajala lehe kujuga.
Kuid lapse sõrmel olev tüügas võib sageli välja näha nagu villike, aga ainult tihe. Samuti on olemas sub- ja perigangulaarsed tüügased – need tekivad küüne all, küüne ümber või küünenahal. Neid on raskem ravida kui mujal asuvaid tüügaseid.
Laste jalgadel, jalataldadel ja kandadel esinevad tüükad on tavaliselt väga tihedad moodustised kollaste, hallide või helepruunide naastude kujul, mis on kaetud eespool mainitud mustade täppidega. Selline tüügas "kasvab" surve tõttu naha sügavamatesse kihtidesse; see võib põhjustada ebamugavust ja isegi liikumisel valu. Mosaiiksed tüükad esinevad valdavalt jalataldadel – varvaste all. Lisateabe saamiseks vaadake – Tüükad jalgadel
Rippuvat tüüka ehk varrel olevat tüüka diagnoositakse äärmiselt harva ning see võib avalduda karvase moodustisena silmalaugude või huulte lähedal. Teist tüüpi piklikke tüükaid varrega - akrokordon ehk niitja tüüka - lapsel ei teki.
Kui 2–12-aastasel lapsel on tekkinud punane tüügas, siis on see tõenäoliselt rõugeviiruse ehk molluscum contagiosum viiruse põhjustatud nahakahjustus, mille korral punasel taustal ilmub tüügast sarnane valkjas vistrik. Või võib see olla healoomuline ja kahjutu veresoonekasvaja – hemangioom, mis meenutab punast sünnimärki (nevus).
Tüsistused ja tagajärjed
Õnneks ei kahjusta tüükad laste tervist. Kuid laps võib kogemata tüüka kahjustada, näiteks selle ära rebida, siis on kõige tõenäolisemateks tagajärgedeks ja tüsistusteks verejooks ja sekundaarse infektsiooni lisandumine - koos põletiku, võib-olla mädase tekkega.
 [ 14 ]
[ 14 ]
Diagnostika beebi tüükad
Tüükad tuvastatakse nende välimuse ja naha papillaarsete joonte muutuste järgi, mida dermatoloogid patsiendi naha uurimisel uurivad. Samuti aitab instrumentaalne diagnostika - visualiseerimine dermatoskoobi abil.
Geneetilise amplifikatsiooni meetodid koos genotüüpimisega võivad määrata HPV spetsiifilise tüübi, kuid laste ja noorukite nahatüügaste puhul ei ole see oluline ega mõjuta ravi valikut.
Kuidas diagnoosida tüükaid, loe väljaandest - Tüükad: põhjused, sümptomid, diagnoosimine, ravi
Diferentsiaaldiagnostika koos võimaliku kahjustatud naha ultraheliga on loodud selleks, et eristada tüüka kallusest, seborröa keratoosist, fokaalsest või difuussest keratoodermist, epidermaalsest neevust, molluski nakkusest või hemangioomist.
Samuti, kui lapsel olev tüük osutub sünnimärgiks, mis tekib pärast sündi ning kasvab kiiresti ja muutub tihedamaks, tuleks kaaluda amelanootilise melanoomi võimalust.
Ravi beebi tüükad
Laste lamedad tüükad kaovad tavaliselt iseenesest: kahe aasta jooksul kaovad need 40%-l lastest (teiste andmete kohaselt 78%-l) ilma igasuguse ravita.
Tekib küsimus: kas lastel on tüügaste eemaldamine seda väärt? Kui lapse tüügas ei kao ära, rikub välimust või eriti tekitab füüsilist ebamugavust, tuleb see eemaldada.
Milline arst ravib tüükaid? Kõikide nahaprobleemide, sealhulgas tüükade korral peaksite pöörduma dermatoloogi poole.
Kuidas lapselt tüüka eemaldada ja milliseid tüükaravimeid dermatoloogid soovitavad?
Esiteks on soovitatav tüükadest salitsüülhapet kasutada väliselt (määrides tüüka plaastriga), mis toimib tõhusa keratolüütilise ainena. Seda tuleks kasutada iga päev ühe kuni kahe kuu jooksul. Salitsüülhappe preparaate on saadaval erinevates vormides, sealhulgas geelide ja salvidena, ning need sisaldavad sageli ka piimhapet, resortsinooli ja uureat. Kasulik teave materjalis - Tüükade ravi
Väikese lameda tüüka puhul on soovitatav kasutada hõbenitraadiga (lapis) pliiatsit, kuid selle abinõu tõhususe kohta pole veenvaid tõendeid.
Milliseid salve kasutatakse lastel tüükade korral (tretinoiin, fluorouratsiil jne), loe üksikasjalikult artiklist - Salvid tüükade jaoks.
Homöopaatia pakub Hispaania kärbse ekstrakti Cantharidiini, mille pealekandmine hariliku tüüka pinnale viib kooriku moodustumiseni, millega koos (mõne aja pärast) tüük nahalt eemaldub.
Viiruse hävitamiseks kasutatakse väliseid viirusevastaseid ravimeid (sh Imiquimod), kõik üksikasjad on materjalis Papilloomide salvid.
Süsteemse immunomoduleeriva ainena kasutatakse tablettidena ravimit Levamisole (Adiafor, Dekaris, Levazol, Nibutan ja teised kaubanimetused), mille annuse määrab arst.
Rahvameditsiinis kasutatavate tüükade peamised abinõud on: küüslauk, sibul ja toores kartul (sideme all olevate kompresside kujul); tüüka keetmine joodi alkoholtinktuuri ja kontsentreeritud vesinikperoksiidi lahusega. Kuna lamedaid tüükaid leidub sageli näol, on enne koduse ravimeetodi kasutamist soovitatav konsulteerida arstiga, kuna see võib põhjustada nahapõletust või jätta armi.
Ja taimne ravi hõlmab vereurmarohi mahla ja võililleõie varte piimja mahla määrimist tüükale. Loe ka - Kuidas tüükadest lahti saada?
Kondüloomide eemaldamine lastel toimub tavaliselt ühel kolmest viisist:
- tüükade lasereemaldamine, lisateavet tüükade lasereemaldamise kohta lastel ja täiskasvanutel vt – Tüükade eemaldamine
- laste tüükade elektrokoagulatsioon või cauteriseerimine elektrivoolu abil;
- tüükade krüodestruktsioon ehk tüüka eemaldamine lapselt vedela lämmastikuga. Lisateavet selle meetodi kohta - tüükade eemaldamine lämmastikuga
Ärahoidmine
Kuigi 100% garanteeritud viisi tüükade ennetamiseks pole, võib ennetamise hulka kuuluda lastele õpetamine regulaarselt käsi seebiga pesema; kasutama ainult oma rätikut; ja veekindlate plätude kandmine rannas, basseinis ja jõusaali riietusruumis (et kaitsta plantaarsete tüükade ja muude nahainfektsioonide eest).
 [ 15 ]
[ 15 ]

