
Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Mädane perikardiit
Artikli meditsiiniline ekspert
Viimati vaadatud: 29.06.2025
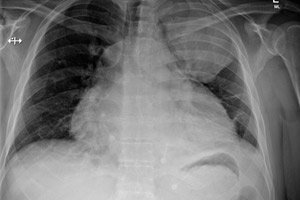
Perikardi – perikardi bursa – põletikulistel protsessidel võivad olla erinevad tekke- ja arengumehhanismid, need erinevad ravimeetodite ja prognoosi poolest. Kõige ebasoodsam on aga mädane perikardiit: paljud selle haiguse juhud lõpevad surmaga. Spetsialistid peavad äärmiselt oluliseks õigeaegset operatiivset diagnostilist ravi koos edasise läbimõeldud raviga. [ 1 ]
Epidemioloogia
Mädane perikardiit on haruldane haigus, mis esineb vähem kui 1%-l südameprobleemidega patsientidest. Lääne-Euroopa hinnangute kohaselt provotseerivad patoloogiat kõige sagedamini stafülokokid, streptokokid ja pneumokokid. Seotud kahjustuste hulgas on sageli empüem ja kopsupõletik.
Immuunpuudulikkusega patsientidel või pärast rindkere kirurgilisi sekkumisi isoleeritakse enamikul juhtudel Staphylococcus aureus (30%) ja seeninfektsioon (20%). Anaeroobsed patogeenid võivad olla isoleeritud suuõõne piirkonnast.
Nakkustekitajad levivad hematogeenselt, kas retrofarüngeaalse piirkonna, südameklappide või subdiafragma kaudu.
Neisseria meninghitidis võib mõjutada perikardi, algatades immuunsüsteemiga seotud steriilse efusiooni või otsese infektsiooni ja mädase reaktsiooni tekkimise teel.
Iatrogeense ja HIV-ga seotud immuunsupressiooniga patsientide mikroskoopiline muster võib olla mitmekesisem ja eksootilisem.
Üldiselt mõistetakse mädase perikardiidi all perikardi nakkavat (sagedamini mikroobset) eksudatiivset põletikku, mille käigus koguneb perikardi bursasse eksudatiivset mäda. Mädane perikardiit on enamasti sekundaarne haigus, mis toimib teiste kardiovaskulaarsete, hingamisteede (pulmonoloogiliste), gastroenteroloogiliste ja traumaatiliste patoloogiate tüsistusena.
Teiste perikardiidi tüüpide hulgas esineb mädane variant umbes 8% juhtudest.
Praeguseks on perikardiidi koguarv mõnevõrra suurenenud ja samal ajal vähenenud mädaste perikardipõletike arv.
Haigusele on iseloomulik halb prognoos õigeaegse arstiabi osutamata jätmise korral ja üsna hea piisava õigeaegse ravi korral.
Mädase perikardiidiga kaasneb eksudatiivse mäda kogunemine nii eraldi siinuses kui ka kogu perikardiõõnes. Samal ajal võib eksudaadi maht olla erinev - 100 kuni 1000 ml. Haigestuda võivad igas vanuses ja soost patsiendid. [ 2 ]
Põhjused mädane perikardiit
Mädane perikardiit on valdavalt sekundaarne haigus, mis tekib siis, kui mõni nakkustekitaja - teistest keha infektsioonikolletest - siseneb perikardiõõnde.
Arvukad keskkonnas leiduvad mikroorganismid võivad toimida nakkustekitajatena. Need võivad olla bakterid, spirokeetid, riketsiad, patogeensed seened, algloomad ja viirused. Nakkustekitajad võivad avaldada otsest kahjulikku mõju südamepaunale või põhjustada immuunsüsteemis ebasoodsaid muutusi, mis viib organismi kaitsesüsteemi häireteni.
Immuunsüsteemi funktsionaalsust reguleerivad endokriinsed ja närvisüsteemi mehhanismid. Arvukad stressid ja muud patogeneetilised tegurid provotseerivad immuunsuse häireid, nõrgestades seeläbi kaitset infektsioonide mõju eest. Seetõttu tekib mädane perikardiit väga sageli psühho-emotsionaalse ülekoormuse ja tugeva stressi taustal.
Keha antipatogeenset kaitset nakkuslike sissetungide vastu teostavad kahte tüüpi immuunsus:
- Sünnipärane immuunsus määratakse geneetilise (päriliku) teguriga;
- Omandatud immuunsus tekib eluprotsessi käigus.
Enamikul patsientidest toimub mädane protsess perikardis kopsupõletiku, pleura empüemi, mediastiniidi, kopsu- või subdiafragmaalse abstsessi, endo- ja müokardiidi taustal. Sellises olukorras siseneb patogeen perikardi bursasse lähedalasuvatest anatoomilistest struktuuridest.
Mõnikord levib infektsioon kaugematest koldetest vere või lümfivooluga. Seda võib täheldada peritoniidi või osteomüeliidi, rukki ja sepsise, difteeria ja tonsilliidi, parodondi haiguse ja odontogeense flegmoni, peritonsillaar- või pehmete kudede abstsessi korral. Mõnel juhul liitub mikroobne infektsioon viiruspatoloogiate (tuulerõuged, gripp, leetrid jne) tõttu immuunsuse languse taustal: tekib koktaalne mädane perikardiit. [ 3 ], [ 4 ]
Mädase protsessi teke võib olla perikardi punktsiooni, südame- ja rindkere kirurgiliste manipulatsioonide ning südame mehaanilise trauma tüsistus. On teadaolevaid mikroobse põletiku juhtumeid, mille on põhjustanud aordi aneurüsm, pahaloomuline söögitoru kasvaja või seenhaigused. [ 5 ]
Nakkuspatogeenid, mis provotseerivad enamikku mädase perikardiidi juhtudest:
- Kokkfloora, gram(-)mikroorganismid (Proteus, Pseudomonads, Klebsiella, Escherichia coli);
- Neisseria meningitidis (meningiidiga patsientidel);
- Seenfloora ja algloomad (palju harvemini kui bakterid).
Mädase perikardiidi tekitajad on eriti haruldased:
- Mikroobsed patogeenid (legionellad, aktinobatsillid, hemofiilus influenzae, histoplasmoos ja tulareemia patogeenid);
- Blastomükoosi, amöbiaasi, aspergilloosi, nokardioosi, koktsidioosi, kandidoosi, toksoplasmoosi mittemikroobsed patogeenid.
Riskitegurid
Purulentne perikardiit on haruldane haigus, mis mõjutab enamasti inimesi, kes on varem kannatanud perikardi patoloogiate all või kellel on nõrgenenud immuunsus - näiteks pärast keemiaravi kuuride läbimist.
Täiendavad riskitegurid võivad hõlmata järgmist:
- Koronaarsete sekkumiste anamnees;
- Hemodialüüs;
- Immuunsüsteemi tugev nõrgenemine;
- Krooniline alkoholism, narkomaania, tugev stress;
- Eneseravimine antibiootikumidega;
- Rindkere trauma, kopsuhaigused.
Varem, enne antibiootikumravi kasutuselevõttu meditsiinis, raskendas mädane perikardiit sageli selliseid haigusi nagu kopsupõletik, endokardiit, meningiit ja muud nakkus-põletikulised patoloogiad, sealhulgas osteomüeliit, dermatiit ja keskkõrvapõletik.
Oluline on mõista, et tegurid üksi ei põhjusta mädast perikardiiti, vaid aitavad selle tekkele oluliselt kaasa. Oluline on olla neist teguritest teadlik, kuna paljud neist põhjustavad kahjulike mõjude teket, mis on patsiendi tervisele ja elule ohtlikud.
Perikardiidi raskusaste, sümptomid ja lõpptulemus sõltuvad üldisest tervislikust seisundist, immuunkaitse seisundist ja konkreetse inimese füsioloogia iseärasustest. Inimesed, kes juhivad tervislikku eluviisi, söövad õigesti ja järgivad hügieeninorme, puutuvad palju harvemini kokku sellise probleemiga nagu mädane perikardiit.
Pole saladus, et sagedane stress, alkoholi ja narkootikumide tarvitamine, ebatervislik toitumine ja krooniliste haiguste esinemine nõrgestavad maksimaalselt inimese immuunsust, takistavad kehal nakkuste sissetoomisele piisavalt vastu seismast. Alkohol ja narkootikumid häirivad närvisüsteemi normaalset toimimist, vähendavad selle aktiivsust, blokeerivad põhiliste eluprotsesside kulgu. Selle tagajärjel kahjustuvad siseorganid, suureneb joove ja keha kaotab võime ennast kaitsta.
Teine levinud punkt on antibiootikumide kontrollimatu, põhjendamatu ja vale tarvitamine, mis põhjustab patogeensete mikroorganismide "harjumist" ja kasuliku floora hävimist. Antibakteriaalsete ravimitega eneseravimise tagajärjel kaotab immuunsüsteem võime iseseisvalt ja tõhusalt nakkusliku sissetungi vastu võidelda ning mädaste protsesside tekke risk organismis suureneb mitu korda.
Patoloogia esinemise vältimiseks on vaja hoolikalt järgida isikliku ja üldise hügieeni reegleid ja norme, keelduda halbadest harjumustest, vältida stressirohkeid olukordi ja vigastusi, ravida õigeaegselt kõiki kehas esinevaid nakkus- ja põletikulisi protsesse ning mitte ise ravida.
Levinud riskitegurid, millele tähelepanu pöörata:
- Kõrge kolesterooli ja triglütseriidide tase veres;
- Kõrge vererõhk;
- Suitsetamine;
- Madal füüsiline aktiivsus;
- Ülekaal;
- Diabeet.
Südame isheemiatõvega inimestel on alati lisarisk, eriti suitsetamise, ateroskleroosi, hüpertensiooni, hüpodünaamia, rasvumise, järsult või püsivalt nõrgenenud immuunsuse taustal. [ 6 ]
Pathogenesis
Mädase perikardiidi teket põhjustab nakkustekitaja sattumine perikardi ruumi. Nakkus aktiveerib mädase eritise – efusiooni perikardi bursasse – tekkeprotsessid. Patoloogia on sagedamini sekundaarne – see tähendab, et see areneb organismis esinevate teiste nakkusprotsesside tõttu. Primaarne haigus on väga haruldane.
Spetsialistid näitavad mädase perikardiidi viie peamise patogeneetilise mehhanismi olemasolu:
- Nakkushaigused levivad lähedalasuvatest piirkondadest - näiteks paiknevad rinnus.
- Nakkus levib hematogeenselt - koos vereringega satub perikardi.
- Nakkus infiltreerub südamelihasest - näiteks müokardiit võib viia mädase perikardiidi tekkeni.
- Kirurgilised sekkumised südamesse ja veresoontesse, tungiv trauma (haavad) aitavad kaasa nakkustekitajate sisenemisele otse perikardi või lähedalasuvatesse struktuuridesse.
- Diafragmast levib infektsioon subdiafragmasse ja perikardi.
Pneumokokkfloora levik toimub tavaliselt hingamisteedest, kuid Staphylococcus aureus migreerub sagedamini hematogeensel teel.
Mädase perikardiidi patomorfoloogia hõlmab fibriinset, seroosset ja mädane-põletikulist staadiumi. Mõõdukas efusioon ei häiri perikardi lehtede imemisvõimet, seega selles staadiumis täheldatakse ainult mesoteeli punetust, turset ja ketendust, samuti fibriini ladestumist perikardi lehtede vahele. Epikardi ja perikardi vahel tekitab fibriinikiudude olemasolu nn karvase südame efekti.
Perikardi bursa intensiivsete efusiooniprotsessidega kaasneb esmalt eksudaadi kogunemine, milles on fibriinseid kiude, koorunud mesoteeli ja vereliblesid. Nakkuse sisenemisel perikardi bursasse muutub eritis mädaseks: koostises esinevad patogeenid, algloomad, seeninfektsioon jne.
Mäda moodustumise ja edasise armistumise staadiumis võib tekkida armide kaltsifikatsioon ja luustumine, mis kahjustab oluliselt südamefunktsiooni. Armistumisprotsessid võivad levida mitte ainult epikardi ja perikardi kihtidesse, vaid haarata ka endokardi. Südame kokkutõmmete tugevus ja amplituud kannatavad ning peamine koormus langeb vatsakestevahelisele vaheseinale: tekib konstriktiivne perikardiit. [ 7 ]
Sümptomid mädane perikardiit
Mädane perikardiit algab ägedalt, palaviku ja külmavärinatega, õhupuudusega. Haigusele eelneb sageli tonsilliit, kopsupõletik, samuti kopsude destruktiivsed muutused, sepsis jne. Sageli esineb südamevalu, kuuldakse perikardi kahinaid. Üsna kiiresti tekivad tüsistused (oluline on neid mitte maha magada): mädane mediastiniit, pleura empüem. Tüsistuste süvenemine suurendab dramaatiliselt surma tõenäosust isegi antibiootikumravi korral. Patsiendi surma põhjuseks on sageli:
- Südame tamponaad;
- Kitsendavaid muutusi;
- Keha joove.
Kui algpõhjust (algpõhjust) on ravitud antibiootikumidega, võib mädane perikardiit alata uduselt, kustutatult, mistõttu on seda palju raskem avastada.
Perikardiidi peamine sümptom üldiselt on tugev intratorakaalne valu ja köha. Pilt ei ole spetsiifiline, seega on vaja pöörata tähelepanu ka teistele võimalikele sümptomitele - näiteks patsiendil muutub keha ettepoole kallutades mõnevõrra kergemaks. Lisaks võivad esineda:
- Õhupuudus, sealhulgas puhkeolekus;
- Ebamugavustunne vasakus jäsemetes, õlas, abaluus, kaelas;
- Suurenenud valu sündroom sügava sisse- või väljahingamise korral.
Mädase põletikulise protsessi arenedes palavik tõuseb. Tähtis: palavik teise, samaaegse nakkusprotsessi taustal võib tähelepanu kõrvale juhtida ja varjata mädast perikardiiti. Seetõttu tuleks diagnoosi panna võimalikult hoolikalt.
Peamised kliinilised ilmingud peetakse järgmisteks:
- Tõusev palavik;
- Raske hingamine;
- Intratorakaalne valu koos võimaliku "tagasilöögiga" kere vasakule küljele (peamiselt vasakusse ülajäsemesse või abaluusse);
- Pulsi paradoksaalsus;
- Suurenenud maks;
- Suurenenud tsentraalne venoosne rõhk;
- Suurenenud vedeliku kogunemine kõhuõõnde;
- Auskultatsioon: perikardi hõõrdumisest tingitud kahinad.
Valdav hulk patsiente teatab palavikust ja febriilsest seisundist ning paljudel on hingamisraskused. Valu rinnus esineb umbes igal teisel patsiendil ning paradoksaalset pulssi ja suurenenud tsentraalset venoosset rõhku leitakse kolmel kuni neljal patsiendil kümnest.
Kliinilist sümptomatoloogiat võib täiendada kaasnevate nakkushaiguste pilt, eelkõige:
- Kopsupõletik (eriti pneumokokk-kopsupõletik);
- Keskkõrvapõletik;
- Dermatoloogilised infektsioonid;
- Meningiit (peamiselt meningokokk-tüüpi);
- Osteomüeliit (stafülokokk);
- Subdiafragma abstsessid.
Esimesed märgid
Purulentsel perikardiidil on kõige sagedamini äge, raske kulg, millega kaasneb märgatav joove, kõrge palavik, eelseisva südametamponaadi tunnused ägedas või subakuutses vormis.
Patoloogia mädane variant tekib sageli südametrauma tagajärjel, mille korral perikardi bursasse koguneb eksudatiivne mäda. Sellises olukorras saab patsient ellu jääda ainult tänu õigeaegsele diagnoosimisele ja kirurgilisele sekkumisele. Mida kiiremini mädane põletik areneb, seda halvem on patsiendi prognoos.
Patoloogia äge vorm algab temperatuuri tõusu ja valutava valu ilmnemisega südame ülaosas või rinnaku alumises kolmandikus. Mõnikord on selline valu terav, meenutades müokardiinfarkti või pleuriiti. Võimalik on kiiritus vasakule jäsemele, õlale või kaelale, samuti epigastriumi piirkonda.
Mõnedel patsientidel ei ole valu väga väljendunud, vaid avaldub tugeva ebamugavustunde, raskustunde ja survetundena rinnus. Hingamine muutub kõndimisel või seistes väga raskeks. Õhupuudus leevendub mõnevõrra, kui patsient istub maha ja kummardub kergelt ettepoole.
Mäda surub ülemistele hingamisteedele, tekib diafragma närvi ärrituse tõttu kuiv köha. Mõnedel patsientidel esineb refleks-oksendamist.
Perikardi bursasse koguneva mädase eritise mahu suurenedes tekib südametamponaad. Tüsistusena kaasneb vasaku vatsakese verevarustuse häire ja selle tagajärjel suure vereringe puudulikkus. Probleem avaldub tursete, kaelaveenide turse, vedeliku kogunemise kõhuõõnde ja maksa suurenemisena.
Samal ajal või vahetult enne seda hakkab temperatuur tõusma. Alguses on see subfebriilne - umbes 37,5°C, seejärel tekib palavik. Pulss on paradoksaalne (sissehingamisel aeglustub), vererõhk langeb.
Enamiku mädase perikardiidiga patsientide iseloomulikud tunnused:
- Hektiline palavik koos kohutavate külmavärinatega;
- Tõsine nõrkus, äkiline energiakaotus;
- Tugev higistamine;
- Söögiisu kaotus.
Südame talitlushäirete korral ilmneb jäsemete sinakasvärv, õhupuudus, südamepekslemine, raskustunne ja valu südames. Pilt meenutab sageli stenokardiahoogu.
Lähedalasuvate struktuuride kokkusurumisega kaasneb emakakaela venoossete veresoonte turse, köha, neelamishäired.
Uuringul ilmneb südame tuimuse laienenud ala igast küljest, veresoonte kimbu suurenemine II roietevahelises ruumis, südame konfiguratsiooni muutused.
Auskultatsioonil on südametoonid summutatud, võimalik on "galopi" rütm ja arütmiad, märgitakse bronhofooniat ja bronhide hingamistoone.
Löökpillide abil on kuulda nüri heli, mis nõrgeneb, kui patsient ettepoole kallutab.
Õigeaegse abi mittesaamisel muutub mädane perikardiit fibrootilisteks või adhesioonideks, mis nõuab perikardektoomiat. [ 8 ]
Etapid
Kaasaegses meditsiinilises klassifikatsioonis läbib perikardiit järgmisi etappe:
- Fibrootiline staadium (eksudaat koguneb suhteliselt väikeses koguses, fibriini ladestumine on märgatav perikardi lehtede vahel ja perikardi imemisvõime säilib);
- Seroosne staadium (eksudaat koguneb intensiivsemalt, sisaldab mesoteliaalseid elemente, vereliblesid ja fibriinihelbeid);
- Mädane staadium (eksudaadis on nakkustekitajaid, võivad esineda kaltsifikatsiooniprotsessid, armistumine, mis piirab südame kontraktiilset funktsiooni).
Põletikuline protsess algab vistseraalsest osast elundi aluse lähedal. Väike kogus eritist imendub vereringesüsteemi, fibriini ladestumine algab perikardi lehtedele. Järk-järgult haarab põletikuline reaktsioon kogu perikardi, vedeliku tagasiimemine on raskendatud. Eksudaat hakkab kogunema. Liitub infektsioon, millega kaasneb palavik ja keha joobetunnused. [ 9 ]
Vormid
- Efusiivne, vedel, eksudatiivne perikardiit.
Põletikulise protsessi käigus koguneb perikardiõõnde eksudatiivseid eritisi. Kui normiks loetakse 15–50 ml seda vedelikku, siis patoloogia korral suureneb see maht 0,5 liitrini ja rohkem. Selle tagajärjel avaldab vedelik survet südame struktuuridele, selle funktsioon halveneb, tekivad hingamisraskused, valu rinnaku taga, pulss kiireneb, vererõhk langeb. Suureneb surma tõenäosus.
- Äge perikardiit.
Patoloogia äge variant tekib nakkusprotsessi, sealhulgas sepsise, reuma, tuberkuloosi tõttu. Põletikuline reaktsioon levib perikardi välistele ja sisemistele lehtedele. Alguses kulgeb haigus "kuiva" tüüpi, seejärel muutub see eksudatiivseks perikardiidiks.
- Krooniline vorm.
Ägeda perikardi patoloogia õigeaegse ravi puudumisel muutub protsess krooniliseks: perikardi lehed paksenevad ja seejärel kleepuvad, kleepuvad kokku. Temperatuur tõuseb, patsiendid kurdavad tugevat intratorakaalset valu.
- Konstriktiivne vorm.
Konstriktiivne variant toimib ägeda eksudatiivse perikardiidi tüsistusena. Patoloogia esineb sageli neeru- või hematoloogiliste haiguste, tuberkuloosi, reuma või varasemate vigastuste korral patsientidel. Probleem seisneb südamepauna lehtede adhesioonis (liimimises), mis mõjutab negatiivselt elutähtsa organi funktsiooni. Perikard pakseneb, sinna kogunevad kaltsiumisoolad, algavad kaltsifikatsiooniprotsessid: moodustub spetsiifiline "kestasüda".
- Traumaatiline vorm.
Südamepiirkonna rindkerevigastused (nüri, läbistav, laskehaaval löök jne) võivad viia traumaatilise põletiku vormi tekkeni. Sümptomid on klassikalised: südamevalu, õhupuudus.
- Mädane vorm.
Sageli tekib mädane perikardiit südameoperatsiooni või traumajärgse põletiku tüsistusena, kuid valdaval enamikul juhtudel on "süüdlaseks" infektsioon - eriti laialt levinud Staphylococcus aureus. Patoloogiaga kaasneb eksudatiivse mäda kogunemine perikardi bursasse. Patsiendil tekivad joobetunnused, ilmneb palavik ja õhupuudus, üsna tugev südamevalu.
- Mittespetsiifiline vorm.
Kuivtüüpi patoloogiline protsess tekib allergilise või nakkusliku reaktsiooni tagajärjel ning kulgeb vahelduvate ägenemiste ja remissioonide vormis. Ägenemiste ajal on patsiendil palavik, valu südames ja perikardi hõõrdumisest tingitud kahinad.
- Fibriinne vorm.
Fibrinoosne ehk kuiv patoloogia vorm on iseloomulikum lapsepõlvele ja areneb sageli reuma all kannatavatel patsientidel. Haiguse olemus seisneb eritise täielikus kadumises südame bursast, mis raskendab oluliselt selle tööd. Probleemiga kaasneb tugev torkav ja valutav valu, hingamisraskused.
Eksudatiivse efusiooni olemuse tõttu võib perikardi põletik olla seroosne, fibriinne, mädane ja segatud - näiteks mädane-fibriinne või seroos-mädane.
Purulentne-fibrootiline perikardiit avaldub eksudaadi kondenseerumise teel mädaste taskute moodustumisega.
Seroosne mädane perikardiit on omakorda mööduv seisund, mille korral seroosne eritis muutub järk-järgult mädaseks vedelikuks ja selge efusioon muutub hägusemaks: tekib mädane põletik. [ 10 ]
Tüsistused ja tagajärjed
Õigeaegse sekkumise korral saab mädast perikardiiti edukalt ravida. Kui raviga ei viivitata, möödub mädane põletik tüsistusteta ega mõjuta negatiivselt keha funktsionaalsust ja elukvaliteeti.
Kui patsient otsib hilja arstiabi, samuti krooniliste koronaar- ja muude patoloogiate esinemise korral, tekivad pöördumatud muutused elundis ja mitmesugused tüsistused.
Millist mädast perikardiiti võib põhjustada:
- Südametamponaadini (perikardi bursa täitub mädaga, süda pigistatakse oma tegevuse täieliku seiskumiseni);
- Teiste kihtide - endokardi, müokardi - põletikuni;
- Fibrootilise perikardi paksenemiseni ja sellele järgneva koronaarfunktsiooni kahjustuseni;
- Südamepuudulikkuseni, millega kaasneb intensiivne vereringepuudulikkus, mis mõjutab kõiki organeid ja süsteeme;
- Septiliste tüsistuste korral.
Südametamponaad tekib suure mädakoguse kogunemise tagajärjel perikardiruumi ja rõhu suurenemise tagajärjel bursas. Selle tulemuseks on südame kokkusurumine ja vereringe kollaps südame minutimahu vähenemise ja süsteemse venoosse staasiga. Tamponaad areneb kiiresti või järk-järgult, olenevalt eksudaadi kogunemise kiirusest. Tüsistuste kliiniline pilt varieerub hingamisraskustest ja perifeerse turse ilmnemisest kuni vereringe kollapsi tekkeni. Varajasteks nähtudeks on südamepekslemine, rasked hingamisprobleemid, tursed, suurenenud venoosne rõhk ja punnis kägiveenid ning südame suhtelise tuimuse laienenud piirid. Vererõhk võib langeda kollaptoidse seisundini.
Tamponaadi järkjärgulise algusega pöörake tähelepanu parema vatsakese defitsiidi, maksa suurenemise, astsiidi ja pleuraefusiooni sümptomitele, samuti pulsi paradoksaalsusele (süstoolse vererõhu märgatav langus – üle 10 mm Hg – sissehingamisel). [ 11 ]
Diagnostika mädane perikardiit
Standarddiagnoos hõlmab läbivaatust, patsiendi küsitlemist, kuulamist ja löökpillide testimist. Laboratoorsete meetodite hulgas on juhtivad järgmised:
- Üldine vereanalüüs valgeliblede ja sette moodustumise taseme määramiseks;
- C-reaktiivse valgu skoor;
- Troponiini ja kreatiinkinaasi (südamespetsiifiliste valkude ja ensüümide) hindamine.
Vereanalüüsid näitavad suurenenud erütrotsüütide settereaktsiooni ja leukotsütoosi, leukotsüütide valem nihkub vasakule, plasmas on suurenenud α-globuliini, fibrinogeeni ja haptoglobiini sisaldus.
Instrumentaalne diagnostika toimub tavaliselt järgmiste meetoditega:
- Elektrokardiograafia;
- Ehhokardiograafia;
- Rindkere organite ülevaatusradiograafia;
- Mõnikord tehakse CT- või MRI-uuring.
Radiograafia abil saab tuvastada selliseid kõrvalekaldeid:
- Südame kontuuride laienemine;
- Terava kardiopulmonaalse nurga muutumine nüri nurgaks;
- Südame vöökoha kaotus;
- Südamekontuuride pulsatsiooni amplituudi järsk langus (kuni täieliku kadumiseni suurte veresoonte pulsatsiooni säilimise taustal).
Elektrokardiogramm näitab QRS-kompleksi ja T-hamba pingete langust.
Kõige informatiivsem on ehhokardiograafia. Uuring aitab hinnata eksudaadi olemust ja mahtu, tuvastada kaltsiumiladestusi.
Intraperikardiaalse vedeliku iseloom on mädane, valku esineb suures koguses, leukotsüütide tase efusioonis ületab 10 000/ml (esindatuna peamiselt makrofaagide ja granulotsüütidena). Adenosiindeaminaasi tase ei ole kõrgenenud.
Eksudatiivse leviku suuruse ja ulatuse määramiseks kasutatakse kompuutertomograafiat ja magnetresonantstomograafiat.
Perikardiotsenteesi tehakse kinnitatud mädase perikardiidi korral.
Kui kahtlustatakse perikardi mädase põletiku tuberkuloosset päritolu, uuritakse otse perikardi eritist. Mycobacterium tuberculosis't saab tuvastada määrdproovide, kultuuri ja histoloogia abil. [ 12 ]
Diferentseeritud diagnoos
Diferentsiaaldiagnoos viiakse läbi erinevat tüüpi põletikuliste perikardi protsesside, samuti mittepõletikulise etioloogiaga patoloogiate (hüdroperikard, hemoperikard, küloperikard) korral. Diferentseerimine toimub välistamise teel, mis põhineb üldiste diagnostiliste meetmete tulemustel.
Tähelepanu pööratakse muu kardiomegaalia tõenäosusele:
- Kardiomüopaatiad;
- Isoleeritud müokardiit;
- Teatud kaasasündinud südamerikete korral;
- Ülemise õõnesveeni sündroom mediastiinumi kasvajaprotsessides;
- Vasakpoolne pleuraefusioon (efusiooni maht muutub hingamisega, tuvastatakse vasakust vatsakesest tagantpoolt ja samal ajal puudub selle ees, ei akumuleeru vasakust aatriumist tagantpoolt);
- Maksatsirroosist tingitud kardiopaatia.
Diferentsiaaldiagnostika viiakse läbi, võttes arvesse sümptomaatilisi tunnuseid, kaasates laboratoorsed diagnostilised protseduurid ja pildiuuringud.
Alustav tamponaad nõuab täiendavat diagnoosi.
Kui perikardi bursasse koguneb mittepõletikulist eritist, võib esineda eksudatiivne perikardiit. Seda tuleks diagnoosi panemisel ja ravi määramisel arvesse võtta. Seega jälgitakse selliste seisundite tekkimise tõenäosust:
- Hüdroperikard - suures koguses fibriinivaba perikardi eksudaadi (nn transudaadi) kogunemine südamepauna. Probleem võib tekkida raske parema vatsakese puudulikkuse korral ning sellega kaasnevad perifeerne turse, astsiit ja pleura eritis. Puuduvad valu rinnus, perikardi hõõrdumise kahin ega perikardiidile iseloomulikud EKG muutused.
- Hemoperikard - vere kogunemine perikardiruumi, näiteks haava või trauma korral pärast südameoperatsiooni. Häire nõuab kiiret perikardiotsenteesi.
- Küloperikard – tekib siis, kui perikardi ruum on ühendatud rindkere lümfijuhaga. See võib tekkida trauma, kaasasündinud defekti või mediastiinumi lümfangioomi, hamartoomi jne tüsistusena.
Ravi mädane perikardiit
Purulentse perikardiidi ravimeetmed hõlmavad järgmist:
- Režiimi ja dieedi järgimine;
- Põletikuvastane, sümptomaatiline ja etiotroopne ravi;
- Eksudatiivse mäda mahu vähendamine selle dünaamika edasise kontrollimisega;
- Individuaalselt ja vajadusel südamepuudulikkuse ravi.
Soovitatava poollamava asendiga on ette nähtud voodirežiim - eriti palaviku, vereringepuudulikkuse ja valusündroomi ajal.
Toitumisalased muutused eeldavad fraktsionaalset dieeti koos soola eemaldamise ja joomise normaliseerimisega.
Südametamponaadi vältimiseks on näidustatud perikardiõõne erakorraline drenaaž. Antibiootikume manustatakse parenteraalselt vähemalt 14-28 päeva jooksul, samuti intraperikardiaalselt samaaegselt intensiivse detoksifitseerimise, immunotroopsete ja sümptomaatiliste terapeutiliste meetmetega.
Septilise seisundi tekkimisel on antibakteriaalsete ravimite annused sarnased meningiidi korral välja kirjutatud annustega.
Kui patoloogia seenhaigus on kinnitust leidnud, tehakse perikardiektoomia.
Bakteriaalset mädast perikardiiti ravitakse kaitstud penitsilliinidega kombinatsioonis aminoglükosiididega. Pärast põletikulise mädase protsessi täpse etioloogia kindlaksmääramist määratakse etiotroopne ravi (sõltuvalt tekitajast).
Antibiootikumravi kestus on vähemalt 14–28 päeva.
Intravenoosne antibiootikumravi viiakse läbi, kuni palavikuline seisund on täielikult kõrvaldatud ja vere leukotsüütide tase normaliseerub. Kui patsient on kriitilises seisundis või penitsilliiniravimite manustamine on võimatu, siis kinnitatud patogeeni puudumisel määratakse vankomütsiin, fluorokinoloonid ja kolmanda põlvkonna tsefalosporiinid.
Antibiootikumravi jätkub bakterioloogilise diagnostika pildi ja mädase eritise uurimise kontrolli all. [ 13 ]
Kirurgiline ravi
Mädase perikardiidi puhul on kõige sagedamini kasutatav kirurgiline protseduur perikardiotsentees ehk perikardi punktsioon, mille abil saab kiiresti ennetada ja lahendada südametamponaadi ning isegi selgitada põletikulise protsessi põhjust.
Protseduuri ei ole võimalik läbi viia koagulopaatiatega patsientidel, samuti neil, kes saavad aktiivset antikoagulantravi. Suhteliseks vastunäidustuseks on trombotsüütide arv alla 50x109/l.
Perikardiotsenteesi ei saa teha, kui patsient on kohal:
- Aordi aneurüsm;
- Südamelihase infarktijärgne rebend;
- Traumaatiline hemoperikardium.
Need juhtumid on näidustused südameoperatsiooniks.
Enne punktsiooniga jätkamist peaks kardioloog üle vaatama rindkere röntgenpildi ja ehhokardiograafia tulemused. Protseduuri saab läbi viia standardrežiimis või elektrokardiograafilise kontrolli all.
Perikardi bursas eksudatiivse mäda piisavaks liikumiseks peaks patsient olema poolistuvas asendis. Lisaks kontrollitakse vererõhku ja küllastusväärtusi.
Perikardiotsenteesi tegemiseks vajalikud instrumendid:
- Nõelasisesed nõelad;
- Laienev tööriist;
- Juhtiv instrument;
- Kumer röntgenkontrastne kateeter;
- Mitmesuunaline toruadapter.
Perikardi punktsiooni koht (Larrey meetodi kasutamisel) on vasakpoolse roidekaare ja medulla aluse vahelise nurga tipp. Marfani meetodi kasutamisel tehakse punktsioon vasakpoolse medulla aluse juures.
Perikardiotsentees on üsna keeruline protseduur, millega kaasneb koronaarkoe ja pärgarteri veresoonte kahjustamise oht. Kõige ebasoodsamate tüsistuste hulka kuulub pärgarteri või müokardi perforatsioon või rebend, kuid sellised probleemid on väga haruldased. Muude võimalike tüsistuste hulka kuuluvad:
- Pneumotooraks;
- Õhuemboolia moodustumine;
- Südame rütmihäired;
- Kõhuõõne organite perforatsioon;
- Kopsu turse;
- Sisemise piimanäärmearteri fistuli moodustumine.
Oluline on mõista, et perikardiotsenteesi läbiviimine mädase perikardiidiga patsientidel on vajalik meede, ilma milleta on igasugune surmaoht.
Mõnel juhul on vaja perikardiektoomiat - parietaalsete ja vistseraalsete lehtede kirurgilist eemaldamist või laiaulatuslikku resektsiooni. Protseduur on näidustatud patsientidel, kellel on suur hulk mädast eritist, sagedased retsidiivid, resistentsus ravimravile, samuti korduva perikardiotsenteesi mõju puudumisel.
Ärahoidmine
Purulentse perikardiidi ennetamine koosneb üldistest meetmetest, kuna spetsiifilisi ennetusmeetmeid pole välja töötatud.
Esiteks on vaja õigeaegselt ravida kõiki kehas esinevaid nakkus-põletikulisi protsesse, mitte oodata probleemi süvenemist ja nakkustekitajate levikut kogu kehas.
Soovitatav on mõõdukalt treenida, elada aktiivset eluviisi, teha pikki jalutuskäike värskes õhus, ujuda ja jalgrattaga sõita, matkata. Peaaegu iga füüsiline tegevus, mis pakub inimesele naudingut ja leevendab närvipinget, on teretulnud.
On kohane harjutada end karastamisprotseduuridega: suurepärase taastava efekti annab kontrastdušš või -dušš, paljajalu rohul, veel või lumel kõndimine, märg hõõrumine ja mähkimine.
Ei tohiks unustada piisavat und. Terve inimese piisav une kestus on vähemalt 8 tundi (optimaalselt 9 tundi) päevas. Mõned eriti aktiivsed inimesed ei tohiks unustada võimalust päevasel ajal puhata.
Toitumine mängib olulist rolli paljude haiguste, sealhulgas perikardiidi, tekkes. On juba ammu teada, et rasvase, soolase ja vürtsika toidu regulaarne tarbimine mõjutab negatiivselt südame-veresoonkonda: inimesel tekib rasvumine, veresoonte elastsus halveneb, vereringe on häiritud, tekivad probleemid vererõhuga. Lisaks mõjutab suur kogus soola toidus neerufunktsiooni negatiivselt, mille tulemuseks on tursed ja süda kogeb tarbetut koormust. Samuti on ebasoovitav kange tee ja kohvi ning alkohoolsete jookide regulaarne tarbimine.
Nakkus-põletikuliste protsesside ja immunosupressiooni korral tuleks spetsiifilisi ennetavaid meetmeid arutada raviarstiga - kardioloogi, interni, nakkushaiguste spetsialisti, reumatoloogi või immunoloogiga. Ennetavate meetmete eiramist ei tohiks eirata, sest iga probleemi on lihtsam ennetada. Mitte mingil juhul ei tohiks antibiootikume võtta "profülaktikaks". Iga antibiootikumravi määramist peaks läbi viima eriarst olemasolevate näidustuste alusel.
Prognoos
Mädane perikardiit vajab kiiret meditsiinilist sekkumist ja patsiendi pidevat jälgimist. Ilma õigeaegse ja piisava ravita on tulemus surmav. Kui patoloogia avastatakse õigeaegselt ja tehakse kõik vajalikud terapeutilised manipulatsioonid, paraneb 85% patsientidest ilma pikaajaliste kahjulike tagajärgedeta. Intravenoosne antibiootikumravi peaks algama empiiriliselt juba enne diagnostilise bakterioloogilise teabe saamist. Teine eriti oluline samm lisaks antibiootikumravile on drenaaži kasutamine. Eksudatiivne mäda on drenaaž ja koguneb sageli kiiresti. Eksudaadi äravoolu vältimiseks kasutatakse intraperikardiaalset trombolüüsi: seda ravimteraapiat kasutatakse kuni kirurgilise sekkumise lõpliku otsuse tegemiseni. Mõnel juhul on sobiv rangluualune perikardistoomia ja õõnes perikardi loputus. Need protseduurid võimaldavad mäda täielikumat drenaaži.
Pädeva ravi puudumine on mädase haigusvormiga patsiendi surma tagatis: patsiendi surm saabub süveneva joobe ja südametamponaadi tekke tagajärjel. Piisava ja õigeaegse medikamentoosse ravi korral suurenevad soodsa tulemuse võimalused dramaatiliselt. Kompleksne ravi, mida viivad läbi kvalifitseeritud spetsialistid spetsialiseeritud kardioloogiaosakonnas või kliinikus, aitab vähendada suremust 10-15%-ni.
Läbipõetud ja isegi edukalt ravitud mädane perikardiit on näidustus edasiseks registreerimiseks kardioloogia või südamekirurgia spetsialisti juures.

