
Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Malaaria
Artikli meditsiiniline ekspert
Viimati vaadatud: 04.07.2025
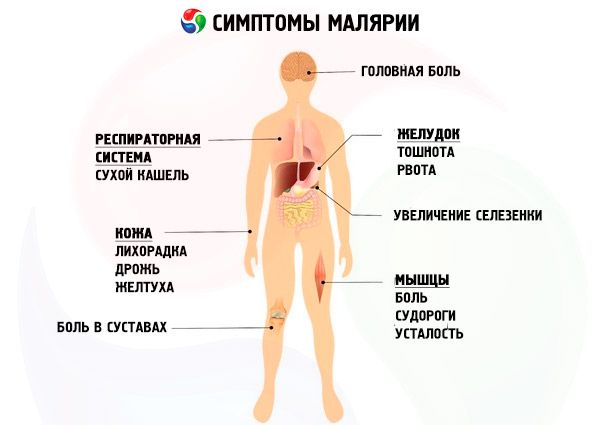
Malaaria (inglise keeles malaria; prantsuse keeles paludisme) on äge antroponootiline transmissiivne algloomade haigus, millel on transmissiivne nakkusmehhanism, mida iseloomustavad väljendunud joobeseisundi sümptomid, tsükliline kulg vahelduvate palavikuhoogude ja apüreksia perioodidega, suurenenud põrn ja maks, hemolüütilise aneemia teke progresseeruva kuluga ja haiguse ägenemised.
Epidemioloogia
Nakkustekitaja allikaks on haige inimene või parasiidi kandja, kelle veres on gametotsüüte. Malaaria on sääsehammustuse kaudu leviv nakkushaigus. P. vivax'i, P. ovale'i ja P. malariae gametotsüüte leidub veres haiguse esimestel päevadel; nende arv suureneb pärast mitut erütrotsütaarse skisogoonia tsüklit. P. falciparum'iga nakatumisel muutub inimene nakkusallikaks 10-12 päeva pärast parasiteemia algust ja võib selleks jääda 2 kuud või kauem.
Malaaria korral on võimalikud mitmesugused nakkuse leviku mehhanismid:
Edastusmehhanism (sääsehammustus)
See mehhanism on peamine, mis tagab plasmodiate olemasolu bioloogilise liigina. Nakkusallikaks on inimene (malaariasse haigestunud või parasiidi kandja), kelle veres on küpseid gametotsüüte (parasiidi isas- ja emasloomarakke). Malaariakandjad on ainult Anopheles perekonna emased sääsed.
Sääse maos, kuhu erütrotsüütide sees olevad isas- ja emasloomad gametotsüüdid koos verega sisenevad, toimub nende edasine küpsemine (pärast erütrotsüütide lüüsi), ühinemine ja mitmekordne jagunemine sporosoidide moodustumisega, mis kogunevad sääse süljenäärmetesse. Parasiidi aseksuaalsed vormid (trofosoidid, šisontid), mis on sattunud sääse maosse, surevad.
Seega toimub inimkehas parasiidi arengu aseksuaalne tee (skisogoonia) koos gametotsüütide moodustumise ja akumuleerumisega ning sääsekehas toimub seksuaalne tee (sporogoonia), isaste ja emaste gametotsüütide sulandumine nende edasise arengu ja sporosoidide moodustumisega.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Vertikaalne ülekandemehhanism
Vertikaalne ülekandemehhanism (emalt lootele) või emalt vastsündinule (sünnituse ajal - parenteraalne mehhanism). Vertikaalse ülekande korral nakatub loode platsenta kaudu harva. Sagedamini toimub infektsioon sünnituse ajal, kui teatud kogus ema verd satub vastsündinu vereringesse, mille erütrotsüütides esinevad parasiidi aseksuaalsed vormid.
Parenteraalne ülekandemehhanism
Parenteraalne nakkusmehhanism viib nn skisontmalaaria tekkeni. See ilmneb vereülekannete ajal või harvemini asepsise rikkumise korral süstide ajal (näiteks narkomaanide seas, kes kasutavad sama süstalt). Vereülekande ajal nakatumise korral on nakkusallikaks doonorparasiidi kandja, kellel on sageli sublatentne parasiteemia (parasiitide arv on alla viie ühes μl veres). Seetõttu on malaaria endeemilistes maailma piirkondades vaja doonorvere kontrollimiseks kasutada lisaks parasitoloogilistele meetoditele (parasiidi tuvastamine paksude tilkade preparaatides ja vereplaastrites) ka malaaria laboratoorse diagnostika seroloogilisi (immunoloogilisi) meetodeid (RNIF, ELISA jne). Arvestades, et parenteraalse infektsiooni korral siseneb tavaliselt vaid mõni üksik parasiit (eriti süstide korral), võib inkubatsiooniperiood pikeneda 3 kuuni (massiivse infektsiooni korral võib inkubatsiooniperiood vastupidi olla väga lühike - mitu päeva), mis on oluline teada malaaria diagnoosimisel patsientidel, kes on läbinud operatsiooni, ja narkomaanidel.
Malaaria leviku tingimused
Malaaria levikuks teatud piirkonnas (riigis, territooriumil, alal) on vajalikud järgmised tingimused:
- Nakkusallikas (malaariahaige või parasiidi kandja).
- Tõhusa kandja olemasolu (perekonna Anopheles sääsed). Malaariaparasiitide suhtes vastuvõtlikkus on perekonna Anopheles sääskeliigi peamine omadus. Perekonna Anopheles sääskede arv teiste liikide populatsioonides ei ole nii suur kui mittemalaariasääskede oma ja nad harva häirivad end oma hammustustega tõsiselt. Siiski võivad isegi väikesed liigid muudes soodsates tingimustes (sääskede paljunemispaikade lähedus inimeste elupaikadele) mängida üsna olulist rolli. Rohkem kui 70 perekonna Anopheles sääseliiki (enam kui 200 teadaolevast liigist) võivad olla tõhusad malaariakandjad.
- Soodsad kliimatingimused: keskmine päevane õhutemperatuur üle 16 °C ja sääskede paljunemispaikade olemasolu: veekogud, veehoidlad, niisutusstruktuurid jne. Sääse (Pl. vivax) kehas arenguks vajalik minimaalne keskmine päevane õhutemperatuur on 16 °C, sääse (Pl. falciparum) kehas 18 °C, madalamal temperatuuril sporogooniat ei esine. Sporogonoonia kestus on temperatuuri tõustes lühem (teatud piirini, kuna keskmine päevane temperatuur 30 °C ja kõrgem on sporogooniale ebasoodne). Optimaalse keskmise päevase temperatuuri (25–26 °C) korral võtab sporogoonia aega Pl. vivaxil 8–9 päeva, Pl. falciparumil 10–11 päeva.
Kogu malaaria levikuala maakeral (erinevatel aastatel 45° N ja 40° S kuni 64° N ja 45° S) on hõivatud vivax-malaaria poolt. Falciparum-malaaria ja malariae malariae levikualad on mõnevõrra väiksemad efektiivse sporogoonia jaoks vajaliku kõrgema temperatuuri tõttu; ovale-malaaria levikuala asub kahes piirkonnas, mis ei ole territoriaalselt omavahel seotud: troopilises Aafrikas ja Vaikse ookeani lääneosa riikides (Indoneesia, Vietnam, Filipiinid, Uus-Guinea jne). Mägistes riikides võivad malaaria kolded tekkida parasvöötme kliimavööndis kuni 1000 m kõrgusel ja subtroopilises ja troopilises vööndis kuni 1500–2500 m kõrgusel, kusjuures suurtel kõrgustel (1000–1500 m ja kõrgemal) esinevad ainult vivax-malaaria kolded.
Malaariale on iseloomulik väljendunud hooajalisus. Parasvöötme ja subtroopilises kliimas jaguneb malaariahooaeg sääskede efektiivse nakatumise, nakkuse leviku ja haiguse massiliste ilmingute perioodideks. Sääskede efektiivse nakatumise perioodi algus (nakkuseallika - patsientide, parasiidikandjate - olemasolul) langeb kokku keskmise päevase temperatuuri stabiilse tõusu hetkega 16 °C-ni. Ülekandeperioodi algus on seotud sporogoonia lõppemisega sääse kehas, mis sõltub antud aasta konkreetsetest keskmistest päevastest temperatuuridest. Moskva oblastis võib vivax-malaaria levikuperiood ulatuda 1,5-2 kuuni või kauemgi, kuni esimeste sügiskülmadeni. Massiliste ilmingute perioodi piirid on vähem määratletud. Koldetes, kus levib ainult kolmepäevane malaaria, võib massiline haigestumus alata juba ammu enne levikuperioodi algust. Täheldatud juhtumid on vivax-malaaria primaarsed ilmingud pika inkubatsiooniperioodiga (3–10 kuud), mis on tingitud eelmise hooaja nakatumisest ja hüpnozoiitide säilimisest maksas (ilma primaarsete ilminguteta lühikese inkubatsiooniperioodiga), samuti kauged eksoerütrotsütaarsed ägenemised (pärast eelmise hooaja lühikese inkubatsiooniperioodiga malaariahoogude seeriat ilma piisava ägenemiste vastase ravita).
Malaaria suhtes vastuvõtlikkus on universaalne. Nakatumise tulemus pärast patogeeni sisenemist vereringesse ja haiguse kliiniline kulg määratakse individuaalse immunoloogilise seisundi, mittespetsiifiliste kaasasündinud resistentsusfaktorite aktiivsuse, nakatumisjärgse immuunsuse intensiivsuse ja vastsündinute puhul emalt saadud G-klassi spetsiifiliste antikehade taseme järgi. Erandiks on Lääne-Aafrika ja Uus-Guinea põlisrahvad, kes on enamasti Pl. vivax'i nakkuse suhtes immuunsed, mis on seotud Duffy rühma erütrotsüütide isoantigeenide geneetiliselt määratud puudumisega, mis toimivad Pl. vivax merozoiitide retseptoritena. Seetõttu on selles piirkonnas vivax-malaariaga nakatumise juhtumeid oluliselt harvem kui teistes troopilise Aafrika piirkondades.
Inimestel, kellel on ebanormaalne hemoglobiin (talasseemia, sirprakuline aneemia, hemoglobiin E, C jne), kellel on erütrotsüütide tsütoskeleti struktuuri kõrvalekalded (pärilik sferotsütoos, kagupoolne ovalotsütoos, pärilik elliptotsütoos) või kellel on erütrotsüütide ensüümi glükoos-6-fosfaatdehüdrogenaasi puudulikkus, on suhteline resistentsus igat tüüpi plasmodiumide suhtes. Malaariaga nakatumise korral on nad kergelt haiged, parasiitide arv veres püsib suhteliselt madalal tasemel ja pahaloomulise progresseerumise juhtumeid (tserebraalne malaaria - falciparum) praktiliselt ei esine. Teisest küljest on glükoos-6-fosfaatdehüdrogenaasi puudulikkusega inimestel mitmete malaariavastaste ravimite (primakiin, kiniin jne) kasutamisel oht ägeda hemolüüsi tekkeks. Erinevat tüüpi malaaria suhtes loomuliku resistentsuse mehhanismid on endiselt suures osas ebaselged ja neid uuritakse jätkuvalt.
Vastsündinutel on ka teatav vastupanuvõime kõikide malaaria vormide suhtes. See on tingitud:
- passiivse immuunsuse olemasolu, mis on tingitud G-klassi antikehadest, mille vastsündinu on saanud hüperimmuunselt emalt (piirkondades, kus on suur malaaria esinemissagedus);
- spetsiifilise immuunsuse säilitamine pärast sündi tänu A-klassi antikehadele, mida vastsündinu saab rinnapiimaga;
- lootehemoglobiini olemasolu vastsündinul, millest on malaariaparasiidi toitmiseks vähe kasu.
Pärast esimest kolme kuni kuut elukuud on vastsündinutel oluliselt suurenenud risk haigestuda falciparum-malaaria rasketesse, pahaloomulistesse vormidesse (loote hemoglobiini sisaldavate punaste vereliblede muutumine normaalset hemoglobiini sisaldavateks punasteks verelibledeks; üleminek segatoidule - parasiidi arenguks vajaliku para-aminobensoehappe tarbimine, mis puudub emapiimas).
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Immuunsus malaaria vastu
Malaariavastane immuunsus on mittesteriilne, liigi- ja tüvespetsiifiline, ebastabiilne ja lühiajaline. Antikehade kaitsva taseme säilitamiseks on vajalik pidev antigeeni stimuleerimine korduvate malaariainfektsioonide vormis. Pl. malariae ja Pl. vivax'i suhtes tekib immuunsus varem ja püsib kauem kui Pl. falciparum'i suhtes. Malaariavastane immuunsus hõlmab rakulisi ja humoraalseid reaktsioone. Antikehade sünteesi stimuleerivad immuunprotsessid algavad malaariaparasiitide fagotsütoosiga makrofaagide poolt. See avaldub põrna, maksa ja luuüdi histiofagotsütaarse süsteemi hüperplaasias.
Malaaria levimus
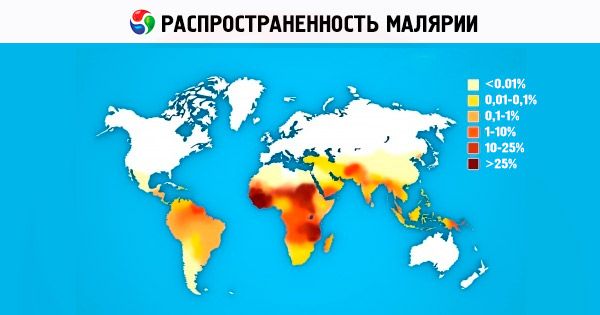
Neljast inimese malaaria patogeenide liigist on P. vivax maailmas kõige levinum. Subtroopikas ja troopikas domineerivad P. vivaxi populatsiooni geenivaramus sporosoidid. Nad põhjustavad haiguse pärast lühikest inkubatsiooniperioodi (10–21 päeva). Aafrika mandril leidub P. vivaxi pidevalt Ida-Aafrika riikides araablaste, indiaanlaste, etiooplaste ja eurooplaste seas. Lääne-Aafrika riikides, kus elavad peamiselt neegrid rassi esindajad, P. vivaxi ei leidu, mis on seletatav Aafrika mustanahaliste geneetiliselt määratud kaasasündinud immuunsusega P. vivaxi suhtes [erütrotsüütidel puudub retseptor P. vivaxi merosoidide jaoks - Duffy isoantigeenid (Fy d või Fy b )]. P. ovale levila on väike ja koosneb kahest osast. Peamine, Aafrika osa, hõlmab troopilist Aafrikat Gambiast põhjas kuni Kongoni mandri lõunas. Levila teine osa on Vaikse ookeani lääneosa ja Kagu-Aasia riigid. Troopilise malaaria geograafiline levila ulatub 40° põhjalaiuskraadini ja 20° lõunalaiuskraadini. P. falciparum põhjustab kuni 50% malaariajuhtudest maailmas. Neljapäevast malaariat leidub praegu Aafrikas, Kesk- ja Lõuna-Ameerika mõnes piirkonnas ning Kariibi mere piirkonnas ja Kagu-Aasias.
Enamik inimesi on malaariale vastuvõtlikud. Erandiks on Lääne-Aafrika põliselanikkond. Troopilise Aafrika hüperendeemilistes piirkondades, kus domineerib P. falciparum, on põliselanikkonna suhteliselt stabiilne immuunstruktuur:
- Alla 6 kuu vanused lapsed ei haigestu emalt saadud passiivse immuunsuse tõttu:
- Enamik 6–24 kuu vanuseid lapsi on nakatunud P. falciparumiga; passiivne immuunsus on hääbunud, aktiivne immuunsus pole veel välja arenenud; selles rühmas on malaariasse suremus kõrgeim:
- Üle 2-aastastel lastel avastatakse P. falciparum'it harvemini, malaaria kulgu leevendab omandatud immuunsus ja parasiteemia intensiivsus väheneb vanusega:
- Täiskasvanutel avastatakse P. falciparumit harva kõrge immuunpinge tõttu; nakatumise korral kliinilisi ilminguid ei esine.
Troopilist malaariat taluvad kergesti ka ebanormaalse hemoglobiin S-i (sirprakuline aneemia) kandjad ja inimesed, kellel on teatud muud geneetiliselt määratud hemoglobiini ja punaste vereliblede ensüümide kõrvalekalded (G-6-PDH puudulikkus).
Malaariauuringute ajalugu
Malaaria (üks iidsemaid inimhaigusi) uurimine on lahutamatult seotud inimtsivilisatsiooni ajalooga. Eeldatakse, et malaaria hakkas Maal (Vahemere Aafrika piirkonnast) levima umbes 10 000 aastat tagasi tänu intensiivsele põllumajanduse, kaubanduse ja uute maade uurimise arengule. Vana-Egiptuse papüürustes, vanas Hiina kirjanduses ja klassikalise iidse India meditsiini (Ayurveda) kaanonites on malaaria kliinilise pildi ja epideemiate kirjeldused säilinud tänapäevani; isegi siis tehti oletusi võimaliku seose kohta haiguse arengu ja sääsehammustuste vahel. Hiljem (5.-6. sajand eKr) kirjeldasid Vana-Kreeka arstid: Hippokrates, Heradotus, Empedokles malaaria kliinilist pilti üksikasjalikult. Hippokratesele omistatakse malaaria eristamine palavikuliste haiguste rühmast: ta tegi ettepaneku eristada haiguse kolme vormi: "igapäevane" (päevased rünnakud), "tertsiaarne" (rünnakud ülepäeviti) ja "kvartaalne" (rünnakud iga 2 päeva tagant).
Malaaria uurimise teaduslike avastuste ajastu alguseks loetakse 1640. aastat, mil Hispaania arst ja konkistadoor Juan del Vego kasutas malaariahaigete raviks esmakordselt kiinapuu koore leotist, mida Peruu ja Ecuadori indiaanlased varem palavikualandajana kasutasid. Haiguse "malaariaks" (itaalia keeles "mal aria" - halb õhk) nimetamise eest kuulub au itaallasele Lancisile (1717), kes seostas inimeste nakatumist malaariasse soodest pärit "mürgiste" aurude kaudu. 1880. aastal kirjeldas Alžeerias töötanud prantsuse arst A. Laveran üksikasjalikult malaaria tekitaja morfoloogiat. 1897. aastal pani Inglise sõjaväearst Ronald Ross Indias paika malaaria levikumehhanismi.
Praegu on malaaria üks tõsisemaid terviseprobleeme enam kui 100 riigis Aafrikas, Aasias ja Lõuna-Ameerikas, umbes pool maailma elanikkonnast elab malaariasse nakatumise ohus. Peaaegu kõik Euroopa ja Põhja-Ameerika riigid registreerivad igal aastal sadu imporditud malaaria juhtumeid inimeste seas, kes saabuvad piirkondadest, kus see on laialt levinud, nn lennujaama malaaria juhtude arv kasvab. WHO andmetel haigestub igal aastal malaariasse 200–250 miljonit inimest maailmas, vähemalt 80% kõigist malaaria juhtudest registreeritakse Sahara kõrbest lõunas asuvates Aafrika riikides. Igal aastal sureb malaariasse 1–2 miljonit inimest, peamiselt alla 5-aastased lapsed. Ainuüksi Aafrikas hinnatakse sotsiaalseid ja majanduslikke kahjusid 2 miljardile USA dollarile aastas. Alates 1998. aastast on WHO, Maailmapanga ja UNICEF-i egiidi all rakendatud teaduslikku ja praktilist programmi (Roll Back Malaria Initiative) malaaria tõrjeks (peamiselt arengumaades). Programmi on kavas kesta aastani 2010–2015. Tõhusa malaariavastase vaktsiini loomise arendustööd on aktiivselt käimas, kuid see võtab veel vähemalt 10–15 aastat. Malaariaravimite otsimine, arendamine ja täiustamine on üks WHO, erinevate farmaatsiaettevõtete ja uurimisinstituutide prioriteetseid programme kogu maailmas. Viimastel aastatel on Venemaal suurenenud rände ja rahvusvahelise turismi intensiivse arengu tagajärjel suurenenud imporditud malaariajuhtumite arv.
Põhjused malaaria
Haiguse nimetus "malaaria" üldistab tegelikult nelja eraldi algloomade põhjustatud haigust, mida põhjustavad vastavalt neli tüüpi patogeene.
Malaariat põhjustavad parasiidid, mis kuuluvad algloomade tüüpi, sporozoa klassi, Plasmodiidae sugukonda, Plasmodium perekonda. Inimestel parasiteerivad neli patogeeni tüüpi: P. vivax põhjustab kolmepäevast malaariat, P. malariae põhjustab neljapäevast malaariat, P. falciparum põhjustab troopilist malaariat ja P. ovale põhjustab kolmepäevast ovale malaariat.
Malaaria patogeenid
Ergutaja |
Malaaria vorm (vastavalt RHK-10-le) |
Plasmodium (Laverania) falciparum |
Plasmodium falciparum'i põhjustatud malaaria (falciparum malaaria) |
Plasmodium (Plasmodium) vivax |
Plasmodium vivaxi põhjustatud malaaria (malaria-vivax) |
Plasmodium (Plasmodium) ovale |
Plasmodium ovale põhjustatud malaaria (malaria-ovale) |
Plasmodium (Plasmodium) malaaria |
Plasmodium malariae põhjustatud malaaria (malaria-malariae) |
Enamikus kodumaistes väljaannetes (õpikud, käsiraamatud, teatmikud) säilitatakse malaaria vormide varasemad nimetused: troopiline malaaria (malaria-falciparum), kolmepäevane malaaria (malaria-vivax), ovaalne malaaria (malaria-ovale) ja neljapäevane malaaria (malaria-malariae).
Kõiki nelja malaaria vormi iseloomustavad oma kliinilised, patogeneetilised ja epidemioloogilised tunnused. Kõige olulisema koha hõivab falciparum-malaaria, mis moodustab 80–90% kõigist malaariajuhtudest maailmas, mille tekitaja kuulub spetsiaalsesse alamperekonda (Laverania). Ainult falciparum-malaaria võib kulgeda pahaloomuliselt, põhjustades surma.
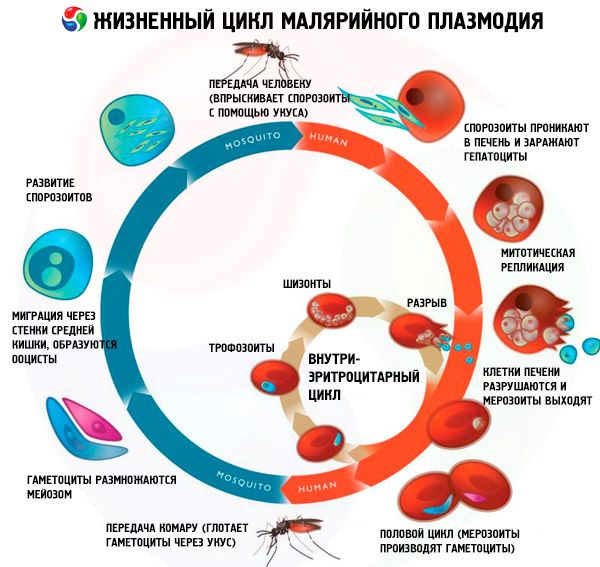
Malaaria patogeenid läbivad oma elutsükli jooksul järgmise arengutsükli koos peremeesorganismi vahetusega:
- aseksuaalne areng (skisogoonia) toimub vaheperemehe - inimese - kehas;
- Suguline areng (sporogoonia) toimub lõpliku peremehe - perekonna Anopheles emase sääse - kehas.
Sporosoidid sisenevad inimorganismi nakatunud malaariasääse hammustuse kaudu. Pärast verre sattumist tungivad sporosoidid maksa sinusoidaalsetest veresoontest hepatotsüütidesse 15–45 minuti jooksul ja alustavad eksoerütrotsütaarset tsüklit (koeskizogooniat). Selektiivsus ja invasiooni kiirus tulenevad spetsiifiliste retseptorite olemasolust hepatotsüütide membraanidel. Parasiidid suurenevad, jagunevad korduvalt ja moodustavad palju väikeseid mononukleaarseid moodustisi – merosoiite. Eksoerütrotsütaarse tsükli minimaalne kestus on P. falciparumi puhul 5–7 päeva, P. vivaxi puhul 6–8 päeva, P. ovale puhul 9 päeva ja P. malariae puhul 14–16 päeva. Seejärel lahkuvad merosoidid hepatotsüütidest verre ja tungivad erütrotsüütidesse, kus tekib erütrotsüütide skisogoonia. Kolmepäevasele ja ovaalsele malaariale on iseloomulik eriline eksoerütrotsüütilise arengu tüüp: kõik parasiidid või mõned neist on võimelised hepatotsüütides pikka aega (7–14 kuud või kauem) olema „uinunud“ olekus (hüpnosoidid) ja alles pärast seda perioodi hakkavad nad muutuma merosoidideks, mis on võimelised nakatama erütrotsüüte. Seega määrab see pikaajalise inkubatsiooni ja kuni 3 aasta jooksul esinevate retsidiivide võimaluse.
Erütrotsüütide skisogooniaga kaasneb parasiitide tsükliline areng ja mitmekordne jagunemine, kusjuures malaariaplasmoodiad läbivad järgmised etapid: noor trofosoidiit (rõngakujuline); arenev trofosoidiit; küps trofosoidiit (suure tuumaga); arenev šizont; küps šizont. Pärast skisogooniaprotsessi lõppemist erütrotsüüt hävib. Vabad merosoidid tungivad aktiivselt uutesse erütrotsüütidesse, kuid enamik neist sureb peremeesorganismi kaitsvate immuunmehhanismide mõjul. Erütrotsüütide skisogoonia kestus on P. vivax'il, P. ovale'l ja P. falciparumil 48 tundi ja P. malariae'l 72 tundi. Erütrotsüütide tsükli jooksul transformeeruvad mõned merosoidid sugulisteks vormideks - naissoost (makrogametotsüüdid) või isasteks (mikrogametotsüüdid).
Gametotsüüdid sisenevad sääsekandja kehasse, kui see toitub malaariahaige või parasiidikandja verest. mis sisaldavad küpseid gametotsüüte. Sääse maos väljutab isase gametotsüüt 9–12 minuti pärast kaheksa õhukest liikuvat flagelli. Vabad flagellid (mikrogameedid) tungivad läbi emasraku (makrogameedi); pärast tuumade ühinemist moodustub sügoot – ümmargune viljastatud rakk. Seejärel arenevad järjestikku ookiniidid, ootsüstid sporosoididega, mille küpsemine toimub sääse süljenäärmetes. Optimaalsel ümbritseva õhu temperatuuril (25 °C) kestab sporogoonia P. vivaxil 10 päeva, P. falciparumil 12 päeva, P. malariae'l ja P. ovale'l 16 päeva; õhutemperatuuril alla 15 °C sporosoidid ei arene.
Pathogens
Pathogenesis
Kõik malaaria sümptomid on põhjustatud erütrotsütaarsest skisogooniast – parasiidi aseksuaalsete erütrotsütaarsete vormide kasvust ja paljunemisest veres. Koeskisogoonia kliiniliselt ei avaldu.
Malaariahoog on seotud erütrotsütaarse skisogoonia lõpuleviimisega, erütrotsüütide massilise lagunemisega ja suure hulga merosoidide, parasiitide ainevahetusproduktide, millel on pürogeensed ja toksilised omadused, sattumisega verre, mis provotseerivad palavikulise reaktsiooni teket. Erütrotsütaarse skisogoonia tsüklilise iseloomu tõttu korduvad palavikulised hood iga 48 tunni järel kolmepäevase, ovaalse ja troopilise malaaria korral ning iga 72 tunni järel neljapäevase malaaria korral. Inimese nakatumisel siseneb organismi heterogeenne malaariaparasiitide populatsioon ja skisogoonia algperioodil toimub asünkroonselt, mille tõttu võib palaviku tüüp olla ebaregulaarne. Immuunreaktsioonide arenedes säilib võime erütrotsüütides parasiitida ühes plasmoodiate põhipõlvkonnas, mis määrab sellele liigile iseloomuliku palavikurütmi. Ainult troopilise malaaria korral võib esineda mitu (2-3) plasmoodiate põhipõlvkonda, mistõttu on palavik sageli ebaregulaarne.
Malaariale iseloomulik aneemia on punaste vereliblede hävimise tagajärg neis leiduvate parasiitide poolt. On teada, et P. vivax ja P. ovale tungivad peamiselt noortesse punastesse verelibledesse, P. malariae aga küpsetesse. P. falciparum nakatab erineva küpsusastmega punaseid vereliblesid, mis aitab kaasa nende olulisemale kahjustusele ja hemolüüsile, seetõttu mängib troopilise malaaria korral hemolüüs aneemia tekkes juhtivat rolli. Punaste vereliblede hemolüüsi täiendavateks teguriteks on ka autoimmuunsed mehhanismid, mis kahjustavad nakatumata punaseid vereliblesid. Malaaria korral tekkiv põrna retikuloendoteliaalsete elementide hüperplaasia pärsib vereloomet, mis suurendab aneemiat ja trombotsütopeeniat.
Maksa ja põrna suurenemine on esialgu põhjustatud organite ummistusest, kuid peagi tekib neis lümfoidne ja retikuloendoteliaalne hüperplaasia. Erütrotsüütide hemolüüsi, aga ka hepatotsüütide kahjustuse tagajärjel tekib kollatõbi. Süsivesikute imendumise vähenemine ja glükoneogeneesi pärssimine maksas põhjustab hüpoglükeemiat. Anaeroobse glükolüüsi aktiveerumine viib laktaadi kogunemiseni veres, tserebrospinaalvedelikus ja laktatsidoosi tekkeni, mis on üks raske troopilise malaaria põhjuseid.
Troopilise malaaria korral muutuvad erütrotsüütide omadused, mille tulemuseks on mikrotsirkulatsiooni häire (tsütoadhesioon, sekvestratsioon, roseti moodustumine). Tsütoadhesioon on nakatunud erütrotsüütide adhesioon endoteelirakkudele, mis on sekvestratsiooni põhjuseks kapillaarides ja postkapillaarsetes venulites. Tsütoadhesioonis mängivad peamist rolli spetsiifilised ligandvalgud (nende ekspressiooni erütrotsüütide pinnal indutseerib parasiit) ja retseptorid, mis asuvad endoteelirakkude välispinnal. Veresoonte sulgumine põhjustab kahjustatud organite isheemiat. Erütrotsüütide membraanidele tekivad mügarikud (sõlmed), mis puutuvad kokku endoteelirakkudel moodustunud pseudopoodikujuliste väljakasvudega. Mõned P. falciparumi sordid põhjustavad tervete erütrotsüütide kleepumist nakatunud rakkude külge, mille tulemuseks on "rosettide" moodustumine. Punased verelibled muutuvad jäigaks, mis halvendab vere reoloogilisi omadusi ja süvendab mikrotsirkulatsiooni häiret. Oluline kahjustav tegur on hüpoksia, mis on põhjustatud nakatunud punaste vereliblede ebapiisavast hapnikutranspordi funktsioonist. Ajukude on hüpoksia suhtes kõige vähem vastupidav, mis aitab kaasa ajumalaaria tekkele. Vere hüübimissüsteemis esinevad häired: raske troopilise malaaria korral täheldatakse DIC-sündroomi, trombotsütopeenia ja hüpofibrinogeneemia tunnuseid. Teatud roll troopilise malaaria patogeneesis on üldisel mittespetsiifilisel põletikulisel reaktsioonil. Vaskulaarsed kahjustused tekivad peamiselt põletikumediaatorite toimel. Kõige aktiivsemad on lipiidide peroksüdatsiooni produktid ja granulotsüütide poolt sekreteeritavad proteaasid. Raske malaaria patogeneesis pööratakse märkimisväärset tähelepanu tsütokiinidele, eriti TNF-ile ja IL-ile (IL-2 ja IL-6). Raske troopilise malaaria kõige iseloomulikumad muutused esinevad ajus, kus täheldatakse turset, ajuaine paistetust, neuroglia perivaskulaarseid ja periganglionaarseid kasvu (Durki granuloome). Kapillaare blokeerivad sissetunginud erütrotsüüdid ja parasiidid; täheldatakse ulatuslikku hemostaasi. Tekib perivaskulaarne turse koos hemorraagiate ja fokaalse nekroosiga. Patoloogilise pildi põhjal võib järeldada, et malaaria kooma korral tekib spetsiifiline meningoentsefaliit.
Malaariainfektsioon võib häirida peremeesorganismi immuunvastust, mis käivitab immunopatoloogiliste reaktsioonide kaskaadi. Immunoglobuliinide ja komplemendi kinnitumine glomerulaarsete basaalmembraanide külge põhjustab ägedat nefropaatiat. Nefrootiline sündroom, mis tekib neljapäevase malaariaga patsientidel, liigitatakse immuunkompleksi glomerulopaatiaks.
Kõigi malaaria patogeenide elutsükkel
Kõigi malaariapatogeenide elutsükkel hõlmab kahte peremeesorganismi: inimest (skisogoonia - aseksuaalse arengu tsükkel) ja perekonda Anopheles kuuluvaid sääski (sporogoonia - seksuaalse arengu tsükkel).
Traditsiooniliselt eristatakse kõigi malaariaparasiitide liikide skisogooniatsüklis kolme etappi: eksoerütrotsütaarne skisogoonia (EESh), erütrotsütaarne skisogoonia (ESH) ja gametotsütogoonia. Lisaks eristatakse Pl. vivaxi ja Pl. ovale elutsüklites eraldi etappi - talveuni -, mis on tingitud võimalikust morfoloogiliselt heterogeense sporosoiitide rühma (tahhüsporosoiidid ja bradüsporosoiidid või ainult bradüsporosoiidid) sissetoomisest inimorganismi sääsehammustuse ajal. Nendel juhtudel säilivad bradüsporosoiidid (hüpnosoiidid) hepatotsüütides pikka aega inaktiivses olekus kuni EES-i alguseni.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
Eksoerütrotsüütiline skisogoonia
Sääse süljega inimorganismi viidud sporosoidid sisenevad vereringega väga kiiresti (15–30 minuti jooksul) maksa, kus nad tungivad aktiivselt hepatotsüütidesse neid kahjustamata. Pl. falciparum, Pl. malariae sporosoidid ning Pl. vivax ja Pl. ovale tahüsporosoidid alustavad kohe EES-i, moodustades suure hulga eksoerütrotsüütilisi merosoiite (kuni 40 000 ühest sporosoidist falciparum malaaria korral). Hepatotsüüdid hävivad ja merosoidid sisenevad taas vereringesse, millele järgneb kiire (15–30 minuti jooksul) tungimine erütrotsüütidesse. EES kestus falciparum malaaria korral on tavaliselt 6 päeva, vivax malaaria korral 8 päeva, ovafe malaaria korral 9 päeva ja malariae malaaria korral 15 päeva.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Uinuv staadium
Vivax-malaaria ja ovale-malaaria korral muutuvad hepatotsüütidesse tunginud bradüsporosoiidid inaktiivseteks vormideks - hüpnosoiitideks, mis võivad jääda jagunemata mitmeks kuuks või isegi aastaks kuni järgneva taasaktiveerimiseni (merosoiitide jagunemine ja moodustumine). Seega on hüpnosoiidid seotud pika inkubatsiooniga (kuni 3-10 kuud või rohkem) ja kaugete eksoerütrotsütaarsete ägenemiste tekkega, mis on iseloomulikud ainult neile malaaria vormidele.
Erütrotsüütide skisogoonia
Pärast merosoidide sisenemist erütrotsüütidesse läbivad malaariaparasiidid korduvalt (tsükliliselt) järjestikku järgmised etapid: trofosoidiit (toituv, mononukleaarne rakk), šizont (jagunev multinukleaarne rakk) ja moorula (moodustuvad parasiidid, mis asuvad erütrotsüüdi sees). Seejärel, pärast erütrotsüütide hävimist, satuvad merosoidid vereplasmasse. Suurim arv tütarmerosoite moodustub troopilises malaarias - kuni 40 ühes erütrotsüüdis. ES-staadium kestab rangelt määratletud aja: 48 tundi falciparum-malaaria, vivax-malaaria, ovale-malaaria ja 72 tundi malaariate korral.
Erütrotsütaarse skisogoonia tsükli tunnused ja falciparum-malaaria raskete ja keeruliste vormide peamised patogeneetilised mehhanismid:
- Täiskasvanud trofosoidide (amööboidse trofosoidi staadiumist pärit) sisaldavate sissetunginud erütrotsüütide, šisontide akumuleerumine (sekvestreerimine) siseorganite, peamiselt aju, aga ka neerude, maksa, soolte, luuüdi, platsenta jne veresoontesse;
- nn rosettide moodustumine, mis koosnevad sissetunginud ja nakatumata erütrotsüütidest;
- mikrotsirkulatsioonihäirete, kudede hüpoksia, metaboolse atsidoosi (piimhappe märkimisväärne kogunemine) teke;
- MFS-i aktiveerimine (peamiselt Th-1 immuunvastus) koos tuumorinekroosifaktori α, γ-interferooni, interleukiin-1 ja teiste tsütokiinide suurenenud sünteesiga, mis kahjustavad veresoonte endoteeli ja põhjustavad erütrotsüütide adhesiooni veresoonte endoteelile.
Viimastel aastatel on arvestatud lämmastikoksiidi (NO) suurenenud sünteesi erilise rolliga aju veresoonte endoteelirakkude poolt falciparum malaaria ajuvormi arengus.
Oluliseks patofüsioloogiliseks mehhanismiks falciparum-malaaria raskete vormide tekkes, võrreldes teiste malaaria vormidega, on hüpoglükeemia, mis süvendab patsientidel, eriti lastel ja rasedatel, mikrotsirkulatsiooni ja ainevahetushäireid (metaboolne atsidoos). Falciparum-malaaria hüpoglükeemia tekkes eristatakse kolme peamist tegurit: glükogeneesi vähenemine maksas, glükoosi kasutamine parasiitide poolt ja insuliini sekretsiooni stimuleerimine. Samal ajal võib hüpoglükeemia olla hüperinsulineemia tagajärg, mis tekib pärast kiniini manustamist falciparum-malaaria hoogude peatamiseks.
Parasiidi pikaajalise püsimise tagajärjel (ilma piisava ravita) malaaria-malaaria korral võib immuunmehhanismi (parasiidi antigeene sisaldavate immuunkomplekside ladestumine neeruglomerulite basaalmembraanile) tulemusena tekkida nefrootiline sündroom.
Tuleb märkida, et kõigi malaaria vormide peamised kliinilised ilmingud (mürgistus, maksa ja põrna suurenemine, aneemia) on seotud erütrotsüütide skisogoonia staadiumiga (parasiitide korduv aseksuaalne paljunemine erütrotsüütides) ja mida suurem on parasiitide sisaldus patsiendi 1 μl veres, mis määratakse paksu verekilekile mikroskoopia abil, seda raskem on tavaliselt malaaria. Seetõttu on malaaria laboratoorses diagnostikas oluline mitte ainult malaariaplasmoodiumi tüübi kindlakstegemine, vaid ka parasiteemia taseme määramine. Parasiteemia maksimaalse taseme järgi jaotatakse malaaria vormid kahanevas järjekorras: falciparum malaaria (kuni 100 tuhat μl-s või rohkem), vivax malaaria (kuni 20 tuhat μl-s, harvemini rohkem), ovale malaaria ja malaariae malaaria (kuni 10-15 tuhat μl-s). Falciparum-malaaria korral, mis esineb kõrge parasiteemia tasemega (100 tuhat μl ja rohkem), suureneb märkimisväärselt raskete, surmaga lõppevate tüsistuste tekkimise risk, mis määrab intensiivse (parenteraalse) malaariavastase ravi taktika.
Palavikuliste paroksüsmide esinemine malaarias on põhjustatud erütrotsüütide hemolüüsist, merosoiitide vabanemisest plasmasse, mõnede nende hävimisest (merosoiitide teine osa viiakse taas erütrotsüütidesse), MFS-i aktiveerimisest ja interleukiin-1, -6, tuumorinekroosifaktori a ja teiste endogeensete pürogeenide (põletikuliste tsütokiinide) suurenenud sünteesist, mis mõjutavad hüpotalamuse termoregulatsioonikeskust.
Ühe plasmodia põlvkonna juuresolekul veres tekivad haiguse esimestest päevadest alates regulaarselt vahelduvad paroksüsmid. Sageli esineb falciparum-malaaria ja vivax-malaaria korral (hüperendeemilistes piirkondades, kus malaaria ülekanne on intensiivne) mitteimmuunsetel inimestel esialgne (algus)palavik, mis on seotud mitme patogeenide põlvkonna arenguga patsientide erütrotsüütides korraga, kusjuures arengutsükli lõpp on erinev, mis viib hoogude kihistumiseni, apüreksia perioodi silumiseni ja tüüpilise paroksüsmi moonutamiseni.
Haiguse arenedes suurenevad spetsiifilised ja mittespetsiifilised kaitsefaktorid (1.-2. nädala lõpuks), osa põlvkondi sureb ning alles jääb üks (kaks) juhtivat parasiitide põlvkonda, kellel tekivad tüüpilised paroksüsmid ülepäeviti (või iga päev).
Maksa ja põrna suurenemine kõikide malaaria vormide korral on seotud nende märkimisväärse verega täitmisega, turse ja metastaatilise liigese hüperplaasiaga.
Malaaria viib reeglina alati hemolüütilise hüpokroomse aneemia tekkeni, mille patogeneesis on olulised mitmed tegurid:
- nakatunud erütrotsüütide intravaskulaarne hemolüüs;
- nii nakatunud kui ka nakatumata erütrotsüütide fagotsütoos põrna retikuloendoteliaalrakkude poolt;
- küpsete parasiitide sisaldavate erütrotsüütide sekvestreerimine (kogunemine) luuüdis, vereloome pärssimine;
- immuunmehhanism (mõjutamata erütrotsüütide hävimine komplemendi C-3 fraktsiooni sisaldavate immuunkomplekside adsorptsiooni tagajärjel erütrotsüütide membraanile).
Gametotsütogoonia staadium on ES-staadiumi haru. Mõned merosoidid (geneetiliselt määratud protsess) ei kordu pärast erütrotsüüti viimist mittesugulise arengutsükliga, vaid muutuvad sugulisteks vormideks - gametotsüütideks (isased ja emased).
Falciparum malaaria gametotsütogonaalse staadiumi tunnused:
- gametotsüüdid ilmuvad perifeerses veres mitte varem kui 10-12 päeva pärast haigust;
- Haiguse käigus kogunevad gametotsüüdid võivad vereringes ringelda pikka aega (kuni 4-6 nädalat või kauem).
Teiste malaaria vormide (vivax, ovale, malariae) korral võib gametotsüüte perifeerses veres tuvastada haiguse esimestel päevadel ja need surevad kiiresti (mõne tunni kuni päeva jooksul).
Sümptomid malaaria
Võttes arvesse malaariaparasiitide liigiomadusi ja vastavaid malaaria sümptomeid, eristatakse haiguse nelja vormi: kolmepäevane malaaria (vivax-malaria, malaria tertiana), neljapäevane malaaria (malaria quartana), troopiline malaaria (falciparum-malaria, malaria tropica) ja kolmepäevane ovaalne malaaria (ovale-malaria).
Primaarse malaaria kulg hõlmab haiguse algperioodi, haiguse haripunkti ja taastumise perioodi. Ilma ravita või ebapiisava etiotroopse ravi korral läheb malaaria ägenemiste perioodi. Sõltuvalt arenguajast on olemas eksoerütrotsütaarsed ja erütrotsütaarsed ägenemised - varajased ja hilised. Erütrotsütaarseid ägenemisi täheldatakse igat tüüpi plasmodiatega nakatumise korral. Varased ägenemised tekivad 2 kuu jooksul pärast esmaseid hooge; hilisemaid ägenemisi peetakse hiliseks. Ilma ravita või kolmepäevase ja ovaalse malaaria ebaõige ravi korral tekib 6-11 kuud kestev "vaikus", mille käigus parasiidid kaovad verest ja kliiniline seisund paraneb. Seejärel tulevad hilised ägenemised (mis on põhjustatud hüpnosoidide aktiveerumisest maksas), mis asenduvad jälle latentse perioodiga ilma ravita, mille järel haigus kordub uuesti.
P. falciparum elab inimkehas (ilma ravita) kuni 1,5 aastat, P. vivax ja P. ovale - kuni 3 aastat, P. malariae - aastaid, mõnikord kogu elu.
Mis teid häirib?
Vormid
WHO soovituste kohaselt jaguneb malaaria tüsistusteta, raskeks ja keeruliseks. Malaaria pahaloomulised vormid ja tüsistused on iseloomulikud peamiselt P. falciparum'i nakkusele. P. vivax'i, P. ovale'i ja P. malariae põhjustatud haigusel on reeglina healoomuline kulg.
Kolmepäevane malaaria
Kolmepäevase malaaria inkubatsiooniperiood on 10-21 päeva kuni 6-14 kuud. Malaaria prodromaalsed sümptomid enne esmast malaariahoogu on harva täheldatud, kuid need eelnevad sageli ägenemistele ja väljenduvad üldise halb enesetunne, nõrkus, väsimus, valu nimmepiirkonnas, jäsemetes, kerge kehatemperatuuri tõus, isutus, peavalu. Prodromaalse perioodi kestus on keskmiselt 1-5 päeva.
Alguses on temperatuurilõhe ebaregulaarne (esialgne palavik), mis on seotud mitme P. vivaxi põlvkonna asünkroonse vabanemisega verre. Seejärel algavad tüüpilised malaariahood vahelduva kolmepäevase palavikuga, mis näitab parasiitide peamise põlvkonna teket veres. Malaariapalavikuhoos on kliiniliselt selgelt väljendunud kolm faasi, mis järgnevad kohe üksteisele: külmavärinate, kuumuse ja higistamise staadium. Malaariahoog algab külmavärinatega, selle intensiivsus võib varieeruda - kergest värisemisest kuni vapustavate külmavärinateni. Sel ajal läheb patsient voodisse, üritab edutult soojeneda, kuid külmavärinad süvenevad. Nahk muutub kuivaks, karedaks või puudutamisel "hane-sarnaseks", külm, jäsemed ja nähtavad limaskestad on tsüanootilised. Täheldatakse järgmisi malaaria sümptomeid: tugev peavalu, mõnikord oksendamine, valu liigestes ja nimmepiirkonnas. Külmahoog kestab mõnest minutist kuni 1-2 tunnini ja asendub palaviku staadiumiga. Patsient võtab riided ja aluspesu seljast, kuid see ei too talle leevendust. Kehatemperatuur tõuseb 40–41 °C-ni, nahk muutub kuivaks ja kuumaks, nägu punetab. Peavalu, nimmepiirkonna ja liigeste valu süveneb, võimalik on deliirium ja segasus. Palavikustaadium kestab ühest kuni mitme tunnini ja asendub higistamisperioodiga. Temperatuur langeb kriitiliselt, higistamine on sageli tugev, mistõttu patsient peab korduvalt aluspesu vahetama. Hoogust nõrgenenud patsient jääb peagi magama. Hoog kestab 6–10 tundi. Tüüpiliseks peetakse haigushoogude algust hommiku- ja pärastlõunatundidel. Pärast hoog algab umbes 40 tundi kestev palavikuhäire periood. Pärast 2–3 palavikuhoogu on maks ja põrn selgelt suurenenud. Muutused veres: aneemia, mis areneb järk-järgult alates haiguse teisest nädalast, leukopeenia, neutropeenia koos vöötrakkude nihkega vasakule, suhteline lümfotsütoos, aneosinofiilia ja suurenenud erütrotsüütide settimiskiirus (ESR).
Haiguse loomuliku kulgemise korral ilma etiotroopse ravita, pärast 12-14 hoogu (4-6 nädalat), palaviku intensiivsus väheneb, hoogud järk-järgult vaibuvad, maksa ja põrna suurus väheneb. 2 nädala kuni 2 kuu pärast tekivad aga varajased ägenemised, mida iseloomustab sünkroonne temperatuurikõver, maksa ja põrna suurenemine ning aneemia. Seejärel, immuunsuse kasvuga, kaovad parasiidid verest ja algab latentsusperiood. Kui histoskisotroopsete ravimitega ravi sel ajal ei teostata, siis 6-8 kuu (ja mõnikord ka 1-3 aasta) pärast aktiveeruvad parasiitide "uinunud" koevormid ja tekivad kauged ägenemised. Neid iseloomustab äge algus, leebem kulg, põrna varajane suurenemine, lühike hoogude arv (kuni 7-8), parasiteemia väiksem intensiivsus ja kestus, gametotsüütide olemasolu veres.
Ovale malaaria
Paljude kliiniliste ja patogeneetiliste tunnuste poolest sarnaneb ovaalmalaaria kolmepäevase vivaalmalaariaga. Ovaalmalaaria inkubatsiooniperiood on 11–16 päeva. Ovaalmalaaria korral kaldub patogeen primaarsesse latentsusfaasi. Inkubatsiooniperiood võib kesta 2 kuust kuni 2 aastani või kauem. Malaaria sümptomiteks on vahelduv kolmepäevane palavik, harvemini iga päev. Palavikuhood tekivad sageli õhtutundidel, mitte päeva esimesel poolel, nagu on tüüpiline teistele malaaria vormidele. Ovaalmalaariat iseloomustab peamiselt kerge kulg väikese arvu paroksüsmidega, mis tekivad ilma väljendunud külmavärinateta ja madalama temperatuuriga hoogude haripunktis. On iseloomulik, et primaarse hoo ajal esinevad paroksüsmid peatuvad väga sageli spontaanselt. Seda seletatakse stabiilse immuunsuse kiire tekkega. Kui ravi histoskisotroopsete ravimitega ei teostata, on võimalik 1–3 ägenemist ägenemistevahelise intervalliga 17 päeva kuni 7 kuud.
Kvartan
Tavaliselt kulgeb see healoomuliselt. Inkubatsiooniperiood on 3 kuni 6 nädalat. Malaaria prodromaalseid sümptomeid täheldatakse harva. Haiguse algus on äge. Alates esimesest hoogust tekib vahelduv palavik, mille hoogude sagedus on iga 2 päeva tagant. Paroksüsm algab tavaliselt keskpäeval, selle keskmine kestus on umbes 13 tundi. Külmavärinaperiood on pikk ja väljendunud. Kuumaperiood kestab kuni 6 tundi, sellega kaasneb peavalu, lihasvalu, liigesvalu, mõnikord iiveldus, oksendamine. Mõnikord on patsiendid rahutud ja deliiriumides. Interiktaalsel perioodil on patsientide seisund rahuldav. Aneemia ja hepatosplenomegaalia arenevad aeglaselt - mitte varem kui 2 nädalat pärast haiguse algust. Ilma ravita täheldatakse 8-14 hoogu, kuid erütrotsütaarse skisogoonia protsess madalal tasemel kestab aastaid. Enamasti toimub infektsioon parasiidi kandmise vormis ilma erütrotsütaarse skisogoonia aktiveerimiseta, mis muudab sellised isikud potentsiaalselt ohtlikeks doonoriteks. Endeemilistes fookustes põhjustab neljapäevane malaaria nefrootilist sündroomi, millel on lastel ebasoodne prognoos.
Troopiline malaaria
Malaariainfektsiooni kõige raskem vorm. Inkubatsiooniperiood on 8–16 päeva. Selle lõpus kogevad mõned mitteimmuunsed isikud malaaria prodromaalseid sümptomeid, mis kestavad mitmest tunnist 1–2 päevani: halb enesetunne, nõrkus, väsimus, kehavalud, lihas- ja liigesvalu, peavalu. Enamikul patsientidest algab troopiline malaaria ägedalt, ilma prodromaalse perioodita, kehatemperatuuri tõusuga 38–39 °C-ni. Kui nakatunud organismis P. falciparumi mitme põlvkonna erütrotsütaarse skisogoonia tsüklid ei lõpe samaaegselt, väljendub see kliiniliselt sageli palavikuhoogude tsüklilise perioodilisuse puudumises. Hood, mis tekivad faaside vaheldumisega, algavad külmavärinatega, mis kestavad 30 minutit kuni 1 tund. Selle aja jooksul on nahk uurimisel kahvatu, puudutades külm, sageli karedusega nagu „hanenahk“. Külmavärinatega kaasneb kehatemperatuuri tõus 38–39 °C-ni. Külmavärinate lakkamisega algab paroksüsmi teine faas – palavik. Patsiendid kogevad kerget soojatunnet, mõnikord tunnevad nad tõelist kuumust. Nahk muutub puudutades kuumaks, nägu on hüpereemiline. Selle faasi kestus on umbes 12 tundi, see asendub kerge higistamisega. Kehatemperatuur langeb normaalse ja subnormaalse väärtuseni ning 1-2 tunni pärast tõuseb uuesti. Mõnel juhul kaasneb troopilise malaaria algusega iiveldus, oksendamine ja kõhulahtisus. Mõnikord registreeritakse ülemiste hingamisteede malaaria katarraalseid sümptomeid: köha, nohu, kurguvalu. Hilisemas staadiumis täheldatakse huultel ja nina tiibadel herpese lööbeid. Ägedas staadiumis märgivad patsiendid konjunktiivi hüpereemiat, haiguse rasketel juhtudel võib sellega kaasneda petehiaalsed või suuremad subkonjunktiivi hemorraagiad.
Troopilise malaaria haripunktis on külmavärinad vähem väljendunud kui haiguse esimestel päevadel, nende kestus on 15–30 minutit. Palavik kestab päevi, palavikuhäireid registreeritakse harva. Kerge haiguse kulgemise korral ulatub kehatemperatuur haripunktis 38,5 °C-ni, palaviku kestus on 3–4 päeva; mõõduka raskusastmega vastavalt 39,5 °C ja 6–7 päeva. Raske haiguse kulgu iseloomustab kehatemperatuuri tõus 40 °C-ni ja kõrgemale ning selle kestus on kaheksa või enam päeva. Üksikute paroksüsmide (ja tegelikult mitmete kihistumiste) kestus troopilise malaaria korral ulatub 30–40 tunnini. Domineerib ebaregulaarne temperatuurikõver, harvemini täheldatakse remitteerivaid, aeg-ajalt vahelduvaid ja konstantseid tüüpe.
Maksa suurenemine määratakse tavaliselt haiguse 3. päeval, põrna suurenemine - samuti alates 3. päevast, kuid see registreeritakse tavaliselt ainult löökpillide abil; selge palpatsioon on võimalik alles 5.-6. päeval. Kõhuõõne organite ultraheliuuringul määratakse maksa ja põrna suurenemine juba 2.-3. päeval pärast troopilise malaaria kliiniliste ilmingute ilmnemist. Pigmendi ainevahetushäireid täheldatakse ainult raske ja harvemini mõõduka troopilise malaariaga patsientidel. Seerumi aminotransferaaside aktiivsuse enam kui kolmekordset suurenemist peetakse ebasoodsa prognoosi näitajaks. Troopilise malaaria ainevahetushäirete hulka kuuluvad muutused hemostaasi süsteemis ja hüpoglükeemia. Kardiovaskulaarsed häired on funktsionaalse iseloomuga ja avalduvad tahhükardia, summutatud südamehelide ja hüpotensioonina. Mõnikord on südame tipus kuulda mööduvat süstoolset porisemist. Haiguse rasketes vormides täheldatakse EKG muutusi vatsakeste kompleksi terminaalosa deformatsiooni näol: T-laine lamenemine ja pöördkonfiguratsioon, ST-segmendi langus. Samal ajal väheneb R-lainete pinge standardjuhtmetes. Tserebraalse vormiga patsientidel on P-laine muutused P-pulmonaaltüüpi.
Troopilise malaaria korral täheldatakse sageli kõrge palaviku ja joobega seotud KNS-i häireid: peavalu, oksendamine, meningism, krambid, unisus, mõnikord deliiriumilaadne sündroom, kuid patsiendi teadvus säilib.
Mõõduka ja raske malaariainfektsiooni iseloomulikeks tunnusteks on hemolüütiline aneemia ja leukopeenia, eosinofiilia ja neutropeenia, leukotsüütide valemis on täheldatud suhtelist lümfotsütoosi. Haiguse rasketes vormides on võimalik neutrofiilne leukotsütoos; ESR on pidevalt ja oluliselt kõrgenenud. Trombotsütopeenia on tüüpiline märk igat tüüpi malaariale. Nagu ka teiste nakkushaiguste puhul, esineb patsientidel mööduvat proteinuuriat.
Korduvat troopilist malaariat põhjustab kas ebapiisav etiotroopne ravi või P. falciparumi resistentsus kasutatud keemiaravimite suhtes. Troopilise malaaria loomulik kulg soodsa tulemusega ei kesta kauem kui 2 nädalat. Etiotroopse ravi puudumisel tekivad retsidiivid 7-10 päeva pärast.
Rasedus on troopilise malaaria üldtunnustatud riskitegur. Selle põhjuseks on suurem raseduse esinemissagedus, kalduvus rasketele kliinilistele vormidele, oht lapse tervisele ja elule ning piiratud terapeutiline arsenal. Troopilist malaariat alla viieaastastel lastel tuleks pidada potentsiaalselt surmavaks haiguseks. Nooremates vanuserühmades (kuni 3-4-aastastel), eriti imikutel, on malaarial ainulaadne kliiniline pilt: sellel puudub kõige silmatorkavam kliiniline sümptom - malaaria paroksüsm. Samal ajal täheldatakse selliseid malaaria sümptomeid nagu krambid, oksendamine, kõhulahtisus, kõhuvalu, millega kaasneb lapse seisundi kiire halvenemine. Krampide ja muude aju sümptomite ilmnemine ei tähenda tingimata aju malaaria teket - see on sageli üks neurotoksikoosi sümptomeid. Parasiteemia on väikelastel tavaliselt kõrge: P. falciparum võib mõjutada kuni 20% punastest verelibledest. Haigus võib kiiresti pahaloomuliseks muutuda ja lõppeda lapse surmaga.
Tüsistused ja tagajärjed
Registreeritud troopilise malaaria kõikides staadiumides. Prognostiliselt ebasoodsad malaaria sümptomid, mis viitavad malaaria pahaloomulise vormi tekkimise võimalusele. - igapäevane palavik, palaviku puudumine hoogude vahel, tugev peavalu, generaliseerunud krambid, mis korduvad rohkem kui kaks korda 24 tunni jooksul, dekerebraatne rigiidsus, hemodünaamiline šokk (süstoolne vererõhk alla 70 mm Hg täiskasvanul ja alla 50 mm Hg lapsel). Seda tõendab ka kõrge parasiteemia (rohkem kui 100 tuhat P. falciparum'i 1 μl veres), parasiidi erinevate vanuseastmete tuvastamine perifeerses veres, gametotsüütide olemasolu, suurenev leukotsütoos (rohkem kui 12,0x109 / l). Prognostiliselt ebasoodsad on ka hüpoglükeemia alla 2,2 mmol/l, dekompenseeritud metaboolne atsidoos, seerumi aminotransferaaside aktiivsuse enam kui kolmekordne suurenemine, samuti glükoositaseme langus tserebrospinaalvedelikus ja laktaaditase üle 6 μmol/l.
Troopilise malaaria rasked kesknärvisüsteemi kahjustused on ühendatud nimetusega "tserebraalne malaaria", mille peamine sümptom on kooma teke. Malaariakooma võib olla primaarse, korduva ja retsidiveeruva malaaria tüsistus, kuid seda täheldatakse sagedamini primaarse malaaria korral, peamiselt lastel, rasedatel ning noortel ja keskealistel inimestel.
Tserebraalne vorm on raske falciparum-malaaria kõige sagedasem tüsistus. Tänapäeva tingimustes areneb tserebraalne vorm 10%-l kõigist falciparum-malaaria juhtudest maailmas ja 60–80% kõigist haiguse surmaga lõppevatest tulemustest on seotud selle tüsistusega. Tserebraalne vorm võib areneda esimestel päevadel, kuid sagedamini registreeritakse seda haiguse teisel nädalal spetsiifilise või ebapiisava ravi puudumise tõttu. Surmaga lõppev tulemus võib tekkida 1–2 päeva jooksul. Tserebraalse malaaria kliinilises pildis eristatakse kolme perioodi: uimastamine, stuupor ja tõeline kooma.
Tuimuse staadiumi iseloomustab patsiendi vaimne ja füüsiline letargia, kiire kurnatus. Ta orienteerub ajas ja ruumis, kuid võtab vastumeelselt ühendust, vastab küsimustele ühesilbiliste sõnadega, väsib kiiresti. Kõõluste refleksid on säilinud.
Sopori staadiumi väljendab patsiendi sügav masendus haruldaste teadvusevälgatustega. Võimalikud on ataksia, amneesia, krambid, mõnikord epileptiformse iseloomuga. Sarvkesta refleksid on säilinud, pupillid on normaalsed. Kõõluste refleksid on suurenenud, esinevad patoloogilised refleksid.
Koomas on patsient teadvuseta ega reageeri välistele stiimulitele. Täheldatakse konvergentsihäiret, lahknevat strabismust, silmamunade ujuvaid liigutusi avatud silmalaugudega (justkui patsient vaataks lakke), horisontaalset ja vertikaalset nüstagmust, kuuenda paari kraniaalnärvide halvatust; kõõluste ja kõhu refleksid puuduvad, vegetatiivsed funktsioonid on järsult häiritud. Väljenduvad malaaria meningeaalsed sümptomid ja Babinski, Rossolimo jt patoloogilised refleksid. Täheldatakse uriini- ja roojapidamatust. Lumbaalpunktsioon näitab koljusisese rõhu tõusu ilma tserebrospinaalvedeliku valgu- ja rakulise koostise väljendunud häireteta. Koomas malaariaga patsientidel määratakse paksus veretilgas ja äigepreparaadis P. falciparum kõrge parasiteemiaaste erinevates vanuseastmetes. Samal ajal on teada ka väga madala parasiteemia tasemega tserebraalse malaaria surmaga lõppenud juhtumeid. Laste tserebraalse malaariaga kaasneb sageli aneemia. Aneemia halvendab lapse neuroloogilist ja somaatilist seisundit. Tõhusa ravi korral taastub teadvus tavaliselt äkki.
Aju malaaria korral võivad psühhoosid tekkida aju parenhüümi düstroofsete muutuste tagajärjel. Ägedas perioodis esinevad psühhoosid deliiriumi, amentia, epilepsiahoogude ja maniakaalsete seisundite kujul. Postmalaaria psühhoose iseloomustavad depressioon, vaimne nõrkus, hüsteeria, skisofreenia-sarnased sündroomid ja lastel ajutine vaimse arengu mahajäämus. Mõnikord täheldatakse aju malaaria kaugemaid tagajärgi: hemipleegiat, ataksiat, kraniaalnärvide fokaalseid sümptomeid, ekstrapüramidaalseid häireid, mono- ja polüneuriiti.
Kõikide malaariainfektsioonide vormide sagedane tüsistus on hüpokroomne aneemia. Raske aneemia diagnoositakse, kui hematokrit langeb alla 20% ja hemoglobiinisisaldus alla 50 g/l. Aneemia aste sõltub parasiidi tüübist, samuti nakkuse intensiivsusest ja kestusest. Troopiliste riikide põlisrahvaste malaaria raskust süvendab sageli raua ja foolhappe puudus toidus. Pärast esimesi malaariahooge võib tekkida aneemia, mis on troopilise malaaria korral rohkem väljendunud kui teiste vormide puhul.
Nakkuslik-toksiline šokk (ITS) koos DIC-sündroomi tekkega on malaaria-falsirarumile iseloomulik tüsistus, mis tekib kõrge parasiteemia korral. Iseloomulik on ägeda neerupealiste puudulikkuse teke. Nakkusliku-toksilise šoki kulgu kuumas kliimas kaasneb hüpovoleemia.
Ägeda neerupuudulikkuse teket täheldatakse tavaliselt pahaloomulise, keerulise falciparum-malaaria kulgemise korral. Iseloomulik on oliguuria ja anuuria teke koos kreatiniini ja uurea sisalduse suurenemisega veres; uriinianalüüs näitab väljendunud proteinuuria, silindruuria, püuuria ja mikrohematuuria.
Nefrootiline sündroom on malaaria iseloomulik tüsistus, mida iseloomustab aeglane, pidevalt progresseeruv kulg, millega kaasnevad tursed, arteriaalne hüpertensioon, proteinuuria ja neerupuudulikkuse teke.
Hemoglobinuuriline palavik on massiivse intravaskulaarse hemolüüsi tagajärg nii intensiivse invasiooni kui ka mõnede malaariavastaste ravimite (kiniin, primakiin, sulfoonamiidid) kasutamise tagajärjel inimestel, kellel on glükoos-6-fosfaatdehüdrogenaasi ensüümi puudulikkus. Raske vormi korral tekib intensiivne kollatõbi, raske hemorraagiline sündroom, aneemia ja anuuria, millega kaasnevad külmavärinad, palavik (40 °C), valu nimmepiirkonnas, korduv sapi oksendamine, lihas- ja liigesvalu. Uriin omandab tumepruuni värvuse, mis on tingitud oksühemoglobiini olemasolust. Erütrotsüütide arv väheneb rasketel juhtudel 1x1012 / l-ni ja hemoglobiini tase langeb 20–30 g/l-ni. Malaariahemoglobinuuria korral on veres väga vähe parasiite või neid ei avastata üldse. Punaste vereliblede hemolüüsi põhjustanud malaariavastase ravimi kiire ärajätmise korral paraneb patsiendi seisund ilma tõsiste tagajärgedeta. Rasketel juhtudel võib ägeda neerupuudulikkuse tõttu prognoos olla ebasoodne. Viimastel aastatel on kaalutud ägeda hemolüüsi autoimmuunset olemust, mis on seotud malaariavastaste ravimite - kiniini ja primakiini - pikaajalise ja sagedase kasutamisega. Märgitakse kõrget palavikku (väikse parasiteemiaga), uriin muutub mustaks, vereanalüüsis määratakse aneemia, leukotsütoos, kiirenenud ESR, neerupuudulikkus progresseerub kiiresti, mis piisava ravi puudumisel viib surmaga lõppeva tulemuseni.
Malaaria-algiidile on iseloomulikud nakkusliku toksilise šoki kliinilised ilmingud: hemodünaamika ja mikrotsirkulatsiooni häired, hemostaasi süsteemi häired, mitme organi puudulikkus ja hüpotermia. Erinevalt tserebraalsest malaariast säilib teadvus, kuigi hiljem võib tekkida kooma. Algid võivad tekkida kopsuödeemi, metaboolse atsidoosi ja raske dehüdratsiooni taustal. Märgitakse kõrge parasiteemia tase. Prognoos sõltub suuresti õigeaegsest ja korrektsest ravist.
Troopilise malaariaga patsientidel põhjustab äge kopsuödeem sageli surma. Selle raske tüsistuse mehhanismi pole täielikult uuritud. Kopsuödeemi võib esile kutsuda liigne rehüdratsioon, kuid see võib areneda ka normaalse kopsuvereringe rõhu taustal. Praegu peab enamik teadlasi troopilise malaaria ägedat hingamispuudulikkust täiskasvanute respiratoorse distressi sündroomi ilminguks.
Haruldane, kuid tõsine malaaria kliinilise vormi tüsistus koos hüperreaktiivse splenomegaaliaga või ilma selleta on põrna rebend. Rebenemise võib põhjustada põrna pedikli torsioon koos ägeda vere staasiga ja subkapsulaarse hematoomi tekkega.
Troopilise malaaria korral on võimalikud silma sarvkesta kahjustused, iiriit, iridotsükliit, klaaskeha hägustumine, nägemisnärvipõletik, koorioretiniit ja võrkkesta hemorraagia; on teateid silmalihaste halvatusest, mis on põhjustatud III, IV ja VI kraniaalnärvipaari kahjustustest, ja majutuse halvatusest.
Malaaria ägenemised
Parasiteemia tase ägenemise ajal on tavaliselt madalam kui malaaria esmaste sümptomite ajal. Tulenevalt suurenenud pürogeensusest infektsiooni käigus, esinevad kliinilised ilmingud ägenemise ajal tavaliselt suurema parasiteemiaga. Ägenemised kulgevad reeglina healoomuliselt, mõõdukalt väljendunud toksilise sündroomiga ja malaariaparoksüsmide regulaarse vaheldumisega ägenemise algusest peale; paroksüsmide arv on oluliselt väiksem kui haiguse esmaste ilmingute ajal. Alguse aja järgi eristatakse varajasi (kliiniliste ilmingute teke esimese 2 kuu jooksul pärast malaaria esmaseid ilminguid) ja hilisi (pärast 2 kuud) ägenemisi. Päritolu järgi jagunevad ägenemised erütrotsütaarseteks (kõik malaaria vormid) ja eksoerütrotsütaarseteks (ainult malaaria-vivaxi ja ovale korral).
Diagnostika malaaria
Malaaria diagnoos põhineb epidemioloogilistel andmetel (malaaria koldes viibimine, kemoprofülaktika puudumine või ebapiisav kasutamine), haiguse kliinilisel pildil (iseloomulikud hood) ja seda kinnitavad laboratoorsed testid.
Malaaria diagnoosimisel tuleks arvesse võtta:
- haiguse äge algus, väljendunud joobeseisundi sümptomid, tsükliline kulg vahelduvate palavikuhoogude ja apüreksia perioodidega, maksa ja põrna suurenemine, progresseeruva hemolüütilise aneemia teke;
- epidemioloogilise ajaloo andmed (viibimine piirkonnas, kus on suur malaaria, vereülekande, narkomaania risk);
Malaaria kestus, võttes arvesse ägenemiste teket ühe infektsiooni korral ja ilma piisava etiotroopse ravita
Malaaria vorm |
Nakkuse kestus |
|
Tavaline |
Maksimaalne |
|
Malaaria falciparum |
Kuni 1 aasta |
Kuni 3 aastat |
Malaaria-malaaria |
Kuni 2-3 aastat |
Võimalik kogu eluks |
Malaaria-vivax ja ovale |
Kuni 1,5–2 aastat |
Kuni 4-5 aastat |
- laboratoorsete testide tulemused:
- hemogrammi tulemused: hemoglobiini taseme langus, leukopeenia, lümfomonotsütoos, ESR-i suurenemine;
- Paksu veretilga mikroskoopia tulemused (vähese parasiteemia korral vähemalt 100 vaatevälja vaatlemine): plasmoodiate tuvastamine ja parasiteemia taseme määramine 1 µl veres (100 vaatevälja - 0,2 µl verd).
See on vajalik:
- Spetsiifilise malaariaravi intensiivsuse astme valimiseks (troopilise malaariaga patsientidel on kõrge parasiteemia tase eelistatav ravimite parenteraalne manustamine).
- Spetsiifilise ravi efektiivsuse jälgimiseks.
Parasiteemia taset saab hinnata ka, lugedes paksus veretilgas kahjustatud erütrotsüütide protsenti 100 leukotsüüdi kohta (sel juhul on parasiitide arvu hindamiseks 1 μl-s vaja teada patsiendi leukotsüütide ja erütrotsüütide koguarvu 1 μl-s);
- vereproovi mikroskoopilised andmed plasmoodiumi tüübi määramiseks. Paks tilk ja vereproov värvitakse Romanovsky-Giemsa meetodil.
Täiskasvanud trofosoidide ja šisontide sisaldavate invasiivsete erütrotsüütide kogunemise tagajärjel siseorganite veresoontesse määratakse kerge falciparum-malaaria korral paksu tilgapreparaadi uurimisel erütrotsüütides ainult noori (juveniilseid) trofosoiite rõngasstaadiumis. Parasiidi arengu täiskasvanud staadiumeid (täiskasvanud või amööboidseid trofosoidide, šisontide) sisaldavate invasiivsete erütrotsüütide ilmumine perifeerses veres on ebasoodne laboratoorne märk, mis viitab falciparum-malaaria raskele (keerulisele) kulgemisele.
Malaaria parasiteemia astmed
Parasiteemia astmed |
Tavapärane nimetus |
Parasiitide arv nägemisväljades |
Parasiitide arv 1 μl veres |
IV |
+ |
1–20 100 väljal |
5-50 |
III |
+ + |
10–100 100 väljal |
50–500 |
II |
+ + + |
1–10 ühel väljal |
500–5000 |
Mina |
+ + + + |
Rohkem kui 10 ühel väljal |
Rohkem kui 5000 |
Inimestel, kellel on olnud esmane kokkupuude (mitteimmuunsed) selle nakkusega, näiteks väikelastel, võivad esimesed atakid esineda väga madala parasiteemiaga, mida mõnikord ei saa mikroskoopiaga tuvastada; see nõuab korduvat vereanalüüsi (paks tilk) 6–12 tunni pärast, kuid mitte hiljem kui 24 tunni pärast.
Malaaria laboratoorne diagnostika hõlmab Romanovsky-Giemsa värvitud vereproovide mikroskoopilist uurimist (paksu tilga ja õhukese määrdumise meetodid).
Malaaria suhtes uuritakse järgmisi patsiente: palavikuga patsiente, kellel on täpsustamata diagnoos 3 päeva epideemiahooajal ja 5 päeva ülejäänud aasta jooksul; patsiente, kellel on püsiv perioodiline kehatemperatuuri tõus vaatamata diagnoosile vastavale ravile; vere retsipiente, kellel on kehatemperatuuri tõus viimase 3 kuu jooksul pärast vereülekannet; aktiivses fookuses elavaid isikuid, kellel on kehatemperatuuri tõus. Tuleb arvestada, et malaaria esimeste hoogude ajal on perifeerses veres parasiitide arv väike, seega on vajalik võimalikult põhjalik uuring. Madala parasiteemiaga malaaria esineb ka isikutel, kes võtsid enne haigust malaariavastaseid ravimeid profülaktilistel eesmärkidel (supresseeriv ravi) või ravimeid (tetratsükliin, sulfoonamiidid), millel on malaariaplasmoodiatele pärssiv toime. Vereproovi võtmine uuringuks on soovitatav nii palaviku kui ka palaviku puudumise ajal. Parasiitide avastamiseks uuritakse paksu tilka, kuna selles oleva vere maht on 30–40 korda suurem kui õhukeses määreproovis. Kõrge parasiteemia korral avastatakse malaaria tekitaja isegi õhukese määreproovi uurimisel. Erinevate vanuseastmete aseksuaalsete vormide morfoloogilised tunnused ja tinctoriaalsed omadused (värvumine) erütrotsüütides on õhukeses määrdumises selgelt eristatavad. Parasiidi tüüp on vajalik kindlaks teha: see on eriti oluline P. falciparumi puhul. Tüsistusteta troopilise malaaria korral täheldatakse P. falciparumit perifeerses veres ainult noorte rõngakujuliste trofosoidide staadiumis. Primaarse nakkuse korral avastatakse perifeerses veres parasiidi küpsemaid staadiume, kui haigusel on raske pahaloomuline kulg. Parasiteemia suureneb kiiremini kui teist tüüpi patogeenidega nakatumise korral. P. falciparumi gametotsüüdid küpsevad aeglaselt, kuid elavad pikka aega (kuni 6 nädalat), samas kui teiste liikide gametotsüüdid surevad mitu tundi pärast küpsemist. Troopilise malaaria korral tuvastatud gametotsüüdid aitavad määrata haiguse perioodi: varases perioodis (tüsistusteta kuluga) avastatakse ainult rõngakujulisi trofosoidite, tippperioodil - rõngaid ja gametotsüüte (primaarse nakkuse korral ravi puudumisel näitab see, et malaaria kestab vähemalt 10-12 päeva); Taastumisperioodil leitakse ainult gametotsüüte. Ravi ajal määratakse perifeerses veres parasiteemia tase dünaamikas. Päev pärast etiotroopse ravi algust peaks see langema 25% või rohkem ja 3. päeval ei tohiks see ületada 25% algsest tasemest. Parasiitide olemasolu vereproovis 4. päeval pärast ravi algust, kui kõik eduka ravi tingimused on täidetud, on märk patogeeni resistentsusest kasutatud ravimi suhtes.
Viimastel aastatel on endeemilistes kolletes kasutatud kiirteste (immunokromatograafilisi meetodeid), mis põhinevad P. falciparumi spetsiifilise valgu HRP-2a ja ensüümi pLDH tuvastamisel, et saada kiiresti esmane vastus. Ühe tuntud kiirtesti KAT-PF (KAT MEDICAL, Lõuna-Aafrika Vabariik) testid on näidanud P. falciparumi suhtes suurt efektiivsust ja spetsiifilisust. Kiirtesti, mikroskoopia ja PCR-i tulemuste võrdlus näitas, et selle diagnostiline efektiivsus ulatub 95–98%-ni. Kiirtestide kasutamine võimaldab tulemuse saada vaid 10 minutiga. Laboripersonal suudab reaktsiooni omandada 1–2 tunniga. Kiirmeetodid võimaldavad endeemilistes piirkondades elavatel või reisivatel inimestel ise diagnoosi panna; neid saab läbi viia kohapeal. Venemaal piirdub malaaria kiirdiagnostika praegu üksikute kliiniliste uuringutega.
Tänapäeva tingimustes, eriti massuuringutes, on malaariaparasiidi DNA tuvastamisel põhinev PCR-meetod eriti oluline. Meetodit saab kasutada kandluse määramiseks madala parasiteemia ja segainfektsiooni korral erinevat tüüpi plasmodiumidega, samuti ravimiresistentse falciparum-malaaria retsidiivi eristamiseks P. falciparum'i taasnakatumisest. Praegu kasutatakse seda peamiselt epidemioloogilistes uuringutes.
Millised testid on vajalikud?
Diferentseeritud diagnoos
Malaaria diferentsiaaldiagnostiline otsing viiakse läbi sõltuvalt haiguse kliiniliste ilmingute raskusastmest ja kestusest. Esiteks eristatakse malaariat haigustest, millega kaasneb pikaajaline palavik, maksa ja põrna suurenemine ning võimalik aneemia teke: tüüfus ja paratüüfus, brutselloos, leptospiroos, sepsis, lümfogranulomatoos. Haiguse algusest alates on mitte-endeemilistes piirkondades malaaria levinud ekslik diagnoos gripp (või muud ägedad hingamisteede viirusnakkused).
Lõuna-Ameerika, Aafrika, Kagu-Aasia ja India troopilistes riikides viiakse läbi malaaria diferentsiaaldiagnoos hemorraagiliste viiruspalavikutega (kollapalavik, denguepalavik jne).
Malaaria-falciparumi ajuvormis viiakse malaaria diferentsiaaldiagnostika läbi entsefalopaatia (kooma) korral, mis tekib dekompenseeritud suhkurtõve, maksa- ja neerupuudulikkuse, samuti bakteriaalse või viirusliku etioloogiaga meningiidi või meningoentsefaliidi korral aju turse ja turse korral.
Kellega ühendust võtta?
Ravi malaaria
Malaaria ravi hõlmab haiguse ägedate rünnakute peatamist, ägenemiste ja sugurakkude kandmise ennetamist ning kahjustatud kehafunktsioonide taastamist.
Malaariavastased ravimid jagunevad järgmistesse rühmadesse, olenevalt nende mõjust parasiidi arengu konkreetsele staadiumile: hematoskisotroopsed ained, mis on efektiivsed plasmoodiate aseksuaalsete erütrotsüütide staadiumite vastu; histoskisotroopsed ained, mis on efektiivsed plasmoodiate aseksuaalsete koestaadiumite vastu; gammatroopsed ravimid, mis põhjustavad patsiendi veres gametotsüütide surma või häirivad gamemontide küpsemist ja sporosoidide moodustumist sääse kehas.
Etiotroopne ravi
Malaaria etiotroopne ravi malaariahaigetel tuleb määrata kohe pärast kliinilise ja epidemioloogilise diagnoosi määramist ning vere võtmist parasitoloogiliseks uuringuks.
Praegu kasutatavad ravimid kuuluvad kuude keemiliste ühendite rühma: 4-aminokinoliinid (klorokiin-delagüül, klorokiinfosfaat, nivakiin), kinoliinmetanoolid (kiniin-kiniini dihüdrokloriid, kiniinsulfaat, kvinimaks, meflokiin), fenantreenmetanoolid (halfaan, halofantriin), artemisiniini derivaadid (artesunaat, artemeeter, arteeter), antimetaboliidid (proguaniil), 8-aminokinoliinid (primakiin, tafenokiin). Lisaks kasutatakse kombineeritud malaariavastaseid ravimeid: savariini (klorokiin + proguaniil), malarooni (atovakuoon + proguaniil), koartemi või riametti (artemeeter + lumefantriin).
Kui patsiendil avastatakse P. vivax, P. ovale või P. malariae, kasutatakse 4-aminokinoliinide rühma ravimeid, kõige sagedamini klorokiini (delagyl). Malaaria ravi on järgmine: esimesed kaks päeva kasutatakse ravimit päevase annusena 10 mg/kg alust (neli delagyl tabletti korraga), 3. päeval - 5 mg/kg (kaks delagyl tabletti) üks kord. Üksikjuhtumeid on P. vivax tüvede resistentsusest klorokiini suhtes Birmas, Indoneesias, Paapua Uus-Guineas ja Vanuatul. Sellistel juhtudel tuleb ravi läbi viia meflokiini või kiniiniga vastavalt tüsistusteta malaaria raviskeemile. Hood peatuvad 24-48 tunni pärast ja parasiidid kaovad verest 48-72 tundi pärast klorokiini võtmise algust.
P. vivax'i või P. ovale'i põhjustatud malaaria radikaalseks raviks (kaugete ägenemiste ennetamiseks) kasutatakse pärast klorokiinikuuri lõppu kudede šizontotsiidi primakiini. Seda võetakse 14 päeva jooksul annuses 0,25 mg/kg (baas) päevas. Primakiini suhtes resistentseid P. vivax'i tüvesid (nn Chessoni tüüpi tüved) leidub Vaikse ookeani saartel ja Kagu-Aasia riikides. Nendel juhtudel on üks soovitatav raviskeeme primakiini võtmine annuses 0,25 mg/kg päevas 21 päeva jooksul.
Kui mitteimmuunsete isikute verest avastatakse kergetel juhtudel P. falciparum, on WHO soovituste kohaselt valitud ravimiteks meflokviin ja artemisiniini derivaadid (artemeeter, artesunaat, arteeter); kasutada võib ka halofantriini. Meflokviini ja halofantriini puudumisel ja/või nende ravimite kasutamise vastunäidustuste esinemisel määratakse kiniin koos antibiootikumidega (tetratsükliin, doksütsükliin). Tetratsükliini võetakse 0,5 g kaks korda päevas 7–10 päeva jooksul; selle võib asendada doksütsükliiniga päevase annusega 0,1 g, manustamise kestus on 7–10 päeva. Piirkondades, kus P. falciparum on meflokviini ja kiniini suhtes resistentne, on tüsistusteta troopilise malaaria raviks soovitatav meflokviini ja artemisiniini preparaatide (artesnaat, artemeeter) kombinatsioon. Fansidari ja artesunaadi kombinatsioon on tüsistusteta troopilise malaaria ravis efektiivne. Artemisiniini preparaate kasutatakse laialdaselt multiresistentse troopilise malaaria raviks Kagu-Aasias, mitmetes Lõuna-Ameerika ja Aafrika riikides. Need toimivad väga kiiresti nii vererakkudele kui ka gametotsüütidele. Kuid need ravimid erituvad organismist kiiresti, mistõttu tekivad malaaria ägenemised. Neid on sobivam välja kirjutada koos meflokviiniga järgmistes annustes:
- artesunaat: 4 mg/kg kaks korda päevas 3 päeva jooksul; meflokviin: 15 mg/kg üks kord 2. päeval või 25 mg/kg kahes annuses 2. ja 3. päeval;
- artemeter: 3,2 mg/kg üks kord päevas 3 päeva jooksul; meflokviin: 15 mg/kg üks kord 2. päeval või 25 mg/kg kahes annuses 2. ja 3. päeval.
Tüsistusteta malaaria raviskeemid
Rakendusskeemid |
|||
Ettevalmistus |
Esimene annus, mg/kg |
Järgnevad annused, mg/kg (intervall, h) |
Kursuse kestus, päevades |
Klorokviin |
10 (põhjus) |
10–1–2 päeva 5–3 päeva |
3 |
Fansidar (sulfadoksiin + pürimetamiin) |
2,50–1,25 |
- |
1 |
Kiniin, Kinimax, Kinoform |
10 (põhjus) |
7,5 (8) |
7-10 |
Meflokviin |
15 (põhjus) |
- |
1 |
Halofantriin |
8 (sool) |
8 (6) |
1 |
Artesunaat |
4 |
2 (12) |
7 |
Artemether |
3.2 |
1,6 (24) |
7.0 |
Kiniin-tetratsükliin |
10,0–1,5 |
10,0 (8)+5,0 (6) |
10,0+7,0 |
Coartem (artemeter + lumefantriin) |
1,3+8 0 |
1,3–8,0 (8) |
3.0 |
Kui patogeeni tüüpi ei ole kindlaks tehtud, on soovitatav ravi läbi viia vastavalt troopilise malaaria raviskeemidele. Kui patsient oksendab varem kui 30 minutit pärast ettenähtud malaariavastase ravimi võtmist, tuleb sama annus uuesti võtta. Kui oksendamine tekib 30–60 minutit pärast tablettide võtmist, määratakse lisaks pool selle ravimi annusest.
Raske troopilise malaariaga patsiendid tuleks hospitaliseerida intensiivravi osakonda või elustamisosakonda. Kiniin jääb raske troopilise malaaria raviks eelistatud ravimiks. Komplitseeritud vormide (tserebraalne malaaria, algid) ravis manustatakse esimene annus (7 mg/kg) kiniini alust intravenoosselt 30 minuti jooksul. Seejärel manustatakse veel 10 mg/kg intravenoosselt tilgutades 4 tunni jooksul. Seega saab patsient 17 mg/kg kiniini alust esimese 4,5 tunni jooksul pärast ravi algust. Teise skeemi kohaselt manustatakse kiniini alust algannuses 20 mg/kg 4 tunni jooksul. Mõlemad skeemid on patsientide poolt rahuldavalt talutavad - ilma südame-veresoonkonna või muude häireteta. Kiniini alust manustatakse säilitusannuses 10 mg/kg 8-tunnise intervalliga, manustamise kestus on 1,5-2 tundi. Kiniini on soovitatav kombineerida tetratsükliiniga (250 mg neli korda päevas 7 päeva jooksul) või doksütsükliiniga (0,1 g päevas 7-10 päeva jooksul). Laste raviks on soovitatav manustada kiniini alust küllastusannusena (15 mg/kg) intravenoosselt tilgutades 5% glükoosilahuses 4 tunni jooksul. Säilitusannust (10 mg/kg) manustatakse 2 tunni jooksul 12-tunniste intervallidega. Sama annust kasutatakse intramuskulaarseks manustamiseks, kuid kiniini on soovitatav lahjendada viis korda destilleeritud vees ja jagada kaheks süstiks erinevatesse tuharatesse.
Artemetherit kasutatakse alternatiivse ravimina keerulise troopilise malaaria raviks päevase annusega 3,2 mg/kg ravi esimesel päeval. Järgmise kuue päeva jooksul manustatakse seda annuses 1,6 mg/kg intramuskulaarselt koos ühe annuse meflokviiniga.
Raske ja keerulise malaaria vormiga patsientidele määratakse intensiivne patogeneetiline ravi. Rehüdratsiooni läbiviimisel tuleb olla ettevaatlik kopsu- ja ajuödeemi suhtes, kuid hüpovoleemia pole vähem ohtlik. Kui rehüdratsioon ei õnnestu, võivad sellistel patsientidel tekkida kudede perfusioonipuudulikkus, atsidoos, hüpotensioon, šokk ja neerupuudulikkus. Aneemia teke ei ole tavaliselt eluohtlik, kuid kui hematokrit langeb 15-20%-ni, tuleb teha punaste vereliblede või täisvere ülekanne. DIC-sündroomi korral kasutatakse värske täisvere või hüübimisfaktorite ja trombotsüütide kontsentraatide ülekannet. Hüpoglükeemia korral tuleb kasutada 40% glükoosilahuse intravenoosset manustamist.
Ajuödeemi ravi aluseks on detoksikatsioon, dehüdratsioon, aju hüpoksia ja hingamishäirete kontrollimine (hapnikravi, kunstlik ventilatsioon). Krambivastaseid aineid manustatakse vastavalt näidustustele. Aju malaaria ravis saadud kogemused on tõestanud osmootsete diureetikumide, näiteks madalmolekulaarsete dekstraanide, adrenaliini, prostatsükliini, pentoksüfülliini, tsüklosporiini ja hüperimmuunseerumite, ebaefektiivsust ja isegi ohtlikkust. Samuti ei ole soovitatav hüperbaarne hapnikuga varustamine.
Ägeda neerupuudulikkuse või ägeda neeru-maksapuudulikkuse korral tuleb kiniini ööpäevaannust vähendada 10 mg/kg-ni võimaliku ravimi akumuleerumise tõttu ja lahuseid manustada kiirusega 20 tilka minutis. Ägeda neerupuudulikkuse algperioodil tehakse forsseeritud diurees ja kui efekti ei ole ning asoteemia suureneb, kasutatakse hemodialüüsi või peritoneaaldialüüsi, mis tavaliselt annab häid tulemusi. Hemoglobinuurilise palaviku korral lõpetatakse hemolüüsi põhjustanud ravimi manustamine. Vajadusel asendatakse see teiste malaariavastaste ravimitega ning samaaegselt määratakse glükokortikosteroidid (prednisoloon 1-2 mg/kg) ja detoksifitseeriv ravi.
Põrna rebendi korral, mis tavaliselt tekib elundi kiire ja olulise suurenemise korral, on näidustatud erakorraline kirurgiline sekkumine.
Troopilise malaaria ägenemiste raviks valitakse eelnevalt kasutamata ravim või kasutatakse eelmist, kuid kombinatsioonis teiste malaariavastaste ravimitega. Gameetide kandlus elimineeritakse primaquiniga 1-3 päeva jooksul tavalistes terapeutilistes annustes.
Malaariaravi efektiivsust jälgitakse paksu veretilga uurimisega, mille parasiteemia loetakse 1 μl-s. Neid uuringuid tehakse iga päev 1. kuni 7. päevani pärast etiotroopse ravi algust. Kui parasiidid selle aja jooksul kaovad, tehakse verepreparaatide edasised uuringud 14., 21. ja 28. päeval pärast ravi algust.
Tõhususe hindamine
Malaaria etiotroopse ravi efektiivsust malaariahaigetel hinnatakse kolme parameetri abil: varajane ebaõnnestumine (EF), hiline ebaõnnestumine (LF) ja efektiivne ravi.
Pärast malaariavastase ravimi võtmist võib patsient oksendada( eriti lastel).Oluline on meeles pidada, et kui oksendamine tekib vähem kui 30 minutit pärast ravimi võtmist, tuleb uuesti võtta sama annus ja 30-60 minuti pärast - pool kasutatud ravimi annusest.
Malaariaravi efektiivsuse hindamine (WHO, 1996)
Varajane rike (EF) |
Malaaria kliiniliste tunnuste süvenemine või püsimine parasiteemia korral esimese 3 päeva jooksul alates spetsiifilise ravi algusest |
Hiline rike (LF) |
Malaaria iseloomulike kliiniliste tunnuste taasilmnemine (sh raske haigusseisundi teke) parasiteemia korral 4. kuni 14. päevani pärast spetsiifilise ravi alustamist |
Ravi efektiivsus |
Parasiteemia puudumine 14 päeva möödudes spetsiifilise ravi algusest RN ja PN kriteeriumide puudumisel |
Malaaria radikaalne ravi
Malaaria radikaalne ravi viiakse läbi samaaegselt ravi peatamisega või vahetult pärast seda.
- Vivax-malaaria ja ovale-malaaria eksoerütrotsütaarsete ägenemiste ennetamiseks ja hüpotsoidide mõjutamiseks määratakse primaquiin annuses 45 mg (27 mg alust) päevas (3 tabletti) - 14-päevane kuur või 6 tabletti - 1 kord nädalas - 6-8 nädalat (glükoosi-6-fosfaatdehüdrogenaasi puudulikkuse korral). Kliinilistes uuringutes on ravim tafenoquiin - primaquini analoog, kuid suurema kliinilise efektiivsuse ja väiksema kõrvaltoimete esinemissagedusega.
- Falciparum-malaaria edasikandumise vältimiseks (mõjutades gametotsüüte) kasutatakse primaquine'i annuses 45 mg (27 mg alust) päevas (3 tabletti) - 3 päeva. Ravi viiakse läbi troopilise malaaria endeemilistes piirkondades. Fansidari kasutamisel falciparum-malaariat põdenud patsientide ravis ei määrata primaquine'i Fansidari osaks oleva pürimetamiini efektiivse toime tõttu Pl. falciparum gametotsüütidele.
Raske ja/või keerulise falciparum-malaaria ravi toimub intensiivravi osakondades. Kui ravimite suukaudne manustamine ei ole võimalik, viiakse läbi parenteraalne ravi ühe järgmise ravimiga:
- kiniindihüdrokloriid - 10-20 mg/kg (kuni 2,0 g päevas) intravenoosselt 500 ml 5% glükoosilahuses aeglaselt, 2-3 korda päevas kuni patsiendi taastumiseni raskest seisundist, seejärel üks suukaudsetest ravimitest vastavalt tüsistusteta falciparum-malaaria raviskeemile;
- Kaasaegsetes tingimustes kasutatakse mõnes riigis falciparum-malaaria raskete vormide raviks uusi taimseid preparaate (need preparaadid ei ole Venemaal sertifitseeritud): Artemether (Artenam) - 160 mg intramuskulaarselt esimesel päeval, seejärel 80 mg 6 päeva jooksul; Artesunaat - 50 mg intramuskulaarselt (intravenoosselt) 2 korda päevas 7 päeva jooksul; Artemisiniin - 1200 mg intramuskulaarselt 7 päeva jooksul.
Malaaria patogeneetiline ravi sõltub malaaria raskusastmest ja tüsistuste tekkest. Välja kirjutatakse detoksifitseeriv ravi, metaboolse atsidoosi korrigeerimine, hüpoglükeemia, diureetikumid, antihistamiinikumid, glükokortikosteroidid (vastavalt näidustustele), vitamiinid, kardiovaskulaarsed ja muud ravimid. Anuuria korral võib teha peritoneaaldialüüsi. Hemoglobinuuria palaviku ravis lõpetatakse kõigepealt hemolüüsi põhjustanud ravimid ja tehakse punaste vereliblede massiülekanne.
Paranemispatsiendid kirjutatakse koju pärast etiotroopse parasitoloogilise ravi täieliku kuuri läbimist (ravi lõpetamine) 2-3 negatiivse vereanalüüsi tulemuse (paksu veretilga) olemasolul. Patsiendid, kellel on olnud vivax-malaaria ja ovale-malaaria, võivad ambulatoorselt läbida järgneva ravikuuri primaquine'iga. Malaaria põdenud patsiente jälgitakse 1-1,5 kuud, korduvate parasitoloogiliste testidega, mis tehakse paksu veretilga abil iga 7-10 päeva järel. Patsiente, kellel on olnud vivax-malaaria, ovale-malaaria ja malaariae-malaaria, jälgitakse kaks aastat, kohustuslikud parasitoloogilised testid, mis tehakse paksu veretilga abil iga temperatuuri tõusu korral.
Ärahoidmine
WHO võitleb malaaria vastu kogu maailmas 1998. aastal vastu võetud malaaria vähendamise programmi raames. Praegu on WHO seadnud Euroopa piirkonnale uue eesmärgi - kaotada kolmepäevane malaaria (P. vivax) 2010. aastaks ja troopiline malaaria 2015. aastaks. Meetmete kompleksi kõige olulisem lüli on nakkusallikate õigeaegne avastamine ja ravi.
Ennetusmeetmed puhangu ajal on suunatud malaaria, samuti parasiidikandjate (nakkuseallikate) õigeaegsele avastamisele ja ravile ning malaariakandjate vastu võitlemisele. Praegu puuduvad tõhusad vaktsiinid malaaria vastu aktiivseks immuniseerimiseks.
Individuaalne malaariaprofülaktika endeemilises koldes viibimise ajal on suunatud nakkuse ennetamisele ja malaariahoo ennetamisele. Nakatuse ennetamine seisneb sääsehammustuste eest kaitsmise meetmete võtmises (tõrjevahendite kasutamine, võrgud akendel ja ustel, voodikardinad, käsi ja jalgu katvad riided õhtul ja öösel õues viibides). WHO soovituste kohaselt seisneb malaariahoo ennetamine malaariavastaste ravimite võtmises, seda soovitatakse ainult immuunsete isikute jaoks, kes reisivad kõrge malaariainfektsiooni riskiga koldesse ja kus puudub kättesaadav arstiabi (meditsiiniasutuste kaugus, malaaria kiire vereanalüüsi võimatus).
Ravimite kasutamise vajadus, kestus ja võtmise sagedus määratakse alles pärast konsulteerimist nakkushaiguste spetsialistiga. Oluline on tuvastada keemiaravi ravimite vastunäidustused ja raskete kaasuvate haiguste esinemine. Rasedad mitteimmuunsed naised ja väikelapsed ei tohiks külastada malaaria endeemilisi piirkondi.
Arvestades Pl. falciparum'i suurt resistentsust klorokiini suhtes, on WHO soovituslik falciparum-malaaria ennetamise standard meflokiin (250 mg üks kord nädalas, 2 nädalat enne endeemilisse piirkonda lahkumist ja 4 nädalat pärast naasmist). Teiste ravimite (doksütsükliin, klorokiin kombinatsioonis proguaniiliga, atovakviin kombinatsioonis proguaniiliga, primakviin ja teised) kasutamise määrab nakkushaiguste spetsialist, võttes arvesse epidemioloogilist olukorda viibimispiirkonnas ja muid eespool nimetatud tegureid.
Prognoos
Enamasti põhjustab surma troopiline malaaria või täpsemalt selle ajuvorm, mis esineb 10%-l raske falciparum-malaaria juhtudest. Muude malaariatüüpide surmaga lõppevad tagajärjed on väga haruldased. Kuid troopiline malaaria lõpeb õigeaegse diagnoosimise ja nõuetekohase ravi korral täieliku paranemisega.
Troopilise malaaria põdenud patsientidel on soovitatav 1–1,5 kuud apteekri jälgimist ja teha parasitoloogilisi vereanalüüse 1–2 nädalaste intervallidega. P. vivax'i, P. ovale'i ja P. malariae põhjustatud malaaria põdenud patsientide apteekri jälgimist tuleks läbi viia kaks aastat. Kehatemperatuuri tõusu korral on vaja teha laboratoorsed vereanalüüsid malaariaplasmoodiate kiireks tuvastamiseks.

