
Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Mantoux test
Artikli meditsiiniline ekspert
Viimati vaadatud: 04.07.2025
Mantouxi testi näidustused
Massilise tuberkuliinidiagnostika korral tehakse Mantoux' test 2 TE-ga kõigile BCG-ga vaktsineeritud lastele ja noorukitele, olenemata eelnevast tulemusest, üks kord aastas. Laps saab esimese Mantoux' testi 12 kuu vanuselt. BCG-ga vaktsineerimata lastele tehakse Mantoux' test alates 6. elukuust üks kord iga kuue kuu tagant kuni lapse BCG vaktsineerimiseni ja seejärel üldtunnustatud meetodi kohaselt üks kord aastas.
Mantoux' testi saab kasutada ka individuaalseks tuberkuliini diagnoosimiseks. Seda tehakse laste polikliinikus, somaatilistes ja nakkushaiglates tuberkuloosi ja teiste haiguste diferentsiaaldiagnostikaks, krooniliste haiguste korral, millel on torpidne, laineline kulg, traditsiooniliste ravimeetodite ebaefektiivsuse ja täiendavate nakkuse või tuberkuloosi riskitegurite olemasolu korral (kontakt tuberkuloosihaigetega, tuberkuloosivastase vaktsineerimise puudumine, sotsiaalsed riskitegurid jne).
Lisaks on üldises tervishoiuvõrgustikus kaks korda aastas Mantoux' testi läbinud laste ja noorukite rühmad:
- suhkurtõve, mao- ja kaksteistsõrmiksoole haavandi, verehaiguste ja süsteemsete haigustega patsiendid; HIV-nakkusega patsiendid, kes saavad pikaajalist hormoonravi (rohkem kui 1 kuu);
- krooniliste mittespetsiifiliste haigustega (kopsupõletik, bronhiit, tonsilliit), teadmata etioloogiaga subfebriilne temperatuur;
- tuberkuloosi vastu vaktsineerimata, olenemata lapse vanusest;
- sotsiaalse riskigruppidesse kuuluvad lapsed ja noorukid, kes viibivad asutustes (varjupaigad, keskused, vastuvõtukeskused) ja kellel puudub meditsiiniline dokumentatsioon (asutusse vastuvõtmisel, seejärel kaks korda aastas 2 aasta jooksul).
Individuaalse tuberkuliinidiagnostika läbiviimisel määratakse tuberkuliini suhtes tundlikkuse lävi - madalaim tuberkuliini kontsentratsioon, millele organism reageerib positiivse reaktsiooniga. Tuberkuliini suhtes tundlikkuse läve määramiseks kasutatakse nahasisese Mantoux' testi kuiva puhastatud tuberkuliini erinevate lahjendustega.
Lastel, kellel kahtlustatakse spetsiifilist silmakahjustust, on fokaalse reaktsiooni vältimiseks soovitatav alustada tuberkuliini diagnostikat naha- või nahasisesete testidega, kasutades 0,01 ja 0,1 TE.
Tuberkuliini nahatestid (plaaster, salv) omavad praegu ajaloolist tähtsust, neid kasutatakse harva, sagedamini naha tuberkuloosi diagnoosimiseks või juhtudel, kui mingil põhjusel pole võimalik kasutada levinumaid naha- ja nahasiseseid tuberkuliiniteste. Pirquet' testi kasutatakse samuti harva.
Grinchari ja Karpilovski astmeline nahatest (GST) viiakse läbi siis, kui on vaja diferentsiaaldiagnostikat, et selgitada tuberkuliiniallergia olemust ja hinnata manustatavat ravi.
Tuberkuliini subkutaanse manustamisega test on näidustatud hingamisteede tuberkuloosi aktiivsuse määramiseks, samuti etioloogiliseks diagnoosimiseks ja tuberkuloosi aktiivsuse määramiseks kopsuvälistes kohtades.
Mantouxi testi protseduur
Tuberkuliiniampull pühitakse ettevaatlikult 70% etüülalkoholiga immutatud marliga, seejärel viilitakse ampulli kael ampullide avamiseks mõeldud noaga ja murtakse see ära. Tuberkuliin kogutakse ampullist süstla ja nõelaga ning seejärel tehakse Mantoux' test. Süstlasse tõmmatakse 0,2 ml ravimit (st 2 annust) ja seejärel lastakse lahus steriilsesse vatitupsu kuni 0,1 ml märgini. Lahuse laskmine nõela kaitsekorki või õhku on vastuvõetamatu, kuna see võib põhjustada meditsiinipersonali allergilist reaktsiooni. Pärast avamist on tuberkuliiniampull aseptilistes tingimustes kasutamiseks sobiv mitte kauem kui 2 tundi.
Nahasisene test viiakse läbi ainult protseduuriruumis. Patsient on istuvas asendis. Küünarvarre keskmise kolmandiku sisepinnal asuvat nahapiirkonda töödeldakse 70% etüülalkoholi lahusega, kuivatatakse steriilse vatitupsuga ja tuberkuliini süstitakse rangelt nahasiseselt, milleks nõel suunatakse lõikehaavaga ülespoole venitatud naha ülemistesse kihtidesse paralleelselt selle pinnaga. Pärast nõelaaugu sisestamist nahka süstitakse süstlast 0,1 ml tuberkuliinilahust (st üks annus). Süstekohta ei töödelda uuesti alkoholiga, kuna süstekoha nakatumise oht on väike (PPD-L sisaldab kinisooli). Õige tehnika korral tekib nahale vähemalt 7-9 mm läbimõõduga valkjas "sidrunikoore" kujuline papul, mis peagi kaob.
Mantoux' testi teeb spetsiaalselt koolitatud õde vastavalt arsti ettekirjutusele. Reaktsiooni hindab arst või koolitatud õde 72 tunni pärast. Tulemused kantakse järgmistesse registreerimisvormidesse: nr 063/u (vaktsineerimiskaart). Nr 026/u (lapse haiguslugu). Nr 112/u (lapse arengu ajalugu). Märgitakse tootja, partii number, tuberkuliini kõlblikkusaeg, testi kuupäev, ravimi manustamine paremasse või vasakusse küünarvarde ja testi tulemus (infiltraadi või papuli suurus millimeetrites, infiltraadi puudumisel - hüpereemia suurus).
Nõuetekohase korralduse korral peaks igal aastal tuberkuliinidiagnostika hõlmama 90–95% haldusterritooriumi laste ja noorukite populatsioonist. Organiseeritud rühmades viiakse massilist tuberkuliinidiagnostikat läbi asutustes kas spetsiaalselt koolitatud meditsiinipersonali poolt või meeskonnameetodil, mis on eelistatav. Meeskonnameetodi puhul moodustavad lastekliinikud meeskonnad - kaks õde ja arst. Organiseerimata laste puhul viiakse Mantoux' test läbi lastekliiniku tingimustes. Maapiirkondades viivad tuberkuliinidiagnostikat läbi rajooni maapiirkondade haiglad ja feldšer-ämmaemandajaamad. Tuberkuliinidiagnostika metodoloogilist juhendamist teostab tuberkuloosivastase dispanseri (kabineti) lastearst. Tuberkuloosivastase dispanseri (kabineti) puudumisel teeb tööd laste ambulatoorse osakonna juhataja (rajooni lastearst) koos rajooni ftiisiarstiga.
Tuberkuliini manustamisele reageerides tekib eelnevalt sensibiliseeritud inimese kehas lokaalne, üldine ja/või fokaalne reaktsioon.
- Tuberkuliini manustamiskohas tekib lokaalne reaktsioon, mis võib avalduda hüpereemia, papulite, infiltraatide, vesiikulite, bullade, lümfangiidi ja nekroosina. Lokaalsel reaktsioonil on diagnostiline tähtsus tuberkuliini kutaanse ja intradermaalse manustamise korral.
- Üldreaktsiooni iseloomustavad üldised muutused inimkehas ja see võib avalduda tervise halvenemise, kehatemperatuuri tõusu, peavalude, liigesvalu, vereanalüüside muutuste (monotsütopeenia, düsproteineemia, ESR kerge kiirenemine jne) kujul. Üldreaktsioon tekib kõige sagedamini tuberkuliini subkutaanse manustamise korral.
- Fokaalreaktsioon tekib patsientidel, kes on kindla kahjustuse fookuses – erineva lokalisatsiooniga tuberkuloosikolletes. Kopsutuberkuloosi korral võib fokaalne reaktsioon avalduda hemoptüüsi, suurenenud köha ja katarraalsete sümptomite, röga hulga suurenemise ja valu rinnus;ekstrapulmonaalse tuberkuloosi korral – põletikuliste muutuste suurenemisena tuberkuloosikahjustuse tsoonis. Lisaks kliinilistele ilmingutele võib röntgenülesvõte näidata perifokaalse põletiku suurenemist tuberkuloosikollete ümber. Fokaalreaktsioon on tugevam tuberkuliini subkutaanse manustamise korral.
Mantoux' testi tulemust hinnatakse 72 tunni pärast. Papuuli või hüpereemia läbimõõtu millimeetrites mõõdetakse läbipaistva joonlauaga. Joonlaud asetatakse käsivarre teljega risti. Tulemuste õigeks tõlgendamiseks on vajalik mitte ainult reaktsiooni visuaalne hindamine, vaid ka tuberkuliini süstekoha palpeerimine, kuna nõrgalt väljendunud, nahapinnast veidi kõrgemal asuva papuuli korral ja hüpereemia puudumisel võib reaktsiooni hinnata negatiivseks. Kui hüpereemia ulatub papuulist kaugemale, võimaldab kerge pöidla vajutamine reaktsioonipiirkonnale hüpereemiat lühiajaliselt eemaldada ja mõõta ainult papuulit.
 [ 3 ]
[ 3 ]
Pirquet' test
Testiks on kuiva puhastatud tuberkuliini nahale kandmine, mis on lahjendatud 100 000 TE sisaldusega 1 ml-s. Naha skarifikatsioon tehakse selle tuberkuliinilahuse tilga nahale kandmisega. Tulemust hinnatakse 48–72 tunni pärast.
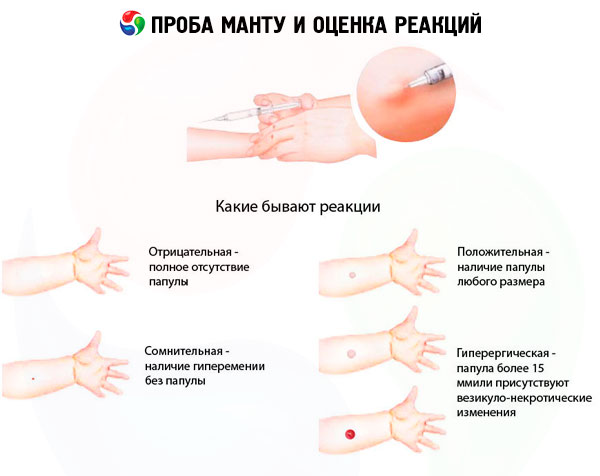
Mantouxi testi tulemuste hindamine
Testi tulemusi saab hinnata järgmiselt:
- negatiivne reaktsioon - infiltraadi (papuli) ja hüpereemia täielik puudumine, lubatud on 0-1 mm torkereaktsiooni esinemine;
- küsitav reaktsioon - infiltraat (papule) suurusega 2-4 mm või mis tahes suurusega hüpereemia ilma infiltraadita;
- positiivne reaktsioon - infiltraat (papul) suurusega 5 mm või rohkem, samuti vesiikulid, lümfangiit ja kahjustused (tuberkuliini süstimiskoha ümber mitu mis tahes suurusega papulit):
- nõrgalt positiivne - papulide suurus 5-9 mm:
- keskmise intensiivsusega - papule suurus 10-14 mm;
- hääldatakse - papule suurus 15-16 mm;
- hüperergiline - papuuli suurus lastel ja noorukitel 17 mm ja rohkem, täiskasvanutel 21 mm ja rohkem, samuti vesikulaar-nekrootilised reaktsioonid, lümfangiit ja koorimine, olenemata papuuli suurusest.
Meie riigis vaktsineeritakse kogu lastepopulatsiooni teatud aegadel tuberkuloosi vastu vastavalt vaktsineerimiskalendrile. Pärast BCG vaktsiini kasutuselevõttu tekib organismis ka DTH, mille tagajärjel muutuvad reaktsioonid 2 TE puhastatud tuberkuliiniga standardlahjenduses positiivseks - tekib nn vaktsineerimisjärgne allergia (PVA). Positiivse reaktsiooni ilmnemist organismi spontaanse nakatumise tagajärjel peetakse nakkusallergiaks (IA). Mantoux' testide tulemuste uurimine dünaamikas koos andmetega BCG vaktsineerimise ajastuse ja sageduse kohta võimaldab reeglina valdaval enamikul juhtudel PVA ja IA diferentsiaaldiagnostikat.
Mantoux' testi positiivseid tulemusi peetakse PVA-ks järgmistel juhtudel:
- positiivsete ja küsitavate reaktsioonide ilmnemine 2 TE-le esimese 2 aasta jooksul pärast eelmist vaktsineerimist või revaktsineerimist BCG-ga;
- Tuberkuliini manustamise järgse papuli suuruse ja vaktsineerimisjärgse BCG märgi (armi) suuruse korrelatsioon; kuni 7 mm suurune papul vastab kuni 9 mm suurustele armidele ja kuni 11 mm suurune papul vastab üle 9 mm suurustele armidele.
Mantoux' testi tulemust peetakse IA-ks (GRT) järgmistel juhtudel:
- negatiivse reaktsiooni üleminek positiivseks, mis ei ole seotud BCG vaktsineerimise ega revaktsineerimisega. - tuberkuliinitestide "konversioon";
- tuberkuliinpositiivsetel lastel ja noorukitel papula suuruse suurenemine 6 mm või rohkem ühe aasta jooksul;
- järkjärguline, mitme aasta jooksul, tuberkuliini suhtes tundlikkuse suurenemine mõõduka intensiivsusega või raskete reaktsioonide tekkega;
- 5-7 aastat pärast vaktsineerimist või revaktsineerimist BCG-ga püsiv (3 aastat või kauem) tundlikkus tuberkuliini suhtes samal tasemel ilma kalduvuseta kaduda - monotoonne tundlikkus tuberkuliini suhtes;
- tuberkuliinitundlikkuse vähenemine pärast eelmist IA-d (tavaliselt lastel ja noorukitel, keda varem jälgis ftiisiopediaater ja kes said täieliku ennetava ravi).
Laste ja noorukite dünaamikas läbi viidud massilise tuberkuliinidiagnostika tulemuste põhjal eristatakse järgmisi kontingente:
- nakatumata - need on lapsed ja noorukid, kellel on Mantouxi testi iga-aastased negatiivsed tulemused, samuti noorukid, kellel on PVA;
- Mycobacterium tuberculosis'ega nakatunud lapsed ja noorukid.
Tuberkuloosi varajaseks avastamiseks ja õigeaegseks ennetamiseks on oluline registreerida organismi esmase nakatumise hetk. See ei tekita raskusi, kui negatiivsed reaktsioonid muutuvad positiivseteks, mis ei ole seotud vaktsineerimise või BCG-ga revaktsineerimisega. Sellised lapsed ja noorukid tuleks suunata ftisiaatri juurde õigeaegseks läbivaatuseks ja ennetavaks raviks. 3-kuuline ennetav spetsiifiline ravi esmase nakatumise varases perioodis hoiab ära tuberkuloosi lokaalsete vormide tekke. Tänapäeval on "pöördepunkti" perioodil avastatud tuberkuloosi osakaal lastel ja noorukitel 15–43,2%.
Tuberkuloosi teke lastel ja noorukitel, kelle tuberkuliinitundlikkus suureneb 6 mm või rohkem aastas, on tõestatud. Tehti ettepanek ravida selliseid lapsi ja noorukeid ka profülaktiliselt 3 kuu jooksul.
Tuberkuliini tundlikkuse suurenemine nakatunud lapsel hüperergia suhtes näitab suurt riski lokaalse tuberkuloosi tekkeks. Need patsiendid peavad konsulteerima ka ftiisiarstiga, kellel tehakse põhjalik uuring tuberkuloosi suhtes ja tehakse otsus ennetava ravi määramise kohta.
Lapsed ja noorukid, kellel esineb monotoonne reaktsioon tuberkuliinile koos kahe või enama tuberkuloosi tekke riskiteguriga, peavad samuti konsulteerima ftisiaatriga, kellel on põhjalik tuberkuloosi uuring.
Kui tuberkuliinitundlikkuse olemust on raske tõlgendada, viiakse lapsed läbi eelvaatluse ambulatooriumi 0. rühmas, kus laste ftisiaatri järelevalve all on kohustuslik rakendada ravi ja ennetavaid meetmeid laste piirkonnas (hüposensibiliseerimine, nakkuskollete puhastamine, ussirohi, krooniliste haiguste remissiooniperioodi saavutamine). Korduv läbivaatus ambulatooriumis viiakse läbi 1-3 kuu pärast.
Tuberkuliinitundlikkuse uuring lastel ja noorukitel, kellel on aktiivsed tuberkuloosi vormid, samuti nakatunud patsientidel (massi ja individuaalse tuberkuliinidiagnostika põhjal koos kliiniliste ja radioloogiliste andmetega) võimaldas pakkuda välja algoritmi patsientide jälgimiseks, mis sõltub tuberkuliinitundlikkuse olemusest ja tuberkuloosi riskitegurite olemasolust.

