
Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Lümfisõlmede biopsia
Artikli meditsiiniline ekspert
Viimati vaadatud: 06.07.2025
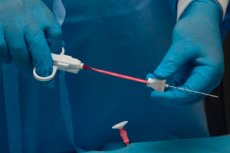
Lümfisõlmede suurenemise põhjuste mõistmiseks on vaja läbi viia rida diagnostilisi uuringuid. Kõige informatiivsemaks ja levinumaks diagnostiliseks meetodiks peetakse praegu lümfisõlmede biopsiat. See on protseduur, mille käigus eemaldatakse edasiseks uurimiseks biomaterjali tükk.
Inimese kehas toimivad lümfisõlmed omamoodi filtreerimisjaamana, mis meelitavad ligi ja neutraliseerivad patogeenseid mikroorganisme. Kui patogeenid sisenevad sõlme, suureneb see, mis on tüüpiline ka põletikuliste reaktsioonide või pahaloomuliste protsesside puhul. Lümfiühenduses esineva patoloogia mõistmiseks tehakse protseduur, mida nimetatakse biopsiaks. [ 1 ]
Mis vahe on lümfisõlmede punktsioonil ja biopsial?
Histoloogiline analüüs on ette nähtud paljude patoloogiate diagnoosimiseks, kuna see aitab edukalt kindlaks teha haigusprotsessi tüüpi, tuvastada selle faasi, eristada kasvajat jne. Sageli võimaldab see uuring täpselt diagnoosi panna ja õige ravi määrata.
Lümfisõlmed on keha immuunsüsteemi peamised lülid. Need on spetsiifilise koe "laod", mis tagavad T- ja B-lümfotsüütide küpsemise, moodustavad antikehi tootvaid plasmarakke ja puhastavad lümfi. Bakterid ja võõrkehad filtreeritakse lümfisõlmedes koos lümfivooluga. Kui neid on liiga palju, aktiveerub keha kaitsemehhanism, toodetakse immunoglobuliine ja moodustub rakumälu. Kõik need reaktsioonid on immuunsuse lahutamatu osa, mis elimineerib nakkus- ja pahaloomulisi tekitajaid.
Selline kaitse toimib tavaliselt alati ja inimene ise ei pruugi isegi kahtlustada, et tema kehas sellised reaktsioonid toimuvad. Ainult ulatusliku rünnaku või immuunsuse languse korral võivad sõlmed suureneda ja tekkida valu. Enamikul patsientidest normaliseerub kõik aga mõne päeva jooksul.
Kui korraga suureneb mitu lümfisõlmede rühma, patsiendi tervis halveneb järsult, temperatuur tõuseb, ilmnevad muud valusad sümptomid, siis sellises olukorras on vaja diagnostikat, sealhulgas lümfisõlme biopsia või punktsioon. Sageli peetakse neid mõisteid sünonüümideks, kuid see pole täiesti tõsi.
Kui me räägime punktsioonpunktsioonist, mis hõlmab vedela eritise kogumist koos rakkudega edasiseks tsütoloogiliseks uuringuks, siis kasutatakse tavaliselt terminit "punktsioon". Biopsiast räägitakse juhul, kui see tähendab suure osa biomaterjali eemaldamist koos järgneva histoloogilise analüüsiga.
Punktsioon on minimaalselt invasiivne peennõelaga protseduur, mis on praktiliselt valutu. Lümfisõlme biopsia nõuab traumaatilist sekkumist, sageli skalpelli abil. Siiski on olemas ka "punktsioonbiopsia" mõiste, mille puhul sõlm punkteeritakse paksema nõelaga, võimaldades koguda vajaliku koguse kude.
Menetluse tähised
Lümfoproliferatiivsete ja pahaloomuliste patoloogiate diagnoosimisel on oluline mitte ainult diagnoosi morfoloogiliselt kinnitada, vaid ka seda üksikasjalikult kirjeldada tsütoloogia ja histoloogia abil. Sellist teavet saab lümfisõlme punktsiooni ja biopsia abil.
Punktsiooni kasutatakse indikatiivse diagnostilise manipulatsioonina. Punktsioon ei sobi lümfoproliferatiivse patoloogia määramiseks: on vajalik biopsia (kas ekstsisiooniline või punktsiooniline), millele järgneb biopsia tsütoloogiline ja histoloogiline uuring.
Näidustused punktsiooniks võivad olla:
- suurenenud üksik lümfisõlm ilma moodustunud konglomeraatideta ja lümfoproliferatiivse patoloogia tunnusteta;
- Vedeliku moodustumise ultraheli tunnused;
- vajadus eemaldada biomaterjal abiuuringuteks pärast biopsia tegemist.
Lümfisõlme biopsia on kirurgiline protseduur, mis tehakse kohaliku või üldnarkoosi all. Protseduuri tulemusena võetakse edasiseks uurimiseks osa lümfisõlmest või kogu sõlm. Mikroskoopiline analüüs on täpse ja õige diagnoosi võti.
Biopsia peamised näidustused on järgmised:
- kliinilise teabe kohaselt on kasvaja tekke kõrge risk;
- teadmata päritoluga lümfadenopaatia (kõik kasutatud diagnostilised meetodid ei aidanud diagnoosi panna);
- teraapia ebaefektiivsus.
Täpselt öelda, millise lümfisõlme suuruse korral on biopsia kohustuslik, on võimatu. Enamik spetsialiste usub aga, et biopsiat vajavad lümfisõlmed, mille suurus ületab 30 mm ja mis ei ole seotud nakkusprotsessiga.
Mõnikord ei piisa ühest biopsiast: patsiendile määratakse korduvad protseduurid. See on võimalik, kui eelmise biopsia käigus avastati mitu histoloogilist muutust:
- lümfisõlmede nekroos;
- siinuse histiotsütoos;
- skleroos;
- parakortikaalne reaktsioon suure hulga makrofaagide ja plasmarakkude juuresolekul.
Ettevalmistus
Lümfisõlmede biopsia ettevalmistav etapp võib hõlmata konsultatsiooni terapeudi, kirurgi, endokrinoloogi, anestesioloogi, onkoloogi ja hematoloogiga. Kohustuslik on üldine ja biokeemiline vereanalüüs ning vere hüübimissüsteemi uuring.
Patoloogilise fookuse asukoha selgitamiseks on ette nähtud ultraheliuuring.
Arst peab patsiendiga eelnevalt vestluse:
- selgitab allergilise seisundi;
- saab teavet võetud ravimite kohta;
- Naistel määrab see menstruaaltsükli faasi ja välistab raseduse võimaluse.
Kui patsient võtab verevedeldajaid, tuleb nende võtmine lõpetada 7-10 päeva enne biopsiat.
Kui protseduur tuleb läbi viia üldnarkoosis, tehakse ettevalmistus põhjalikumalt:
- Sekkumise päeval on keelatud süüa ja juua;
- Eelmise päeva õhtusöök peaks olema võimalikult kerge, tarbides peamiselt kergesti seeditavat taimset toitu;
- 2-3 päeva enne sekkumist ei tohiks alkoholi tarvitada, suitsetamine on ebasoovitav;
- Järgmisel hommikul, enne biopsiaprotseduurile minekut, peaks patsient duši all käima ilma kehakreemi või -lotionita.
Tehnika lümfisõlme biopsia
Madalate lümfisõlmede biopsia on tavaliselt lühiajaline – paljude patsientide jaoks kulub protseduurile umbes 20 minutit. Tavaliselt kasutatakse lokaalanesteesiat, kuigi punktsiooni peetakse üldiselt valutuks. Ultraheli kontrollimisel määrab arst ultrahelianduri abil valuliku struktuuri asukoha ja paneb spetsiaalse märgi, mis kuvatakse monitoril. Punktsioonipiirkonna nahka töödeldakse antiseptikuga ja seejärel anesteetikumiga või süstitakse anesteetikumi. Patsient lamab horisontaalselt diivanil või on istuvas asendis. Kui biopsia tehakse kaelapiirkonnas, fikseeritakse see spetsiaalselt ja patsiendile selgitatakse vajadust ajutiselt neelamisest hoiduda. Biopsia ajal peab patsient jääma täiesti paigale.
Pärast vajaliku koguse bioloogilise materjali võtmist töödeldakse punktsioonikohta antiseptikuga. Soovitatav on pool tundi külma kuiva kompressi peale panna.
Patsiendi pikaajaline viibimine kliinikus ega haiglaravi ei ole vajalik: ta saab ise koju minna, kui pole muid põhjuseid teda hoida. Esimesel perioodil pärast protseduuri on oluline vältida füüsilist aktiivsust.
Kui sügavalt paiknevast sõlmest on vaja biopsiat, võib osutuda vajalikuks üldnarkoos. Sellises olukorras ei lähe patsient pärast diagnoosi koju, vaid jääb kliinikusse - mitmest tunnist kuni 1-2 päevani.
Avatud biopsia jaoks on vaja spetsiaalset instrumentide komplekti: lisaks skalpellile on need klambrid, koagulatsiooniaparaat ja õmblusmaterjalid. See sekkumine kestab kuni 60 minutit. Arst valib biopsiaks vajaliku lümfisõlme, fikseerib selle sõrmedega ja teeb seejärel nahasse 4-6 cm pikkuse sisselõike. Ta lõikab lahti nahaaluse rasvakihi, liigutab lahti lihaskiud, närvide ja veresoonte võrgustiku. Kui biopsia käigus on vaja eemaldada üks või mitu sõlme, ligeerib kirurg esmalt veresooned, et vältida verejooksu, lümfi lekkimist ja kasvajarakkude levikut (kui tegemist on pahaloomulise protsessiga). Pärast lümfisõlmede eemaldamist saadab arst need uuringule, vaatab haava uuesti üle ja õmbleb sisselõiked. Mõnel juhul jäetakse drenaažiseade, mis eemaldatakse 24-48 tunni pärast. Õmblused eemaldatakse nädala jooksul.
Kuidas lümfisõlmede biopsiat tehakse?
Biopsia võtmine konkreetsest lümfisõlmest võib omada oma omadusi, mis sõltuvad lokaliseerimisest, struktuuri sügavusest, samuti elutähtsate organite ja suurte anumate olemasolust kahjustatud lüli lähedal.
- Kõrva-nina-kurguhaiguste ja hambaprobleemide korral, mis on lümfadenopaatia kõige levinumad põhjused, võidakse määrata kaela lümfisõlme biopsia. Kui lümfadenopaatia päritolu on ebaselge, määratakse esmalt ultraheli ja alles seejärel vajadusel biopsia. Pahaloomuliste kasvajate korral suurenevad lümfisõlmed, kuna vähirakud tungivad läbi lümfisoonte, mis tühjendavad eraldi piirkonda. Seejärel settivad need rakud metastaasidena filtreerivatesse sõlmedesse ja hakkavad arenema. Onkoloogia korral tekib lümfisõlmede kahjustus sageli "ahelas", mida on palpatsiooniga lihtne kindlaks teha. Kaela biopsiat saab teha kas nõelatorkega koos materjali eemaldamisega või kirurgilise juurdepääsu teel koos lüli täieliku eemaldamisega histoloogiliseks analüüsiks.
- Sentinel-lümfisõlme biopsia melanoomi korral tehakse sarnaselt rinnavähi biopsiaga. Kui on andmeid metastaaside kohta kaugemates organites ja lümfisõlmedes, siis biopsia tegemine on kasutu. Metastaaside puudumisel on sentinel-lümfisõlme biopsia täiesti õigustatud. Tavaliselt tehakse see pärast melanoomi enda eemaldamist. Lümfisõlme saab visualiseerida erinevate radiograafiliste meetodite abil.
- Kaenlaaluste lümfisõlmede biopsia tehakse patsiendil istuvas asendis, tõstes käe üles ja liigutades seda veidi tahapoole. Kõige sagedamini tehakse seda protseduuri piimanäärme kahjustuse korral: lümf voolab läbi veresoonte samal küljel kaenlaalustes asuvatesse sõlmedesse. Sellised lümfisõlmed moodustavad omamoodi kaenlaaluste-sõlmede ahela. Selle kahjustusel on oluline roll piimanäärme patoloogia raviskeemi planeerimisel. Uuring sobib ka ülajäsemete melanoomi ehk lamerakk-kartsinoomi ja lümfogranulomatoosi korral.
- Kubeme lümfisõlmede biopsia tehakse patsiendil diivanil lamades, jalg (parem või vasak, olenevalt kahjustuse küljest) nihutatakse küljele. Seda uuringut määratakse kõige sagedamini kasvajaprotsesside kahtluse korral (munandivähk, välised suguelundid, emakakael, eesnääre, põis, pärasool) või kui lümfadenopaatia põhjust ei ole võimalik muul viisil kindlaks teha (näiteks lümfogranulomatoosi või HIV-nakkuse korral).
- Supraklavikulaarse lümfisõlme biopsia on alati põhjustatud kahtlustest üsna tõsiste patoloogiate suhtes: paljudel juhtudel on need kasvajad - vähi või lümfoomi metastaasid, mis asuvad rinnus või kõhuõõnes. Parempoolne supraklavikulaarne lümfisõlm võib endast märku anda mediastiinumi, söögitoru ja kopsu kasvajaliste protsesside korral. Vasakpoolsesse lümfisõlme läheneb lümf intratorakaalsetest organitest ja kõhuõõnest. Põletikulised haigused võivad samuti põhjustada supraklavikulaarset lümfadenopaatiat, kuid see juhtub palju harvemini.
- Mediastinaalse lümfisõlme biopsia tehakse intratorakaalse trahhea lõigu ülemise kolmandiku projektsioonipiirkonnas, rangluualuse arteri või kopsutipu ülemisest servast kuni vasaku bracheotsefaalse veeni ülemise piiri ja kesktrahheaaljoone ristumiskohani. Mediastinaalsete lümfisõlmede biopsia kõige levinumad näidustused on: lümfoproliferatiivsed kasvajad, tuberkuloos ja sarkoidoos.
- Kopsu lümfisõlme biopsia on levinud protseduur vähi, tuberkuloosi ja sarkoidoosi korral. Lümfadenopaatia on sageli ainus patoloogia tunnus, kuna paljud kopsuhaigused on asümptomaatilised. Igal juhul peab arst enne lõpliku diagnoosi panemist tegema biopsia ja saama histoloogilist teavet.
- Kõhu lümfisõlmede biopsia on ette nähtud, kui kahtlustatakse kasvajalisi protsesse seedetraktis, naiste ja meeste suguelundites ning kuseteedes. Hepatosplenomegaalia korral täheldatakse sageli kõhuõõne lümfisõlmede suurenemist. Biopsiat tehakse nii primaarse kui ka diferentsiaaldiagnostika eesmärgil. Suur hulk kõhuõõne lümfisõlmi paikneb parietaalselt piki kõhukelmet, piki veresooni, mesenteeriumis ja piki soolestikku, omentumi lähedal. Need võivad suureneda, kui on mõjutatud magu, maks, sooled, kõhunääre, emakas, manused, eesnääre ja põis.
- Hammaste, igemete, põskede, kõri ja neelu patoloogiate korral, kui lümfadenopaatia põhjust ei ole võimalik leida, samuti kui kahtlustatakse vähiprotsessi või lümfoomi metastaase, võib määrata submandibulaarse lümfisõlme biopsia.
- Lümfisõlmede vähi biopsia tehakse metastaaside puudumisel kaugemates organites ja lümfisõlmedes. Vastasel juhul peetakse protseduuri patsiendi jaoks mõttetuks. Kui kaugeid metastaase ei ole, hakatakse kõigepealt uurima ahela esimest, "valvur" lümfisõlme.
- Retroperitoneaalsete lümfisõlmede biopsia sobib nii meeste kui ka naiste reproduktiivsüsteemi pahaloomuliste protsesside diagnoosimiseks. Ligikaudu 30%-l patsientidest, kes on juba vähi esimeses staadiumis, on lümfisõlmedes mikroskoopilised metastaasid, mida ei saa kompuutertomograafia või markerite abil kindlaks teha. Biopsia tehakse tavaliselt küljel, kus asus primaarne kasvaja. Protseduur viiakse tavaliselt läbi retroperitoneaalse lümfadenektoomia osana.
- Rindkeresisesete lümfisõlmede biopsia on kohustuslik uuring kopsuvähi, söögitoru, harknäärme, rinnavähi, lümfoomi ja lümfogranulomatoosi kahtluse korral. Kõhuõõnest, vaagnast, retroperitoneaalsest ruumist (neerud, neerupealised) pärinevad metastaasid kaugelearenenud staadiumis võivad levida ka mediastiinumi sõlmedesse.
- Paratrahheaalsete lümfisõlmede biopsiat tehakse sageli onkoloogiliste kopsukahjustustega patsientidel. Paratrahheaalsed lümfisõlmed asuvad ülemiste mediastiinumi ja trahheobronhiaalsete sõlmede vahel. Samal küljel asuva primaarse kasvajaprotsessi korral liigitatakse need ipsilateraalseteks ja primaarse kasvaja puudumisel kontralateraalseteks.
Lümfivedelik voolab läbi vastavate veresoonte. Kui vähirakud sinna satuvad, satuvad nad esmalt ahela esimesse lümfisõlme. Seda esimest sõlme nimetatakse valvur- ehk sentinel-sõlmeks. Kui valvur-sõlmes vähirakke ei leidu, peaksid järgnevad sõlmed teoreetiliselt olema terved.
Biopsiate tüübid
Lümfisõlmede biopsiat on mitut tüüpi, olenevalt biomaterjali ekstraheerimise tehnikast. Mõnda tüüpi protseduure tehakse etappidena: esmalt tehakse nõelatorke ja seejärel, kui punktsioonist diagnoosi panemiseks ei piisa, tehakse avatud sekkumine. Avatud biopsia on vajalik, kui tsütoloogia tulemus on ebakindel, küsitav või ligikaudne.
- Avatud lümfisõlme biopsia on sellise diagnostika kõige keerulisem ja invasiivsem variant. Protseduuri käigus kasutatakse skalpelli ja uurimiseks valitakse kogu sõlm, mitte ainult osa sellest. Selline sekkumine on pahaloomuliste protsesside kahtluse korral sageli ainus õige.
- Lümfisõlme punktsioonbiopsia on suhteliselt õrn ja valutu protseduur, mis ei põhjusta patsientidele erilist ebamugavust. Diagnostika ajal kasutatakse mandriini, mis toimib stileti rollis. Mandriini abil lõigatakse ja kogutakse vajalik kogus biomaterjali. Punktsioonbiopsia hõlmab lokaalanesteesia kasutamist ja ei vaja patsiendi haiglaravi.
- Ekstsisiooniline lümfisõlmede biopsia on termin, mida sageli kasutatakse üldnarkoosis tehtava avatud biopsia kohta, mille käigus kahjustatud sõlm eemaldatakse sisselõike kaudu.
- Lümfisõlme trefiinibiopsia hõlmab spetsiaalse suure nõela kasutamist sälkudega, mis võimaldavad eemaldada vajaliku suurusega koeosakese.
- Lümfisõlme peennõelbiopsiat nimetatakse aspiratsiooniks: see hõlmab õhukese õõnsa nõelaseadme kasutamist. Tavaliselt sõlme palpeeritakse ja punkteeritakse: kui see pole võimalik, kasutatakse ultraheli kontrolli. Reeglina määratakse peennõelbiopsia siis, kui on vaja uurida submandibulaarseid või supraklavikulaarseid lümfisõlmi, kui avastatakse lümfoidstruktuuride metastaase.
Ultraheli abil teostatud lümfisõlmede biopsia
Praegu peavad spetsialistid lümfisõlmede biopsia kõige vastuvõetavamaks tehnikaks sihipärast punktsiooniprotseduuri ehk nn visuaalse ultraheli kontrolli all olevat biopsiat.
See on biomaterjali proovi võtmise protsess, mis viiakse läbi ultraheli järelevalve all: selle tulemusel toimub punktsioonnõela paigutamine ja sisestamine täpsemalt ja ohutumalt. See on arsti jaoks äärmiselt oluline, kuna kahtlane lümfisõlm asub sageli sügavates kudedes elutähtsate organite lähedal või on väikese suurusega, mis raskendab protseduuri oluliselt.
Ultraheli jälgimine aitab instrumendi täpselt vajalikku kohta sisestada, ilma lähedalasuvate kudede ja organite kahjustamise riskita. Selle tulemusel on tüsistuste oht minimaalne.
Arst määrab täpse meetodi, mille abil vajalikku piirkonda visualiseeritakse. Tehnika täiendavaks eeliseks pole mitte ainult selle ohutus, vaid ka madal hind: pole vaja ülimoodsaid ja kalleid seadmeid.
Ultraheli abil biopsia on eriti soovitatav, kui on vaja uurida mitte ainult kahjustatud struktuuri, vaid ka välja selgitada selle ümbruse vereringe iseärasusi. See lähenemisviis väldib veresoonte vigastamist ja takistab vere lekkimist koesse.
Protseduuris kasutatakse spetsiaalseid nõelu, millel on otsasensorid. See lihtne seade aitab nõela asendit ja selle liikumist selgelt jälgida.
Taastumisperiood pärast sellist sekkumist on patsiendi jaoks kiirem ja mugavam. [ 2 ]
Protseduuri vastunäidustused
Enne patsiendi suunamist lümfisõlmede biopsiale määrab arst mitmeid uuringuid ja teste, mis on vajalikud selle protseduuri vastunäidustuste välistamiseks. Põhiline esialgne diagnostika on üldine vereanalüüs ja hüübimiskvaliteedi hindamine. Biopsiat ei tehta verejooksu kalduvuse korral - näiteks hemofiiliat põdevatel patsientidel, kuna sekkumine võib veresooni vigastada.
Lümfisõlmede biopsia on vastunäidustatud punktsioonipiirkonnas esinevate mädaste protsesside korral. Protseduuri ei ole soovitatav teha rasedatele ega imetavatele naistele, samuti menstruaalverejooksu ajal.
Üldiselt toovad eksperdid esile järgmise vastunäidustuste loetelu:
- vere hüübimissüsteemi häired (kaasasündinud häired, omandatud või ajutised - see tähendab, et need on seotud sobivate verd vedeldavate ravimite võtmisega);
- trombotsüütide tase alla 60 tuhande μl kohta;
- hemoglobiini tase alla 90 g/l;
- INR üle 1,5;
- protrombiiniaeg ületab normi 5 sekundi võrra;
- nakkus- ja põletikulised protsessid biopsia piirkonnas;
- menstruaalverejooks naistel protseduuri päeval;
- dekompenseeritud kroonilised patoloogiad;
- ravi mittesteroidsete põletikuvastaste ravimitega viimase nädala jooksul.
Tavaline jõudlus
Patsiendi lümfisõlmede biopsia mikroskoopilist uurimist peetakse onkoloogiliste patoloogiate diagnostilises aspektis kõige olulisemaks ja see aitab hinnata ravimteraapia kvaliteeti.
Lümfisõlme histoloogia on väike kirurgiline protseduur, mille käigus eemaldatakse edasiseks uurimiseks väike koetükk. Lümfisõlme biopsia abil saavad spetsialistid uurida selle struktuuri iseärasusi, tuvastada valulikke kõrvalekaldeid ja märgata põletikulise reaktsiooni märke.
Lümfisõlm on keha kaitsesüsteemi põhilüli, mis on lümfisoonte ühendav element. Lümfisõlmed aitavad võidelda nakkusliku sissetungi vastu, tootes leukotsüüte - spetsiifilisi vererakke. Sõlm püüab kinni mikroobseid ja viirusinfektsioone, pahaloomulisi rakke.
Lümfisõlmede biopsia aitab tuvastada atüüpiliste rakkude olemasolu, määrata nakkusliku põletikulise protsessi eripära, healoomulisi kasvajaid ja mädaseid patoloogiaid. Biopsiat tehakse kõige sagedamini kubeme-, kaenla-, alalõua- ja retroaurikulaarses piirkonnas.
Patsientidele, kes peavad kindlaks määrama kasvajaprotsessi tüübi, eriti pahaloomulise patoloogia kahtluse korral, määratakse biopsia. Nakkushaiguste kindlakstegemiseks on sageli ette nähtud diagnostika.
Lümfisõlmede biopsia tulemused
Pärast biopsia (lümfisõlme biopsia abil saadud materjali) uurimist ja patoloogiliste osakeste tuvastamist hakkavad spetsialistid loendama rakulisi struktuure ja koostama lümfadenogrammi. Selleks kasutavad nad mikroskoopilise vaatluse immersioonimeetodit, mis võimaldab eristada vähemalt pool tuhat rakku ja arvutada nende protsentuaalset esinemist.
Lümfisõlmede pildistamise andmed on äärmiselt vajalikud ja väärtuslikud lümfadeniidi mittespetsiifiliste vormide diagnoosimiseks.
Normaalsed lümfadenogrammi tulemused:
Vastavate rakutüüpide sisu |
Protsendiindikaator |
Lümfoblastid |
0,1 kuni 0,9 |
Prolümfotsüüdid |
5,3-lt 16,4-le |
Lümfotsüüdid |
67,8-lt 90-le |
Retikulaarsed rakud |
0-st 2,6-ni |
Plasmotsüüdid |
0 kuni 5,3 |
Monotsüüdid |
0,2 kuni 5,8 |
Mastirakud |
0-st 0,5-ni |
Neutrofiilide granulotsüüdid |
0-st 0,5-ni |
Eosinofiilsed granulotsüüdid |
0-st 0,3-ni |
Basofiilsed granulotsüüdid |
0-st 0,2-ni |
Lümfisõlmede biopsia käigus võetud bioloogiline materjal sisaldab valdavalt küpseid lümfotsüüte koos prolümfotsüütidega. Nende koguarv võib moodustada 95–98% kõigist rakulistest struktuuridest.
Reaktiivne lümfadeniit avaldub retikulaarsete rakkude arvu suurenemises, makrofaagide ja immunoblastide tuvastamises.
Ägeda lümfadeniidi korral täheldatakse makrofaagide ja neutrofiilide arvu suurenemist.
Tüsistused pärast protseduuri
Tavaliselt tehakse diagnostiline lümfisõlmede biopsia ilma tüsistusteta. Ainult mõnel juhul tekivad tüsistused:
- verejooks biopsia ajal juhusliku veresoonte vigastuse tõttu;
- lümfivool haavast;
- paresteesia, tundlikkuse häire piirkonnas, kus sekkumine toimub;
- nakkustekitaja sisenemisega seotud infektsioon, eelkõige protseduuri ajal;
- Närvistruktuuride mehaaniliste vigastustega seotud troofilised häired.
Mõnedel patsientidel võib esineda teadvusehäireid, pearinglust, nõrkust. Seisund peaks normaliseeruma 1-2 päeva jooksul.
Ohtlikud sümptomid, mis vajavad kohest arstiabi:
- palavik, palavik;
- tugeva, pulseeriva, süveneva valu ilmnemine lümfisõlmede biopsia piirkonnas;
- vere või mäda eritumine haavast;
- punetus, turse biopsia kohas.
Tagajärjed pärast protseduuri
Lümfisõlmede biopsiat ei tehta, kui patsiendil on vastunäidustusi. Vastasel juhul võivad tekkida kõrvaltoimed. Näiteks kui inimesel on vere hüübimissüsteemi häired, võib isegi tavaline punktsioonbiopsia lõppeda verejooksuga.
Protseduurijärgsete probleemide vältimiseks peaks lümfisõlmede biopsia läbi viima spetsialist, järgides kõiki nõutavaid tingimusi, aseptilisi ja antiseptilisi reegleid.
Mõnel juhul võivad tekkida järgmised probleemid:
- infektsioon;
- haavast verejooks;
- närvikahjustus.
Negatiivsete tagajärgede protsent on aga suhteliselt väike. Kuid biopsia käigus saadud teave on arstile väga väärtuslik, võimaldades tal panna õige diagnoosi ja määrata sobiva efektiivse ravi.
Hoolitsege pärast protseduuri
Tavaliselt ei ole lümfisõlmede biopsia protseduur keeruline ja patsiendid taluvad seda hästi. Pärast biomaterjali eemaldamist aspiratsiooni või punktsiooni teel jääb nahale ainult punktsioonikoht, mida töödeldakse antiseptilise lahusega ja suletakse plaastriga. Kui tehti avatud biopsia, õmmeldakse haav kinni ja seotakse sidemega. Õmblused eemaldatakse nädala jooksul.
Lümfisõlme biopsia järgset haava ei tohiks niisutada. Nakatumiste vältimiseks on vaja seda ravida antiseptiliste lahustega. Kui kehatemperatuur tõuseb järsult, sekkumiskoht paisteb, veritseb või häirib muul viisil, peate kiiresti arsti poole pöörduma.
Lühiajalise, kerge valu ilmnemine pärast protseduuri on vastuvõetav.
Mida ei tohiks pärast lümfisõlmede biopsiat teha:
- võtke vann;
- ujuda basseinides ja avatud veekogudes;
- külastada sauna või vanni;
- harrastada intensiivset füüsilist koormust.
Sellised piirangud kehtivad umbes 2 nädalat pärast protseduuri, olenevalt sellise sekkumise tüübist ja ulatusest nagu lümfisõlmede biopsia.

