
Kõik iLive'i sisu vaadatakse meditsiiniliselt läbi või seda kontrollitakse, et tagada võimalikult suur faktiline täpsus.
Meil on ranged allhanke juhised ja link ainult mainekate meediakanalite, akadeemiliste teadusasutuste ja võimaluse korral meditsiiniliselt vastastikuste eksperthinnangutega. Pange tähele, et sulgudes ([1], [2] jne) olevad numbrid on nende uuringute linkideks.
Kui tunnete, et mõni meie sisu on ebatäpne, aegunud või muul viisil küsitav, valige see ja vajutage Ctrl + Enter.
Eesnäärme transuretraalne resektsioon
Artikli meditsiiniline ekspert
Viimati vaadatud: 04.07.2025
Mehe reproduktiivfunktsioon ei sõltu mitte ainult tema elukvaliteedist, enesehinnangust, psühho-emotsionaalsest ja füüsilisest seisundist. Mõned seksuaaleluga seotud probleemid võivad esineda igas vanuses meestel, kuid on ka neid, mis on väga levinud 40-aastaste ja vanemate meeste seas. Me räägime kurikuulsast prostatiidist ja eesnäärme adenoomist, mis mitte ainult ei mõjuta negatiivselt mehe seksuaalfunktsiooni, vaid takistavad ka uriini normaalset väljavoolu organismist. Ja kuna see seisund tekitab tugevama soo esindajatele märgatavat ebamugavust ja põhjustab ka tervist ohustavaid seisundeid, on ülaltoodud patoloogiate ravi vajadus ilmne ning eesnäärme eemaldamine on üks tõhusamaid meetodeid, kui ravimteraapia ei anna oodatud tulemusi.
Eesnääre ja selle ravimeetodid
Eesnääre on üks väheseid siseorganeid, mis on meestel olemas, aga naistel mitte. See nääre on osa reproduktiivsüsteemist ja vastutab spermatosoidide – mehe seemnevedeliku – toitainete tootmise eest. Eesnäärme eritis seguneb spermatosoididega ja tagab väikeste kulleste elujõulisuse, tänu millele saab sündida uus elu.
Eesnääre (teine nimetus eesnäärmele) aitab mehel isaks saada ja ei põhjusta mingeid ebameeldivaid sümptomeid enne, kui see hakkab suurenema. Eesnäärme suurenemine võib tekkida elundi pikaajalise põletikulise protsessi ( prostatiidi ) tagajärjel. Paljud mehed ei kiirusta oma probleemiga arsti poole pöörduma, mis viib haiguse üleminekuni kroonilisele vormile. Ja pikaajaline põletik tõhusa ravi puudumisel viib kahjustatud elundi kudede vohamiseni (eesnäärme hüperplaasia või lihtsamalt öeldes eesnäärme adenoom).
Prostatiit ja eesnäärme adenoom ei ole ainsad patoloogiad, mille puhul täheldatakse elundi suuruse suurenemist. Nagu me teame, võib sarnast olukorda täheldada ka pahaloomuliste rakkude kontrollimatu jagunemise (proliferatsiooni) korral elundi sees. Sel juhul räägime onkoloogiast ehk pahaloomulisest kasvajast.
Kui eesnäärme adenoom on healoomuline kasvaja, mis oma kasvu ajal surub kokku ainult lähedalasuvaid organeid, põhjustades nende toimimise häireid, siis eesnäärme kartsinoom on juba pahaloomuline protsess, mille käigus ei kasva mitte ainult kasvaja pahaloomuliste rakkude aktiivse jagunemise, vaid ka keha mürgistuse tõttu mürgiste ainetega ja tervete rakkude surma tõttu.
Kuid olgu kuidas on, nii prostatiit kui ka eesnäärme adenoom või kartsinoom põhjustavad elundi suuruse suurenemist. Ja eesnäärme asukoht on selline, et see ümbritseb kusiti, mille kaudu uriin ja seemnevedelik (eesnäärme eritis segatuna spermatosoididega) väljuvad mehe kehast. On selge, et eesnäärme suuruse suurenemine toob kaasa kusiti kanali kokkusurumise. Seega tekivad probleemid mitte ainult erektsiooni, vaid ka urineerimisega.
Milline on sellise olukorra oht ja millised sümptomid võivad viidata eesnäärme suurenemisele? Kõige sagedamini kurdavad mehed urineerimisraskuste üle urineerimisakti alguses, st on tunne, et põis on täis, on soov urineerida, kuid uriinieritus puudub või on valulik. Lisaks tekib üsna sageli soov väikese vajaduse korral tualetti minna, kuid erituva uriini kogus on oodatust palju väiksem. Veelgi hullem on see, et öösel suureneb urineerimisvajaduste arv ja samal ajal suureneb ka valede tungide tõenäosus.
Kui urineerimine on produktiivne, võib mees pikaks ajaks tualetti kinni jääda, kuna uriin väljub õhukese joana või isegi tilkadena. Aja jooksul võivad ilmneda üha pikemad hematuuria episoodid, kui uriinis leidub vereosakesi.
Uriinipeetus organismis, mis on üks stagnatsiooni variante, võib põhjustada põie seinte ärritust ja selles esinevaid nakkus- ja põletikulisi protsesse, kuseteede kivide teket ( urolitiaas ), neerude põletikku ja nefrolitiaasi teket, mis lõppkokkuvõttes viib neerupuudulikkuseni ( neerupuudulikkus ).
Nagu näeme, on eesnäärme suurenemise tagajärjed meestele üsna rängad, seega tuleb juba enne ohtlike tüsistuste tekkimist teha kõik endast olenev, et vältida kusiti kokkusurumist. Eesnäärme suurenemist põhjustava põletiku peatamiseks kasutatakse ravimeid, kuid kui need ei aita, tuleb eemaldada eesnäärmest osa, mis põhjustab kusiti kokkusurumist , või isegi kogu organ. Seda operatsiooni nimetatakse eesnäärme resektsiooniks. Kui me räägime eesnäärme täielikust eemaldamisest, on ette nähtud radikaalne resektsioon ehk prostatektoomia.
Menetluse tähised
Kuna eesnäärme osa ja eriti kõigi selle kudede eemaldamine on tõsine ja vastutustundlik operatsioon, mis võib hiljem mõjutada mehe reproduktiivfunktsiooni, määratakse operatsioon ainult rasketel juhtudel, kui ravimravi ei ole tulemusi andnud ja patsiendi seisund tekitab muret võimalike või juba tekkivate tüsistuste tõttu.
Kirurgiline sekkumine eesnäärmesse on näidustatud järgmistele patsientide kategooriatele:
- mehed, kes põevad kroonilist prostatiiti, mis põhjustab eesnäärmekoe kõvenemist,
- eesnäärme kroonilise põletikuga patsiendid, kellel on kivid elundi sees, põies või neerudes,
- eesnäärme adenoomiga patsiendid, st eesnäärme healoomuline hüperplaasia, mis on tavaliselt prostatiidi tagajärg,
- need, kellel on diagnoositud eesnäärme kartsinoom või eesnäärmevähk (sümptomite leevendamiseks ja pahaloomulise protsessi leviku tõkestamiseks).
TUR-operatsioon on ette nähtud neile, kellel on varem olnud avatud operatsioone, patsientidele, kellel on haigused, mille korral avatud operatsioonid on vastunäidustatud, ja noortele meestele, kelle jaoks on oluline säilitada seksuaalfunktsiooni.
Millised sümptomid lisaks kivide moodustumisele peavad patsiendil olema, et sellist radikaalset meetodit eespool kirjeldatud patoloogiate raviks saaks määrata:
- uriinipeetuse sümptomid (joove, vee-elektrolüütide tasakaaluhäired, eritunud vedeliku värvuse ja lõhna muutus, liiva olemasolu uriinis),
- tugev valu urineerimise alguses,
- suurenenud urineerimisvajadus, millest mõned ei põhjustanud uriini eritumist,
- sagedased öised tualetikäigud urineerimiseks, mille arv ületab päeva jooksul tekkivat arvu,
- aeglane ja pikaajaline urineerimine, kui uriin vabaneb õhukese joana või tilkhaaval,
- vere esinemine uriinis, mis on registreeritud teatud aja jooksul.
Kui neid sümptomeid saab ravimitega leevendada, ei ole eesnäärme suurenenud osade eemaldamine vajalik.
Oluline on mõista, et eesnäärme resektsioon ei ole ülalkirjeldatud haiguste täielik ravi. See võimaldab teil ainult eemaldada uriinipeetuse ohtlikke sümptomeid ja ennetada sellega seotud tüsistusi. Ja eesnäärmekoe hüperplaasia korral aitab see vältida ka protsessi pahaloomuliseks muutumist.
Eesnäärmevähi korral aitab eesnäärme eemaldamine haiguse varases staadiumis vältida metastaase teistesse organitesse.
Ettevalmistus
Elundi osa või kõigi selle kudede eemaldamise operatsioone tehakse harva ilma eelneva ettevalmistuseta ja eesnäärme resektsioon pole erand. Ettevalmistusprotsessi peamine osa on patsiendi täielik läbivaatus terapeudi, uroloogi ja androloogi poolt, sealhulgas vajalikud laboratoorsed ja instrumentaalsed uuringud.
Kohustuslikud testid on:
- kliiniline vereanalüüs ja uriinianalüüs,
- üksikasjalik (biokeemiline) vereanalüüs,
- vere hüübimistesti, mida nimetatakse koagulogrammiks,
- mikrofloora kultuur, samuti tuvastatud patogeeni tundlikkuse määramine antibiootikumide suhtes (see on vajalik, kuna enne operatsiooni manustatakse antibakteriaalsete ainetega põletikuvastase ravi kuuri),
- biomaterjali uurimine süüfilise ( vereanalüüs RW suhtes ), hepatiidi, HIV-nakkuse suhtes (teste saab teha eraldi või osana paljude laborite pakutavast kompleksist),
Lisaks võidakse võtta venoosset verd veregrupi ja Rh-faktori määramiseks. See on eriti oluline, kui neid parameetreid pole varem uuritud või kui patsiendile on tehtud vereülekanne.
Lisaks uuringutele määrab terapeut vaagnaelundite ( põis, eesnääre ) ultraheli, kopsude fluorograafia või röntgen, elektrokardiograafia. Kaks viimast uuringut on olulised anesteesia kehtestamise seisukohast, mis võib olla nii lokaalne (seljaaju) kui ka üldine. Uroloogi ja anestesioloogi konsultatsioonid on kohustuslikud.
Kui eesnäärmepõletikku põhjustab bakteriaalne mikrofloora, manustatakse eelnevalt efektiivne antibiootikumravi kuur, mis hoiab ära nakkuse leviku operatsiooni ajal ja põletikulise protsessi üldistumise.
Suurenenud verejooksu riskiga patsientidel võib operatsiooni kuupäeva edasi lükata 1-3 kuu võrra, mille jooksul viiakse läbi kortikosteroididega (finatsetriid, dutasteriid jne) ravikuur, mis on vajalik eesnäärme veresoonte verevarustuse vähendamiseks. See peaks vähendama sellise tüsistuse nagu verejooksu tõenäosust operatsiooni ajal.
Mis puutub operatsiooniks ettevalmistumisse, siis patsienti hoiatatakse eelnevalt, et 1,5–2 nädalat enne operatsiooni planeeritud kuupäeva peab ta lõpetama ravimite, eriti antikoagulantide võtmise, mis muudavad vere vähem viskoosseks ja võivad resektsiooni ajal verejooksu esile kutsuda. Kui inimene ei saa ravimitest keelduda (mitmesuguste haiguste korral on olemas elutähtsaid ravimeid, mille katkestamine on vastuvõetamatu), peab ta sellest arstile teatama.
Operatsioonile eelneval õhtul tuleb läbi viia hügieeniprotseduurid, teha puhastusklistiiri ja valmistada (raseerida) häbemepiirkond. Operatsioonile eelneval päeval peaks õhtusöök olema varajane ja mitte liiga rikkalik. Pärast kella 12 öösel tuleb piirata toidu ja joogi tarbimist, mis on tingitud vajadusest kasutada anesteesiat.
Enne invasiivsete tehnikate kasutuselevõttu määratakse kõigile antibiootikumravi kuur nakkusliku saastumise ennetava meetmena. Vahetult enne operatsiooni viiakse läbi premedikatsioon ehk rahustite sissetoomine somatovegetatiivsete reaktsioonide vältimiseks.
Tehnika Eesnäärme transuretraalne resektsioon
Kuna eesnääre on mehe sisemine suguelund ja juurdepääs sellele on piiratud, seisavad patsient ja arst silmitsi kirurgilise meetodi valiku küsimusega. Varem tehti kõiki operatsioone suprapubilise meetodi abil (transvesikaalne adenomektoomia), mis viidi läbi peaaegu puudutusega. Eesnäärme resektsioonioperatsioon on üsna populaarne meetod suurenenud eesnäärme probleemi lahendamiseks ning kirurgid praktiseerisid omal ajal organi või selle üksikute osade eemaldamist sisselõike kaudu kõhu eesseinale üldnarkoosis, mille järel haav õmmeldi ilma veresooni koaguleerimata.
On selge, et selline kirurgiline sekkumine tähendas pikka taastusraviperioodi ja avaldas negatiivset mõju mehe seksuaalfunktsioonidele. Lisaks oli alati postoperatiivse verejooksu oht.
Järk-järgult, meditsiini arenguga, hakati eelistama eesnäärme transuretraalset resektsiooni (TURP) ja laparoskoopilist meetodit, mis liigitatakse minimaalselt invasiivseteks ja millel on kirurgilise prostatektoomiaga võrreldes vähem kõrvaltoimeid.
Laparoskoopiline meetod on uuenduslik. Seda arutati esmakordselt 2002. aastal. Teoreetiliselt on see sama kirurgiline operatsioon, kuid seda tehakse ilma suurte sisselõigeteta kehal. Kõhu eesmisele seinale tehakse kolm või neli punktsiooni (mitte rohkem kui 10 mm), mille kaudu sisestatakse trokaarite abil kirurgilised instrumendid, videokaamera, mis saadab pildi arvutimonitorile, valgustus ja parema nähtavuse tagamiseks õhk. Kirurg juhib instrumente eemalt, jälgides operatsiooni edenemist monitoril. Eesnäärme purustatud osad eemaldatakse ühte punktsioonikohta sisestatud drenaažitoru kaudu. Operatsiooni kestus on umbes kaks ja pool tundi.
Laparoskoopilise meetodi eelised on järgmised:
- suurte eesnäärmete (üle 120 cm3 ) eemaldamise võimalus,
- kirurgi toimingute visualiseerimine, tagades väiksema riski tervete kudede kahjustamiseks ja ülekasvanud koe mittetäieliku eemaldamiseks,
- madal verejooksu ja tüsistuste oht operatsiooni ajal,
- suhteliselt madal valu intensiivsus,
- kateeter pärast laparoskoopilist operatsiooni asetatakse lühemaks ajaks kui pärast sekkumist suprapubilise meetodi abil,
- kiire naasmine füüsilise aktiivsuse juurde (järgmisel päeval pärast operatsiooni on lubatud kõndida),
- lühem haiglaravi periood võrreldes traditsioonilise meetodiga,
- inetute suurte armide puudumine,
- madal korduvoperatsiooni risk,
- haiguse sümptomite peaaegu täielik kadumine
- Paljudel juhtudel oli pärast operatsiooni võimalik uriinipidamatust vältida.
Transuretraalne resektsioon ei ole uus tehnika. Sellel on pikk ajalugu. Resektoskoobi prototüüp, millega TUR-operatsiooni tehakse, leiutati 19. sajandi lõpus. Me räägime Max Nitzi tsüstoskoobist, millega diagnoositi uroloogilisi haigusi ja põletati kudesid, mis takistasid normaalset uriinivoolu.
Esimese resektoskoobi leiutas Max Stern 1926. aastal. Selle tipphetkeks oli elektriline silmus, mida hiljem korduvalt täiustati, et mahutada kõrgsagedusvoolu, võimaldades mitte ainult kudede eemaldamist, vaid ka samaaegselt tugevalt veritsema hakanud veresoonte koagulatsiooni (sulgemist). See vähendas oluliselt ohtlike tüsistuste riski.

Eesnäärme transurtraalne resektsioon on spetsiaalne kirurgiline sekkumine, mis ei jäta patsiendi kehale jälgi, sest resektoskoobi sisestamise protseduur ei nõua keha pinnale sisselõigete ega torkehaavade tegemist. Fakt on see, et juurdepääs eesnäärmele toimub kusiti kanali kaudu.
Resektoskoop on 7–10 mm läbimõõduga ja umbes 30 cm pikkune toru, millel on optiline süsteem (teleskoop), kirurgilise piirkonna pesemiseks kasutatava vedeliku ventiilid ja koe eemaldamiseks ja kuumutamiseks mõeldud instrumentide komplekt (koagulaatorid, silmused, küretid, elektrilised noad). Nagu laparoskoopia puhul, saab arst oma tegevust visualiseerida, mitte puudutades lõigata.
Esmalt viiakse põieõõnde resektoskoop (läbi kusiti), uuritakse organit ennast ja põie ja kusiti vahelist ala, kus asub eesnääre. Seejärel eemaldatakse eesnäärmekude või selle sees olev adenoom elektrilise aasa või noaga, mis töötavad nagu ekskavaator, st organ eemaldatakse osade kaupa.
Eesnäärme väikesed osad sisenevad põide, kust need spetsiaalse instrumendiga välja loputatakse. Operatsiooni lõpus uurib arst põie ja eesnäärme õõnsust. Kui esineb veritsevaid veresooni, suletakse need koagulaatoriga. Kui arst on veendunud, et verejooksu ohtu pole ja kogu eesnäärmekude on põiest eemaldatud, eemaldatakse resektoskoop ja selle asemel sisestatakse kusitisse toru, mille otsas on balloon, mida nimetatakse Foley kateetriks.
Kui balloon on põies, pumbatakse sinna vedelikku, mis tamponeerib eesnääret, ennetab verejooksu ja annab operatsioonikohale puhkust. Täidetud kateeter ei saa enam välja kukkuda.
Foley kateetril pole üks, vaid kolm väljalaskeava, millest kaks tagavad põie sisekudede katkematu loputamise ja kolmas on ette nähtud kateetri otsas oleva ballooni täitmiseks ja tühjendamiseks. Põie loputamise kestus sõltub vere olemasolust väljuvas vedelikus.
Meie riigis on TUR-tehnoloogia abil tehtud operatsioone aktiivselt alates eelmise sajandi seitsmekümnendatest. Alguses oli tegemist monopolaarse transuretraalse resektsiooniga. Elektroodid asusid resektsioonisilmuse mõlemas otsas. Neile antav pinge kuumutas nuga 400 kraadini, mis võimaldas samaaegselt kudet välja lõigata ja veresooni koaguleerida. Selle meetodi peamiseks puuduseks oli oht, et vool läbib operatsiooni ajal kogu patsiendi keha. On selge, et sellisel operatsioonil oli palju vastunäidustusi ja esiteks oli see keelatud südame-veresoonkonna patoloogiate korral.
Hiljem vaadati tehnoloogia üle uue meetodi kasuks - eesnäärme bipolaarne transuretraalne resektsioon. Seda iseloomustab nii katoodi kui ka anoodi asukoht ahela ühes otsas, mis tähendab, et vool läbib rangelt nende vahelt, vähendades tervete kudede põletamise ja muude tüsistuste ohtu ning võimaldades südamehaigustega meestel vabaneda suurenenud eesnäärmega seotud ebamugavustundest, mis on kõige populaarsem ja tõhusam mitteinvasiivne meetod.
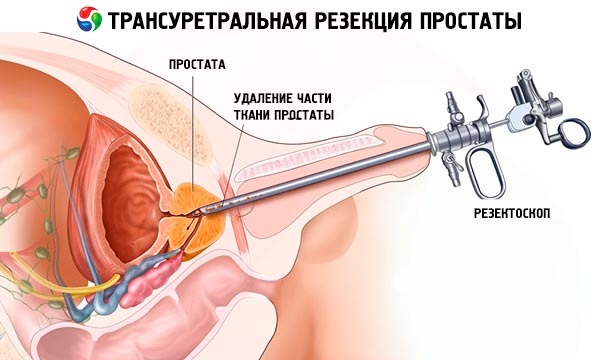
TUR-operatsiooni eelised:
- madal verejooksu oht, kuna operatsiooni ajal veresooned koaguleeruvad,
- minimaalne koetrauma ja sisselõigete puudumine,
- võime visuaalselt toimuvat kontrollida,
- lühike rehabilitatsiooniperiood,
- minimaalsed vastunäidustused,
- võime samaaegselt lahendada mitmesuguseid probleeme: eesnäärme adenoomi eemaldamine, vähiravi (eesnäärme eemaldamine toimub ainult onkoloogias), põie kivide eemaldamine, kusiti striktuuride dissektsioon,
- operatsiooni jälgi pole,
- võimalus kasutada õrna anesteesiat,
- väiksem seksuaalfunktsiooni häirete risk kui avatud operatsiooni korral,
- Efektiivne ravi korduva adenoomi korral.
Veelgi efektiivsemaks ja ohutumaks kaasaegseks meetodiks meeste probleemide ravimiseks peetakse eesnäärme laserresektsiooni, mis viiakse läbi sarnaselt TUR-operatsiooniga. Kasutatakse sama endoskoopilist seadet, kuid elektrilise silmuse asemel tehakse kõik manipulatsioonid fokuseeritud valgusvihu (laseri) abil.
Laseri abil saab teha 4 tüüpi toiminguid:
- Eesnäärme kontaktlaseriga (fotoselektiivne) aurustamine. See operatsioon on tavalise TUR täielik analoog, kuid seda tehakse kaalium-titanüülfosfaadi ja liitiumtriboraatlaseriga. Koed eemaldatakse kiht kihi haaval, kuid neid ei purustata, vaid aurutatakse (kuivatatakse). Sel juhul hüübivad laseriga mõjutatud veresooned, mis hoiab ära tugeva verejooksu. Sellel meetodil on minimaalselt tüsistusi, see ei mõjuta erektsiooni ja sobib eesnäärmevähi raviks igas staadiumis.
Meetodi ainsad puudused on selle kõrge hind, protseduuri pikk kestus (umbes 2 tundi) ja vajalike seadmete puudumine avalikes haiglates.
- Laserenukleatsioon. Seda meetodit peetakse elundite eemaldamise meetodiks kõige uuemaks (veidi üle 10 aasta vana) ja kõige arenenumaks. Operatsioonis kasutatakse endoskoopilist aparatuuri ja holmiumlaserit, mis lõikab eesnäärme lõhenenud sagarad eemaldamiseks mugavateks osadeks, mitte ei töötle neid laastudeks nagu TUR-operatsioonis. Eesnäärme kapsel ei kahjustu ja eemaldatud elundiosi saab kasutada histoloogiliseks uuringuks.
See pole kaugeltki odav ravimeetod. Operatsioon võib kesta 1 kuni 2 tundi, olenevalt elundi suurusest.
- Laserablatsioon. Meetod sarnaneb eelmisele, kuid eesnääret ei eemaldata täielikult. Eesnäärme ülekasvanud osad nekrotiseeritakse (keevitatakse) sama holmiumlaseri mõjul. Surnud kude eritub seejärel uriiniga.
- Interstitsiaalne koagulatsioon. Kõige haruldasem meetod eesnäärme suuruse vähendamiseks, kasutades laseriga tehtud sisselõikeid elundisse. Sisselõiked peavad tulevikus paranema, kuid regeneratiivsete protsesside intensiivsus on inimeseti erinev. Seda meetodit ei kasutata suurte eesnäärmete puhul.
Laseriga teostatava operatsiooni suureks eeliseks on verejooksu ja keha nakatumise ohu minimeerimine operatsiooni ajal, samuti negatiivse mõju puudumine potentsile, mis on väga oluline noorte seksuaalselt aktiivsete patsientide ravis, kes unistavad pärijate saamisest.
Arsti valitud operatsioonimeetodit mõjutab mitte niivõrd patsiendi soov, kuivõrd eesnäärme suurus. Seega tehakse kõhuõõneoperatsioon siis, kui organ on suurem kui 85 cm3 . Laparoskoopia on võimalik ka siis, kui eesnääre on liigselt suurenenud (üle 120 cm3 ). Ja laserenukleatsiooni abil on võimalik eemaldada eesnääre, mis on kasvanud 200 cm3 -ni.
Ülejäänud meetodite hulgas sobib ainult bipolaarne TUR kuni 120 cm3 suuruse adenoomi eemaldamiseks . Monopolaarse operatsiooni abil on võimalik eemaldada organ, mis ei ole suurem kui 80 cm3 , sama kehtib ka laseraurustamise kohta. Laserkoagulatsiooni kasutatakse harva ja ainult suhteliselt väikeste eesnäärmete (30–60 cm3 ) korral.
Protseduuri vastunäidustused
Nagu igal teisel tõsisel operatsioonil, on ka eesnäärme resektsioonil oma märkimisväärne nimekiri absoluutsetest ja suhtelistest vastunäidustustest, mis võivad operatsiooni takistuseks saada või seda mitme päeva või nädala võrra edasi lükata. Seega ei tehta kirurgilisi sekkumisi, kui patsiendil on kõrgenenud kehatemperatuur või vererõhk või ägedad nakkushaigused (bakteriaalsed või viirushaigused). Kuid operatsioon planeeritakse niipea, kui haiguse sümptomid kaovad.
Sama kehtib suitsetamise ja vere hüübimist mõjutavate ravimite võtmise kohta. Operatsioon tehakse 2-3 nädalat pärast seda, kui patsient on suitsetanud oma viimase sigareti või lõpetanud antikoagulantide võtmise, mis on sel juhul keelatud.
Mis puutub absoluutsetesse vastunäidustustesse, siis kirurgilist sekkumist onkoloogiliste haiguste korral ei tehta, välja arvatud eesnäärmevähk varajases arengujärgus. See on tingitud metastaaside leviku riskist hematogeenselt ehk vere kaudu. Laser-aurustamise puhul ei ole 3. ja 4. staadiumi eesnäärmevähk vastunäidustuseks, tavapärast TUR-i tehakse ainult haiguse 1. ja 2. staadiumis.
Anesteesia kasutamine võib seada piiranguid ka patsientidele, kellel on probleeme südame või hingamissüsteemi tööga, eriti elutähtsate organite funktsioonide puudulikkuse korral. Kõige rohkem vastunäidustusi on üldnarkoosi kasutamisel, mis on oluline traditsioonilise suprapubilise meetodi ja laparoskoopia abil teostatava kirurgia puhul. TUR-i tehakse peamiselt spinaalanesteesias.
Eesnäärme resektsiooni ei tehta üle 70-aastastele patsientidele, kelle keha füsioloogilise kulumise tõttu ei pruugi sellisele koormusele lihtsalt vastu pidada.
Samuti on ebasoovitav teha kõhuõõneoperatsioone patsientidele, kellel esinevad endokriinsed häired, nagu hüpotüreoidism ( türeotoksikoos), struuma, suhkurtõbi, rasvumine (need patoloogiad ei ole TUR-operatsiooni vastunäidustused), kuna see suurendab mitmesuguste operatsioonijärgsete tüsistuste ohtu. Operatsioonist võidakse keelduda meestele, kes põevad raskeid soolepatoloogiaid, ja neile, kellel on probleeme endoskoopilise aparatuuri sisestamisega kusitisse (TUR-i puhul). Ohtlik on teha operatsioone vaagnapiirkonnas ja patsientidele, kellel on vaagnapiirkonna veenilaiendid.
Hemofiiliaga patsientidel on suur risk raske verejooksu tekkeks, mis takistab ka elundi eemaldamist. Laser-aurustamine võimaldab aga aidata vere hüübimishäiretega inimesi, kuna veresoonte hüübimine toimub kohe nende kahjustuse hetkel.
Olgu kuidas on, otsuse operatsiooni teostamise võimalikkuse kohta iga konkreetse patsiendi puhul teeb raviarst, kes vastutab oma otsuse ja inimese elu eest, kes on oma saatuse tema kätte usaldanud. Seetõttu tuleks alati eelistada spetsialiste, kellel on selles valdkonnas piisavalt teadmisi ja kogemusi.
Tagajärjed pärast menetlust
Olenemata sellest, millist meetodit eesnäärme eemaldamiseks kasutatakse, ei saa ükski arst garanteerida, et operatsioon möödub ilma negatiivsete tagajärgedeta. Enamik neist on pärast traditsioonilist kõhukirurgiat. Asjaolu, et seda tehakse praktiliselt puudutusega, nõuab kirurgilt häid anatoomiatundmisi, ultraheliandmete üksikasjalikku uurimist, anatoomilistes struktuurides orienteerumist ja võimet eristada terveid kudesid patoloogiliselt muutunud kudedest ilma visuaalse kontrollita. Lõppude lõpuks, kui kudesid täielikult ei eemaldata, on suur oht, et need hakkavad uuesti kasvama.
Taastumisperiood pärast avatud operatsioone on alati pikem ja sellega kaasneb märgatav valusündroom, mis nõuab valuvaigistite kasutamist. Kui operatsiooni ajal tekkis infektsioon (ja seda ei saa avatud operatsioonide ajal välistada), on vaja täiendavat antibiootikumravi.
Tavapärasel viisil tehtav kirurgiline operatsioon eeldab kõhuseinale üsna suure sisselõike tegemist, mille paranemine võtab kaua aega. Kui värsket õmblust ei töödelda ja käsitseta õigesti, on taas oht haava nakatumiseks.
Avatud operatsiooni ebameeldiv tagajärg on seksuaalse iha vähenemine. Teiste meetodite kasutamine vähendab sellise tulemuse tõenäosust, seega peetakse neid eelistatavamaks noorte ja keskealiste patsientide puhul. Pärast eesnäärme eemaldamist võib täheldada täielikku erektsiooni puudumist, kui operatsiooni käigus mõjutati seksuaalfunktsioonide eest vastutavaid närvikiude. See on pöördumatu protsess.
Enamasti on seksuaalse aktiivsuse vähenemine ajutine. Lõppude lõpuks on iga operatsioon, isegi praktiliselt valutu, kehale trauma ja mõnede funktsioonide taastamiseks on vaja aega. Aja jooksul normaliseerub kõik ja mees elab edasi täisväärtuslikku elu. Kui seda pikka aega ei juhtu, tuleb erektsiooni puudumise põhjuste väljaselgitamiseks läbida täiendavad uuringud.
Eesnäärmeoperatsioonide üsna levinud tagajärg, mis on tüüpilisem suprapubilise meetodi ja TUR-operatsioonide puhul, on retrograadne ejakulatsioon, mille puhul mees kogeb erektsiooni ajal orgasmi, kuid spermat ei väljuta. See ei tähenda, et spermat poleks, see lihtsalt väljutatakse vales suunas (mitte kusitisse, vaid põide). Mõningast spermat võib vahekorra ajal siiski vabaneda, kuid suurem osa sellest leidub uriinis, mis muutub häguseks ja valkjaks.
Olgu öeldud, et patoloogia ei mõjuta mõlema partneri rahulolu seksuaalvahekorrast, kuid lapse eostamisega võib probleeme tekkida. Retrograadset ejakulatsiooni ravitakse mitmel viisil (ravimteraapia, refleksoloogia, füsioteraapia, põie ja kusiti sulgurlihase plastiline kirurgia jne). Kuna ejakulatsiooni häire ei mõjuta seksuaalelu eriti ja soov last eostada ei teki iga päev, võite nendel perioodidel proovida seksuaalvahekorda täis põiega, mis ei lase spermal kusitist sissepääsust mööda libiseda.
Eesnäärmekoe osalise eemaldamise korral ei toimu täielikku taastumist kõigil juhtudel. Retsidiivide sagedus võib varieeruda sõltuvalt operatsiooni läbiviimise meetodist. Kuid isegi sellise tõhusa ravi korral nagu laserresektsioon on retsidiivide tõenäosus umbes 10%. Korduv operatsioon on siiski vajalik mitme aasta pärast, kui elundikuded kasvavad nii palju, et hakkavad kusiti pigistama.
Tüsistused pärast protseduuri
Tuleb öelda, et isegi kõige vähem kõrvaltoimetega meetodid, mille hulka kuuluvad eesnäärme laparoskoopia, samuti eesnäärme täielik või osaline eemaldamine laseriga, ei suuda täielikult ära hoida sellist tüsistust nagu operatsioonijärgne verejooks. Isegi laseriga kokkupuude, mis võimaldab veresoonte kohest koagulatsiooni operatsiooni ajal, ei välista võimalikke verejookse operatsioonijärgsel perioodil pärast seda, kui nekrootilised koed hakkavad vähehaaval kooruma. See on eriti ohtlik vere hüübimishäiretega inimestele.
Eemaldatud eesnäärme kohas ja kusitis ei saa välistada armide, adhesioonide ja striktuuride teket. Viimased võivad põhjustada urineerimishäireid ja mehe jaoks on leevendus ajutine. Hiljem on tüsistuste raviks vaja uusi operatsioone. Selliste tüsistuste levimus on umbes 2–5%.
TUR-sündroomi peetakse transuretraalse kirurgia üsna ohtlikuks tüsistuseks. See on seotud vajadusega loputada operatsioonipiirkonda kirurgilise sekkumise ajal. Kuna sel ajal on kahjustatud ka veresooni, võib osa veest seguneda verega ja sattuda vereringesüsteemi. Mida väiksem on eesnääre ja mida lühem on operatsiooniaeg, seda väiksem on sellise tüsistuse oht, mis võib mõjutada nägemisteravust ja põhjustada teadvusehäireid. Põhimõtteliselt aitab diureetikumide võtmine pärast operatsiooni selliseid sümptomeid üsna kiiresti unustada.
Mõnikord ei ole tüsistused põhjustatud operatsiooni eripärast, vaid kirurgi hooletusest või ebapiisavast pädevusest. Tavaliselt on need põletikulise iseloomuga ja tekivad operatsiooni käigus erinevate organite (kusiti, põis, eesnäärme kapsel, sooled) kahjustuse tagajärjel.
Teine häbiväärne tüsistus, mis tekib 17–83%-l meestest pärast eesnäärme eemaldamist erinevate meetoditega, on uriinipidamatus, mis on täiskasvanud mehe jaoks psühhotraumaatiline asjaolu. See tagajärg, mis on seotud välise kusiti sulgurlihase innervatsiooni rikkumisega, ilmneb mõnda aega pärast operatsiooni. See võib iseenesest kaduda (aasta pärast operatsiooni väheneb selle tüsistusega patsientide arv 5–23%-ni) või vajada spetsiaalset ravi.
Mis põhjustab sulgurlihase düsfunktsiooni? Avatud kõhuoperatsiooni ajal, eriti kui eesnääre on täielikult eemaldatud, on oht kahjustada närvikiude, mis vastutavad sulgurlihase ja põie kokkutõmbumise eest. Transuretraalse ligipääsuga operatsiooni ajal venitatakse proksimaalset sulgurlihast, mis kontrollib uriini voolu kusitisse. Sellegipoolest võib operatsioon kesta 1-2 tundi, mille jooksul sisestatakse kusitisse toru, mille läbimõõt on kusitist põide suunduva sissepääsu jaoks suur.
Uriinipidamatust võib patsientidel täheldada pärast mis tahes meetodil tehtud operatsiooni, kuid laparoskoopia korral on sellise tüsistuse tõenäosus väiksem. Patsiendi liigne kaal ja vanus võivad sellise sümptomi ilmnemisel olulist rolli mängida. Sümptomi esinemissageduse ja eesnäärme suuruse, kaasuvate patoloogiate ning varasemate enureesi episoodide vahel on seos.
See tüsistus vajab erilist tähelepanu. Ja enne probleemi kõrvaldamiseks vajalike sammude astumist on vaja läbi viia diagnostika, et välistada patoloogia nakkav olemus. Tavaliselt võtab patsient uriinianalüüsi ja bakterikultuuri mikrofloora määramiseks, täidab spetsiaalse küsimustiku, kus ta kirjeldab kõiki enureesi nüansse. Mõnel juhul selgub, et uriinipidamatus oli stressi tagajärg, mis võib hõlmata ka operatsiooni ennast.
Enureesi astme kindlakstegemiseks tehakse imavate sidemetega padjatest. Tunni jooksul mõõdetakse kaotatud uriini mahtu. Kui see on alla 10 g, näitab see kerget uriinipidamatuse astet. Uriini kogus vahemikus 11–50 g näitab mõõdukat astet ja üle 51 g rasket patoloogiat.
Kusejuha striktuuride ja fistulite avastamiseks võib olla vajalik neuroloogiline uuring, rektaalne ja urodünaamiline uuring, ureetrotsüstoskoopia ja laskuv tsüstouretrograafia kontrastainega.
Sekundaarse enureesi ravi algab tavaliselt kuus kuud kuni aasta pärast operatsiooni, sest enamikul patsientidest kaob probleem selle aja jooksul iseenesest tänu organismi kompenseerivatele võimetele. Kui normaalne urineerimine selle aja jooksul ei taastu, pole sulgurlihase funktsiooni spontaanseks taastumiseks lootust ning tuleb kasutada mitmesuguseid ravimeetodeid.
Pärast eesnäärme resektsiooni uriinipidamatuse ravis eristatakse järgmisi etappe:
- Konservatiivne ravi, mida viiakse läbi aasta jooksul:
- ravimteraapia (antikolinergilised ravimid, mis normaliseerivad sulgurlihase kontraktiilset võimet),
- terapeutiline võimlemine vaagnapõhjalihaste treenimiseks,
- vaagnapõhjalihaste elektriline stimulatsioon.
- Kirurgiline ravi viiakse läbi juhul, kui pikaajaline konservatiivne ravi on ebaefektiivne:
- Kerge kuni mõõduka uriinipidamatuse korral tehakse minimaalselt invasiivne protseduur, mida nimetatakse meeste linguks ja mis hõlmab spetsiaalsete sidemete asetamist kusiti rippuva osa ette, et kusiti mehaaniliselt kokku suruda ja peatada uriinikaotus urineerimiste vahel.
- Raske enureesi ravitakse kunstliku kusiti sulgurlihase paigaldamisega.
- Samuti võib osutuda vajalikuks operatsioon armkoe ja adhesioonide eemaldamiseks, mis mõjutavad negatiivselt urogenitaalsüsteemi toimimist, ning see aitab taastada normaalset uriinivoolu.
On selge, et uriinipidamatus on väga ebameeldiv seisund, mis tekib pärast eesnäärme eemaldamise operatsiooni ja mille korrigeerimine nõuab üsna palju aega. Kuid see ei ole põhjus kirurgilisest sekkumisest keeldumiseks, mis võimaldab teil lahendada uriinipeetuse probleemi organismis ja tekkivaid tüsistusi pikka aega. Parem on ravida enureesi kui kannatada haigete neerude all.
Vähemalt on alati võimalik valida operatsiooni läbiviimise meetodite ja erineva tasemega personaliga kliinikuid. Keegi ei takista teid külastamast erinevaid haiglaid ja meditsiinikeskusi, rääkimast arstidega, lugemast internetist arvustusi inimestelt, kes on juba operatsiooni läbinud.
Hoolitsege pärast protseduuri
Eesnäärme eemaldamine on operatsioon, mida saab teha erinevate meetoditega. Kuid see ei muuda suhtumist sellesse kui kirurgilisse sekkumisse, mille järel keha vajab taastumiseks aega, kuna mõned selle koed on kahjustatud ja urogenitaalsüsteemi funktsioonid võivad olla häiritud. See tähendab, et patsient peab olema teatud määral ettevaatlik ja järgima arsti juhiseid, et vältida ohtlikke tüsistusi.
Sõltumata operatsiooni läbiviimise meetodist, pärast eesnäärme täielikku või osalist eemaldamist sisestatakse patsiendile kateeter, millel on kaks eesmärki: kuseteede tühjendamine pärast operatsiooni ja põie puhastamine sinna kogunevast verest, nekrootilise koe osakestest ja võimalikust infektsioonist. Kateetri sisestamine pärast eesnäärme resektsiooni on kohustuslik protseduur. Teine asi on see, et selle viibimise kestus organismis varieerub olenevalt kirurgilisest meetodist.
Patsiendid, kellel tehti traditsiooniline avatud operatsioon, peavad kateetri olemasoluga kõige kauem leppima. 7-10 päeva jooksul võib haavast kehas verd erituda, mis nõuab pidevat pesemist, et vältida põie stagnatsiooni ja nakkust. Kogu selle aja jooksul on kateeter kusitis, eemaldades uriini ja loputusvee väljapoole.
Pärast eesnäärme laparoskoopiat on kateetri kestus lühem - 2 kuni 4 päeva, olenevalt väljuva vedeliku punase värvuse intensiivsusest. Kui vedelik muutub heleroosaks või sellel pole ebatavalist värvust, eemaldatakse kateeter.
Sellega seoses on TUR-operatsioon veelgi meeldivam, sest tavaliselt peate kateetriga leppima mitte rohkem kui 3 päeva ning pärast laserravi, mille käigus veresooned peaaegu kohe koaguleeruvad ja nakkusoht on minimaalne, saab torud kusitist eemaldada juba 24 tunni pärast.
Pärast kateetri eemaldamist võib patsient koju minna, kuigi mõnel juhul on lubatud seda teha ka varem. Kui kateeter on kehas ja pärast torude eemaldamist kusitist, võib mees tunda ebamugavust. Võõrkeha kusitis võib põhjustada valulikke spasme ja valet urineerimisvajadust. Pärast selle eemaldamist võib väikese vajaduse korral tualetis käies tekkida põletustunne, uriinil on mõnikord roosakas toon. Selliseid sümptomeid ei peeta patoloogiliseks ja need kaovad iseenesest nädala jooksul.
Pärast kateetri eemaldamist tunnevad mehed märgatavat kergendust. Urineerimine muutub palju meeldivamaks, sest vedelik hakkab tugeva joana voolama. Kuid tuleb mõista, et siseorganid ei saa nii lühikese aja jooksul täielikult taastuda ja põis peab õppima uuesti normaalselt töötama. Seetõttu ei pea esimestel päevadel pärast sondi eemaldamist ootama, kuni põis täielikult täitub, soovitatav on tualetis käia iga poole tunni tagant ja 3.-5. päeval vähemalt iga tunni tagant, eriti kuna tuleb palju juua.
Vajadus suure koguse vedeliku järele kehasse sisenemiseks on tingitud erinevatest põhjustest:
- operatsioonieelse eelõhtu südaööst alates ei tohi patsient süüa ega juua, mis tähendab, et on vaja vedelikuvarustust täiendada; kui patsient tunneb end hästi, võib tal lubada juua juba 2 tundi pärast operatsiooni, kuid süüa ei tohi enne järgmist päeva.
- Madal vedelikutarbimine muudab uriini kontsentreeritumaks, mis ärritab põie seinu ja võib põhjustada põletikku,
- Pärast kateetri eemaldamist on vaja põieõõnsust loomulikult loputada, eriti kui uriin on endiselt roosa (nekrootiline kude võib pärast laseriga või vooluga kauteriseerimist mõnda aega koos uriiniga erituda; nende peetumine kehas on samuti ebasoovitav).
Patsient peab palju jooma (me ei räägi alkohoolsetest jookidest, vaid veest, teest, kompottidest), kuid toidus on teatud piirangud. Taastumisperioodil tuleb loobuda rasvastest, vürtsikatest, väga soolastest, praetud ja suitsutatud toitudest. Kuid keedetud ja aurutatud road, kõik madala rasvasisaldusega piimatooted ja gaseerimata mineraalvesi on ainult kasulikud.
Kui operatsioon viidi läbi avatud meetodil või laparoskoopilise aparatuuri abil, jäävad kehale sisselõigete ja torkehaavad, mis vajavad antiseptilist töötlemist vesinikperoksiidi või briljantrohelisega, sidemete ja plaastrite vahetamist ning õmbluste eemaldamist pärast haava paranemist. Pärast avatud operatsiooni võib patsient haiglas viibida kauem kui nädal, mille jooksul jälgib haava meditsiinipersonal. Pärast haiglas veedetud aega peate paranevat haava ise jälgima. Tugeva valu korral määrab arst valuvaigisteid.
Selle aja jooksul peab mees oma füüsilist aktiivsust piirama. Mitu päeva pärast operatsiooni ei tohi ta voodist tõusta ega vaagnapõhjalihaseid liigselt pingutada. Põhimõtteliselt on füüsilise aktiivsuse piiramine (1,5 kuud ei tohi sportida, aktiivselt liikuda, raskusi tõsta ega seksida) asjakohane igat tüüpi operatsioonide puhul. Kuid pärast laparoskoopiat saab patsient voodist tõusta 1-2 päeva pärast ja mitte-invasiivsete meetodite korral isegi samal või järgmisel päeval pärast operatsiooni.
Nakkuslike tüsistuste vältimiseks määratakse patsientidele postoperatiivsel perioodil laia toimespektriga antibiootikumravi. Antibiootikumravi kestus on 1-2 nädalat. Pärast laserravi, mis minimeerib nakkusohtu, ei ole antibiootikumid vajalikud, kuid arstid eelistavad mängida ohutult. Lisaks vähendab antibiootikumravi põletikuliste protsesside tekke riski, mis on taastumisperioodil väga ebasobivad.
Vaagnapõhjalihaste koormuse vähendamiseks ja verejooksu vältimiseks peavad patsiendid jälgima oma roojamist, vältides kõhukinnisust. Seedeprobleemidega inimesed võivad vajada lahtisteid, mille peaks määrama raviarst. Üldiselt tuleks ravimite võtmine mitu päeva pärast operatsiooni raviarstiga kokku leppida, eriti kui tegemist on ravimitega, mis mõjutavad vere omadusi.
Esimestel päevadel pärast operatsiooni ei ole soovitatav teha järske liigutusi, voodist välja hüpata ega kükitada. Kuid ka hüpodünaamia ei aita kaasa elundite funktsioonide taastamisele. Pärast haiglast lahkumist soovitatakse patsientidele igapäevaseid jalutuskäike värskes õhus, mõõdukat füüsilist koormust ja spetsiaalseid harjutusi kuseteede toonuse taastamiseks.
Pärast eesnäärme eemaldamise operatsiooni on tavaline tüsistus uriinipidamatus. Kusejuha sulgurlihase kontraktiilse võime taastamiseks tuleb seda treenida spetsiaalsete harjutuste abil. Tagajärgede kõrvaldamiseks võib osutuda vajalikuks isegi spetsiaalne ravikuur või kirurgiline sekkumine.
Kiiremaks ja tõhusamaks taastumiseks peavad mehed järgima tervislikku eluviisi. Paljude jaoks on see suurepärane võimalus loobuda halbadest harjumustest ja alustada uut elu.
Tagasiside operatsiooni kohta
Mehed, oma loomupärase uhkuse ja vaoshoitusega, ei armasta oma probleemidest eriti rääkida, eriti kui tegemist on seksuaalfunktsiooni ja õrna urineerimisküsimusega. Sel põhjusel ei kiirusta nad oma leina arstiga jagama enne, kui probleem jõuab kirurgilist sekkumist nõudva ulatuseni. Seetõttu on internetis vähe arvustusi eesnäärme eemaldamise operatsioonide kohta. Kes tahaks kogu maailmale rääkida, et tal on nii delikaatne probleem, mis võib mõjutada tema seksuaalelu?!
Siiski võib vahel leida postitusi, kus mehed jagavad oma sõprade ravi tulemusi. Ja uroloogi endised patsiendid vanuses 65–75, kellel pole midagi häbeneda, oskavad teile kirurgilise ravi efektiivsuse kohta midagi rääkida.
Kohe tuleb öelda, et mõlemad räägivad kirurgilisest ravimeetodist entusiastlikult, pidades seda probleemi kõige radikaalsemaks ravimeetodiks. Vaatamata operatsiooni võimalikele tüsistustele ja nüanssidele on haigusest kurnatud mehed valmis tegema ükskõik mida, et vabaneda valust ja urineerimisprobleemidest. Isegi selline tüsistus nagu uriinipidamatus ei peata peaaegu kedagi.
Kõige rohkem positiivseid arvustusi on laserravi (laser-aurustamine) kohta, kuna see näitab minimaalset tüsistuste, näiteks verejooksu ja erektsioonihäirete riski, mis on oluline noorte meeste puhul. Ja uriinipidamatus on sel juhul haruldane. Laserenukleatsiooni korral on uriinipidamatuse, erektsioonihäirete, retrograadse ejakulatsiooni ja väiksemate verejooksude kujul esinevate tüsistuste risk mõnevõrra suurem ja lähedane elektrilise silmusega TUR-operatsioonile.
Rääkides TUR-operatsioonide ja laserravi kõrgest hinnast, väidavad paljud endised patsiendid, et mitmeaastane ravimteraapia imes nende taskust veelgi rohkem raha, hoolimata asjaolust, et tulemus oli negatiivne.
Patsientide ja nende sõprade arvustusi kinnitavad arstide arvamused, kes märgivad uriinierituse ja patsientide üldise seisundi paranemist pärast mis tahes eesnäärme ravi operatsiooni. Põhimõtteliselt, kui kõik vajalikud uuringud on läbi viidud ja vastunäidustused arvesse võetud, taluvad mehed operatsiooni hästi, olenemata meetodist. Teine küsimus on taastumisperioodi kestus, võimalikud tüsistused ja kosmeetilised jäljed kehal.
Kõige eelarvesõbralikumaks operatsiooniks peetakse avatud meetodil teostatavat suprapubilise operatsiooni, kuid see annab ka maksimaalse arvu tüsistusi ja ägenemisi, on suure hulga vastunäidustustega ning taastumine pärast seda võtab mitu kuud (kuni kuus kuud), samas kui pärast teisi operatsioone naaseb mees täielikult normaalsesse ellu 1,5 kuu pärast. Vaatamata odavusele otsustavad vähesed mehed riskida oma erektsioonifunktsiooniga, mis pärast avatud operatsiooni sageli halveneb.
Pärast laparoskoopilist operatsiooni on vähe kõrvaltoimeid. Uriinipidamatus kaob tavaliselt iseenesest kuue kuu jooksul, ajutiselt võib esineda erektsioonihäireid, tugev verejooks on äärmiselt haruldane.
TUR-operatsioon, nagu ka laserravi, näitab parimaid pikaajalisi tulemusi, kuigi uriinipidamatuse tõenäosus pärast kusiti ligipääsu on endiselt suur. Internetis on aga tüsistuste kohta palju vähem arvustusi kui arstidele tänu hea operatsioonijärgse efekti eest, mis näitab meetodi kõrget efektiivsust. Lõppkokkuvõttes sõltub palju patsiendi vanusest (mida vanem patsient, seda raskem on sulgurlihase toonust taastada), abi otsimise õigeaegsusest (eesnäärme suurus suureneb järk-järgult ja mida suurem see on, seda pikem on operatsioon ja seda suurem on tüsistuste risk), mehe keha omadustest ja olemasolevatest patoloogiatest.
Eesnäärme eemaldamist peetakse täpseks anatoomiliseks operatsiooniks ja see nõuab arstilt selles valdkonnas kõrget pädevust. Kuid isegi meditsiini-, anatoomia- ja kirurgiateadmised ei aita, kui arst ei tea, kuidas õigesti käsitseda konkreetse operatsioonitüübi läbiviimiseks vajalikke instrumente. Selleks, et tulemus oleks vääriline ja tüsistuste arv minimaalne, on vaja kliiniku ja operatsiooni läbiviiva kirurgi valikusse suhtuda vastutustundlikult, sest sellest sõltub mehe tervis ja enesehinnang mehena tulevikus. Risk on üllas eesmärk, kuid mitte siis, kui tegemist on inimese elu ja tervisega.


 [
[